Прогноз выздоровления при переломе шейки бедра
Перелом шейки бедренной кости – серьезная травма опорно-двигательного аппарата, чаще всего встречающаяся у пожилых людей после 65 лет. Из-за снижения плотности костной ткани у людей старшего возраста такой перелом может возникнуть не только от падения, удара или ушиба, но даже при неосторожном движении или спонтанно. Лечение такой травмы – длительный и сложный процесс, требующий комплексного подхода.
Причины и механизм перелома шейки бедра у пожилых людей
 Патологические переломы шейки бедренной кости у людей старше 60 лет обусловлены прежде всего возрастными изменениями. После 40-45 лет неуклонно замедляется процесс регенерации костной ткани, сокращается количество остеонов – формирующих элементов костной ткани. Одновременно в организме снижается уровень кальция, необходимого для поддержания плотности костей элемента. На фоне этих процессов развивается остеопения – недостаточность костной ткани; особенно подвержены этому женщины в период менопаузы. Истончение и повышенная хрупкость тканей и становится главной причиной травм у лиц старшего возраста. К факторам, увеличивающим риски возникновения патологических переломов на фоне возрастных и гормональных изменений, являются:
Патологические переломы шейки бедренной кости у людей старше 60 лет обусловлены прежде всего возрастными изменениями. После 40-45 лет неуклонно замедляется процесс регенерации костной ткани, сокращается количество остеонов – формирующих элементов костной ткани. Одновременно в организме снижается уровень кальция, необходимого для поддержания плотности костей элемента. На фоне этих процессов развивается остеопения – недостаточность костной ткани; особенно подвержены этому женщины в период менопаузы. Истончение и повышенная хрупкость тканей и становится главной причиной травм у лиц старшего возраста. К факторам, увеличивающим риски возникновения патологических переломов на фоне возрастных и гормональных изменений, являются:
- низкая физическая активность, общая слабость мышечно-связочной системы;
- избыточный вес, создающий дополнительную нагрузку на опорно-двигательный аппарат;
- недостаточное количество питательных веществ и микроэлементов в рационе;
- сердечно-сосудистые заболевания;
- нарушения эндокринной сферы, сахарный диабет;
- первичные или метастатические злокачественные очаги в костной ткани.
На фоне значительного уменьшения плотности и прочности костной ткани переломы могут возникать не только при падениях, но и при незначительных ушибах, неосторожных движениях, а иногда даже при отсутствии какого-либо физического воздействия, при сильном напряжении собственных мышц.
Симптомы переломов по типам повреждений
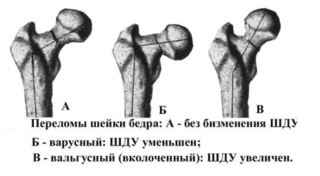 Симптомы травмы зависят от типа перелома. Он может быть:
Симптомы травмы зависят от типа перелома. Он может быть:
- варусным — головка смещается вниз и внутрь,
- вальгусным — смещение головки кверху и кнаружи,
- вколоченным — происходит вклинение костных отломков друг в друга.
К симптомам вальгусного ПШБ относятся:
- нарушение функций конечности, больной не может опереться на поврежденную ногу;
- болевые ощущения, локализующиеся в области бедра и паха;
- образование в области бедра и паха обширных подкожных гематом;
- в положении лежа отмечается вынужденная ротация конечности кнаружи;
- болевые ощущения усиливаются при постукивании по пятке в положении лежа;
- больной не может повернуть поврежденную конечность во внутреннем направлении;
- в положении лёжа на спине пострадавший не может поднять выпрямленную ногу от поверхности.
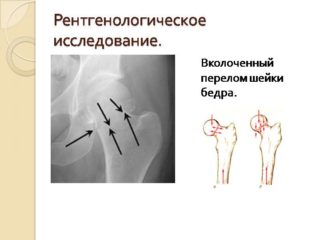 При смещении головки бедренной кости внутрь и книзу к вышеперечисленным симптомам добавляется укорочение поврежденной конечности.
При смещении головки бедренной кости внутрь и книзу к вышеперечисленным симптомам добавляется укорочение поврежденной конечности.
При вклинении костных отломков друг в друга симптомы травмы могут быть стертыми, так как функции конечности остаются сохранными, иногда в ограниченном объеме. Спустя несколько дней, когда происходит расколачивание отломков, клинические признаки перелома проявляются полностью. Главный симптом вколоченного ПШБ — ноющая тупая боль в области паха, возникшая при падении или ушибе. Болезненность усиливается при прощупывании бедра.
Диагностика перелома шейки бедра
Как правило, диагностика ПШБ у пожилых людей не составляет затруднения, диагноз ставится при наличии перечисленного выше симптомокомплекса. Для уточнения диагноза и получения полной картины характера повреждений проводится рентгенографическое исследование в двух проекциях — боковой и передне-боковой. Иногда для получения трехмерной картины могут быть назначены МРТ и КТ области таза и бедра.
Методы лечения
Первая помощь при подозрении на перелом шейки бедра в пожилом возрасте состоит прежде всего в скорейшем обращении за медицинской помощью. В ожидании врачей больного следует уложить так, чтобы поврежденная конечность находилась на небольшом возвышении, при этом двигать её следует как можно меньше.
Лечение перелома шейки бедра у пожилых людей отличается от лечения такого же типа травмы у лиц молодого возраста и может осуществляться двумя путями: консервативным или оперативным.
Оперативный метод лечения травмы является предпочтительным, так как в этом случае существенно сокращаются сроки иммобилизации больного.
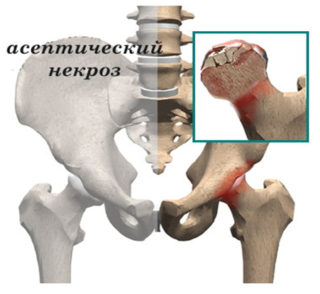
Асептический некроз развивается при нарушении кровоснабжения сустава
При консервативном методе лечения пациент вынужден сохранять неподвижное лежачее положение на протяжении нескольких месяцев, что существенно увеличивает риск развития осложнений:
- застойная пневмония,
- тромбоз глубоких вен нижних конечностей,
- формирование пролежней,
- асептический некроз головки кости бедра,
- атрофия мышечной ткани.
Прогноз при переломе шейки бедра у пожилых людей при консервативном лечении без операции менее благоприятный: по статистике, около 20% пациентов умирают в процессе лечения от развившихся осложнений со стороны дыхательной и сердечно-сосудистой систем.
Консервативное лечение
Консервативное лечение ПШБ у пожилых людей должно осуществляться в условиях стационара, в травматологических отделениях. Первым этапом лечения является скелетное вытяжение с небольшим утяжелением на протяжении от 2 до 6 месяцев. После этого на конечность накладывается иммобилизационная повязка, и пациенту разрешается передвигаться при помощи костылей без опоры на травмированную ногу. Для полной реабилитации функций конечности может понадобиться время от одного года и более, а так как процессы консолидации костной ткани у пожилых людей существенно замедлены, полное выздоровление может не наступить вообще.
Оперативное лечение
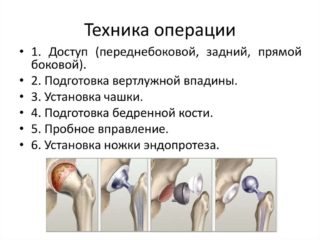 Главным методом оперативного лечения ПШБ у пожилых людей является тотальное эндопротезирование – замена тазобедренного сустава протезом из химически- и биологически инертных материалов.
Главным методом оперативного лечения ПШБ у пожилых людей является тотальное эндопротезирование – замена тазобедренного сустава протезом из химически- и биологически инертных материалов.
Также может применяться остеосинтез – скрепление костных отломков при помощи специальных винтов. Но этот метод не всегда эффективен, так как в результате снижения плотности костной ткани перелом может возникнуть вновь.
Операции остеосинтеза и эндопротезирования проводятся под общим наркозом. Пациенту разрешается перемещаться с опорой на костыли или ходунки уже на следующий день.
Особенности ухода за пожилыми людьми
При консервативном лечении перелома шейки бедра больному прежде всего необходима специальная функциональная кровать, оснащенная противопролежневым матрасом и балканской рамой, которая позволит ему самостоятельно садиться.
Чтобы избежать образования пролежней, необходимо тщательно следить за состоянием постели – на ней не должно быть складок, крошек, посторонних предметов. Каждые несколько часов пациента следует переворачивать или усаживать, кожу на спине, ягодицах, задней поверхности ног дважды в сутки обрабатывать салициловым спиртом. Можно использовать специальные противопролежневые валики и круги.
Чтобы избежать застойных явлений в легких, необходимо выполнять специальную дыхательную гимнастику и регулярно проветривать помещение. Предотвратить развитие атрофических изменений мышц и тромбофлебита поможет регулярный массаж и выполнение простейших упражнений ЛФК.
Важным пунктом в уходе за больным с ПШБ является питание:
- в ежедневном рационе должны присутствовать продукты, содержащие кальций (молоко и все его производные, крупы) и белок, позволяющие стимулировать процессы регенерации;
- необходимо включать в меню больного продукты с высоким содержанием клетчатки для профилактики запоров (свежие овощи, фрукты, зелень, крупы;
- следует соблюдать питьевой режим и употреблять не менее 1-1,5 литров воды ежедневно;
- из рациона нужно исключить продукты с высоким содержанием соли и напитки, содержащие кофеин, так как эти компоненты ускоряют процессы вымывания кальция из организма, замедляя процессы остеосинтеза.
Немалую роль в выздоровлении играет и психологическое состояние больного. Чтобы избежать развития депрессии, необходимо как можно чаще общаться с больным, доносить до его сведения информацию о положительных изменениях его состояния, подобрать для него книги, фильмы, телепередачи, настраивающих на позитивный лад.
Реабилитация после перелома в пожилом возрасте
После консолидации костных отломков или операции по эндопротезированию наступает этап реабилитации, главной целью которого является полное восстановление функций поврежденной конечности и возвращение пациента к полноценной жизни.
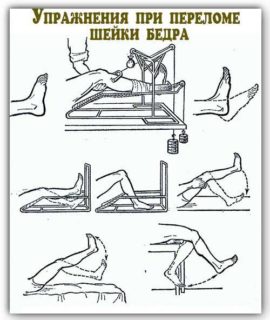 Важнейшим компонентом реабилитационных мероприятий является лечебная физкультура. Выполнение простейших упражнений, улучшающих кровообращение и препятствующих атрофическим изменениям мышц и связок, необходимо начинать уже на следующий день после операции. С улучшением состояния больного комплекс усложняется, в него включаются упражнения, которые можно выполнять не только лежа, но и сидя и стоя у опоры.
Важнейшим компонентом реабилитационных мероприятий является лечебная физкультура. Выполнение простейших упражнений, улучшающих кровообращение и препятствующих атрофическим изменениям мышц и связок, необходимо начинать уже на следующий день после операции. С улучшением состояния больного комплекс усложняется, в него включаются упражнения, которые можно выполнять не только лежа, но и сидя и стоя у опоры.
После того, как больной научится перемещаться самостоятельно при помощи костылей и ходунков, ему показаны ежедневные прогулки на свежем воздухе.
Нагрузки на оперированную ногу следует увеличивать постепенно: сначала разрешается перемещение при помощи костылей или ходунков, затем, после разрешения врача, больной может передвигаться с опорой на одну или две трости, а затем вернуться к полноценному движению.
Ускорить процесс регенерации, улучшить кровоснабжение и питание тканей, повысить эластичность мышц помогают физиопроцедуры:
- лечебный массаж,
- электрофорез,
- миостимуляция,
- гидрокинезиотерапия,
- бальнеотерапия,
- магнитотерапия.
На поздних этапах реабилитации пациентам рекомендуется регулярная физическая активность: занятия на велотренажере, ходьба на беговой дорожке, аквааэробика.
Последствия и прогноз
Пациентам, перенесшим ПШБ, назначается инвалидность. В зависимости от степени тяжести, может быть назначены 2 и 3 группа, при полной утрате способности самостоятельно перемещаться – 1 группа инвалидности.
Прогноз лечения у пациентов после операции по замене тазобедренного сустава благоприятный: при соблюдении режима и выполнении всех реабилитационных мероприятий высока вероятность полного излечения. Закрепить результат поможет комплекс реабилитационных мероприятий, включающих в себя регулярную посильную физическую активность, правильное и полноценное питание, отказ от вредных привычек и регулярное наблюдение у врача.
Прогноз при переломе шейки бедра у пожилых людей при консервативном лечении менее благоприятный. Длительная иммобилизация больного существенно увеличивает риски развития осложнений, снижающих продолжительность жизни после переломов шейки бедра у пожилого человека.
Источник
Среди людей старческого возраста в 30% случаев такой перелом приводит к летальному исходу в течение года после травмы. Причиной смерти является малоподвижность человека, приводящая к развитию смертельно опасных осложнений.
Рентген перелома
Более чем в 90% случаев переломы в области ТБС возникают у людей старше 70 лет с остеопорозом ІІ-ІІІ степени. Их бедренная кость ломается в результате падения. Такие переломы очень плохо срастаются из-за низкой минеральной плотности костей и плохого кровоснабжения тазобедренного сустава. В молодом возрасте кости ТБС ломаются реже, что обусловлено их высокой прочностью и устойчивостью к действию травмирующих факторов.
Виды переломов
Перелом ТБС – это обширное и неконкретное понятие. На самом деле тазобедренный сустав образован несколькими костями и ломаться может любая из них.
Среди переломов тазобедренного сустава лидирующую позицию занимают повреждения шейки бедренной кости и межвертельной зоны. Нарушения целостности вертлужной впадины встречаются намного реже.
Анатомия.
В международной классификации болезней МКБ-10 переломам шейки бедра присвоен код S72.0. Повреждение вертлужной впадины имеет шифр S32.4.
Проксимальный отдел бедренной кости, который участвует в формировании ТБС, состоит из головки, шейки, тела и двух вертелов, соединенных между собой межвертельным гребнем. По статистике, в 57% случаев нарушение целостности кости происходит в области шейки бедра. У 36% больных врачи выявляют чрезвертельные переломы.
Переломы могут быть без смещения, частично смещенными и со смещением (на фото вы можете увидеть разницу между ними). Наиболее тяжелое течение и прогноз имеют переломы, сопровождающиеся смещением обломков бедренной кости. Они приводят к нарушению кровообращения в костных тканях, из-за чего плохо срастаются. Лечение таких переломов чаще всего проводят путем эндопротезирования.
Переломы вертлужной впадины обычно возникают вследствие ДТП или падений с высоты. Кости таза при этом ломаются и нередко смещаются.
Перелом правой вертлужной впадины(на снимке слева).
Первая помощь при любом виде перелома заключается в иммобилизации нижней конечности. Поврежденную ногу и таз фиксируют в том положении, в котором они находятся. Для обездвиживания используют специальные шины, а при их отсутствии – длинные доски или палки. Если у больного имеется кровотечение – ему накладывают жгут. В таком виде человека немедленно доставляют в больницу для неотложной помощи.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Травмы бедренной кости
По статистике, данную патологию выявляют у 80% женщин старше 50 лет и практически всех мужчин в возрасте более 75 лет. У представительниц женского пола остеопороз развивается намного раньше, что обусловлено массивной потерей кальция в период менопаузы.
Если человек не восполняет дефицит кальция с помощью витамино-минеральных комплексов, витамина D, кальций- и фосфорсодержащих препаратов, то у него начинается деминерализации костей. Проще говоря, минералы Ca и P вымываются, поступают в кровь и разносятся по всему организму. Попадая в органы и ткани, они выполняют там ряд жизненно важных функций.
Травма левого ТБС.
Поскольку шейка наиболее тонкая часть бедренной кости, именно она страдает чаще всего. Чрезвертельные переломы и повреждения головки встречаются намного реже. Последние обычно сочетаются с нарушением целостности костей таза.
В ортопедии и травматологии используют несколько классификаций переломов шейки бедра. Разные виды переломов имеют совершенно различный прогноз. К примеру, у людей младше 50 лет трансцервикальные переломы с углом менее 30 градусов срастаются относительно хорошо. У лиц более старшей возрастной категории субкапитальные повреждения и переломы с углом более 50 градусов срастаются крайне тяжело и имеют неблагоприятный прогноз.
Слева-направо: субкапитальный, трансцервикальный, базисцервикальный переломы.
- Субкапитальный. Располагается на границе между головкой и шейкой бедренной кости. Наименее благоприятный прогноз.
- Трансцервикальный. Локализуется в наиболее уязвимом месте – в области шейки бедренной кости.
- Базисцервикальный. Находится в месте соединения шейки с телом бедренной кости. Срастается намного лучше, чем предыдущие два варианта.
Большое прогностическое значение имеет угол слома. При вертикальном положении существует большой риск смещения с последующим нарушением кровообращения в тканях бедренной кости. Такие переломы имеют наиболее неблагоприятный прогноз.
Переломы шейки бедренной кости могут сопровождаться вколачиванием, растяжением, сдавливанием, смещением или ротацией костных фрагментов. Все это отягощает состояние больного, ухудшает прогноз на выздоровление.
Вертельные, межвертельные и подвертельные виды
Второе по частоте место среди переломов тазобедренного сустава занимают травмы в вертельной области бедренной кости. Бывают со смещением или без него. Нарушение целостности костей может иметь разную выраженность и тяжесть. Переломы в вертельной зоне чаще встречаются у лиц относительно молодого возраста. Они возникают вследствие падения или действия отрывного механизма.
Наиболее благоприятное течение имеют переломы большого и малого вертела, не сопровождающиеся смещением костных фрагментов. Они не вызывают серьезных повреждений и осложнений. Для их лечения обычно не требуется хирургическое вмешательство. Операция и внутренняя фиксация обломков кости нужна лишь в случае их смещения.
АО-классификация переломов вертельной зоны:
- Простые чрезвертельные. Одна линия перелома, которая проходит в области между большим и малым вертелом.
- Многооскольчатые чрезвертельные. В вертельной зоне образуется несколько костных фрагментов. Раздробление кости на части.
- Подвертельные. Располагаются в проксимальном отделе бедренной кости ниже малого вертела, но не далее 5 сантиметров от него.
Подвертельный перелом.
Деструкция вертлужной впадины
По статистике, переломы тазовых костей случаются у людей в возрасте 21-40 лет. Их основные причины – автомобильные аварии и серьезные бытовые травмы. Переломы вертлужной впадины составляют около 15-20% всех травматических повреждений таза. Они сопровождаются переломами и вывихами головки бедренной кости.
Многооскольчатый перелом.
Неосложненные переломы вертлужной впадины у людей молодого возраста лечат без хирургического вмешательства. Операция требуется при Т-образных переломах, интерпозиции обломков в суставе, невправившихся переломовывихах и массивных переломах заднего края впадины.
Травмы в младшей возрастной группе
В младшей возрастной группе встречаются вертельные, подвертельные, чрезвертельные, переломы вертлужной впадины и шейки бедренной кости. Последние обычно имеют трансцеврикальную или базальноцервикальную локализацию и относятся к II и III типам по Pauwels.
Остеосинтез.
Основным методом лечения переломов тазобедренного сустава в младшей возрастной группе является внутренний остеосинтез.
Суть методики внутреннего остеосинтеза заключается в репозиции костных фрагментов и их фиксации. С этой целью могут использовать штифты, винты, пластины, спицы и т.д. Импланты обычно изготавливают из титановых, молибденхронивоникелевых или других сплавов, устойчивых к окислению в тканях организма.
Для успеха остеосинтеза требуется:
- отсутствие выраженного остеопороза;
- сохранение нормальной минеральной плотности костной ткани;
- отсутствие нарушений кровоснабжения костей тазобедренного сустава;
- точное и прочное сопоставление костных фрагментов хирургом;
- минимальная травматизация околосуставных тканей в ходе операции;
- механическая совместимость импланта и костной ткани;
- ранняя двигательная активность в послеоперационном периоде.
Существуют разные техники остеосинтеза. При выборе метода хирургического вмешательства врачи учитывают индивидуальные анатомо-физиологические особенности строения бедренной кости человека, локализацию перелома, его направление и тип по Pauwels.
Разновидность остеосинтеза.
По статистике, несращение переломов тазобедренного сустава наблюдается у 10-30%, аваскулярный асептический некроз головки бедренной кости – у 10-40% больных. Как правило, этим пациентам в итоге приходится делать полное эндопротезирование ТБС.
При тяжелых оскольчатых переломах ТБС, сопровождающихся нарушением кровообращения в бедренной кости, от внутреннего остеосинтеза лучше отказаться. Скорее всего, он не поможет восстановить целостность и функциональную активность сустава.
Особенности пожилого возраста
В 90-95% случаев переломы в области тазобедренного сустава случаются у пожилых людей в возрасте старше 60 лет. Практически у каждого из них выявляют сопутствующий остеопороз (снижение плотности костной ткани). Также у лиц старшего возраста наблюдается ухудшение кровообращения в костных структурах ТБС. Все эти факторы мешают нормальному сращению костей и делают внутренний остеосинтез малоэффективным.
Для сохранения плотности костей очень хорошо подходит физическая активность с понятием небольших весов 5-7 кг.
После остеосинтеза у пожилых людей могут развиваться осложнения. Частота несращений переломов с последующей резорбцией шейки бедра и формированием ложного сустава составляет 18-40%. Асептический некроз головки бедренной кости возникает у 17-25% пациентов.
Если повреждается один из сосудов, то питание костной ткани прекращается.
Факторы риска падений в старческом возрасте:
- плохое зрение;
- остаточные явления после инсультов;
- прием лекарств со снотворным или гипнотическим действием;
- мышечная атрофия;
- паркинсонизм;
- отсутствие костылей или других вспомогательных средств при ходьбе;
- неправильно обустроенный быт (скользящие по полу ковры, перетянутые через всю комнату электрические провода и т.д.).
Основной целью лечения переломов ТБС в старческом возрасте является ранний подъем с постели. Он необходим для профилактики пролежней и застойных пневмоний – тяжелых осложнений, которые нередко приводят к смерти пациента.
Добиться ранней активизации людей старческого возраста можно с помощью эндопротезирования – замены тазобедренного сустава искусственным имплантом. При отсутствии осложнений во время операции человек может вставать с постели уже на второй-третий день. После окончания реабилитационного периода он получает возможность нормально передвигаться без какой—либо сторонней помощи.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Эндопротезирование как метод лечения
Из-за плохого кровоснабжения и остеопороза у пожилых людей практически все переломы срастаются плохо. Более того, вживление металлических штифтов или пластин активизирует процессы остеолиза – разрушения костной ткани. В результате после внутреннего остеосинтеза состояние многих пациентов лишь усугубляется.
В наши дни наиболее эффективным методом лечения переломов ТБС является эндопротезирование. Замена фрагментов тазобедренного сустава искуственными имплантами обеспечивает ранний подъем с постели, позволяет существенно сократить период реабилитации и восстановить опорную функцию нижней конечности. Это, в свою очередь, дает возможность избежать жизненноопасных осложнений, от которых многие пожилые люди гибнут в первый год после травмы.
Фиксация компонентов протеза с помощью специального цемента обеспечивает их надежное крепление к поверхностям остеопорозных костей.
Как показала практика, тотальное эндопротезирование при переломах шейки бедра дает благоприятные результаты в 90% случаев. Это значит, что полная замена тазобедренного сустава намного эффективней внутреннего и наружного остеосинтеза.
Показания и противопоказания
Замену тазобедренного сустава врачи рекомендуют всем пациентам старше 70 лет с переломами и ложными суставами шейки бедра. Также эндопротезирование выполняют всем больным, у которых развился асептический некроз головки бедренной кости. Плановую замену ТБС могут выполнять пациентам с деформирующими остеоартрозами и коксартрозами III степени. Показанием к операции также являются опухолевые процессы в области тазобедренного сустава.
Противопоказания к эндопротезированию:
- тяжелая сердечная недостаточность и нарушения сердечного ритма;
- хроническая дыхательная недостаточность ІІ-ІІІ степени;
- неспособность человека самостоятельно передвигаться;
- воспалительный процесс в области тазобедренного сустава;
- наличие несанированных очагов хронической инфекции в организме;
- перенесенная в прошлом генерализированная инфекция (сепсис);
- отсутствие костномозгового канала в бедренной кости.
При наличии противопоказаний выполнять операцию по замене тазобедренного сустава опасно. Из-за тяжелых заболеваний сердечно-сосудистой или дыхательной системы больной может попросту не перенести наркоз. Наличие инфекции в суставной полости или в любой другой части тела может привести к развитию гнойно-воспалительных осложнений в послеоперационном периоде. А неспособность пациента передвигаться без сторонней помощи очень сильно затруднит реабилитацию.
Остеосинтез шейки бедра или эндопротезирование?
Длительность реабилитации после внутреннего остеосинтеза составляет в среднем 12 месяцев, после эндопротезирования – 5-6 месяцев. В раннем послеоперационном периоде всем пациентам, которые перенесли операцию на ТБС, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений.
Пациенты после остеосинтеза находятся на постельном режиме в течение первых 3-5 дней. После этого им разрешают двигать конечностью и вставать с постели. Позже больным назначают массаж, физиотерапевтические процедуры, ЛФК, плаванье в бассейне. Физиотерапия при переломах ТБС помогает улучшить кровообращение в области сустава и тем самым ускорить выздоровление. Фиксирующие пластины или штифты удаляют лишь после полного срастания перелома и восстановления функциональной активности сустава. Как правило, это происходит через 12-18 месяцев после хирургического вмешательства.
В случае эндопротезирования восстановительный период длится намного меньше. При помощи медицинского персонала человек может вставать с постели уже на второй день после операции. Вскоре он начинает передвигаться самостоятельно, с помощью костылей или специальных ходунков. Еще через 2-3 месяца он может от них отказаться. При выполнении всех рекомендаций врача и правильной реабилитации больной возвращается к привычному образу жизни уже через полгода.
Источник