Пузыри при переломе руки
ÏÔÐÒÁ×ÉÔØ
ÐÏÉÓË
ÁÄÍÉÎ
ÇÌÁ×ÎÁÑ
ëÔÏ ËÁË ÌÅÞÉÔ ÜÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ (ÆÌÉËÔÅÎÙ) ÐÒÉ ÐÅÒÅÌÏÍÁÈ?
äÌÉÔÅÌØÎÏÅ ×ÒÅÍÑ ×ÓÅ ÔÁËÉÅ ÐÕÚÙÒÉ ÍÙ ×ÓËÒÙ×ÁÌÉ É ÌÅÞÉÌÉ ÐÏÄ ÐÏ×ÑÚËÁÍÉ. îÏ ÒÑÄ ËÏÌÌÅÇ ÎÁÞÁÌÉ ÌÅÞÉÔØ ÄÁÎÎÙÅ ÓÏÓÔÏÑÎÉÑ ÐÒÏÓÔÏ ÏÖÉÄÁÎÉÅÍ ÂÅÚ ×ÓÑËÉÈ ÐÏÄÒÅÚÁÎÉÊ, ×ÙÐÕÓËÁÎÉÊ…É ÏÞÅÎØ ÄÏ×ÏÌØÎÙ ÒÅÚÕÌØÔÁÔÁÍÉ. ÷ ÐÒÉÌÏÖÅÎÉÉ ÆÏÔÏ ÐÁÃÉÅÎÔËÉ 56 ÌÅÔ Ó ÐÅÒÅÌÏÍÏÍ ÏÂÅÉÈ ËÏÓÔÅÊ ÇÏÌÅÎÉ × ÎÉÖÎÅÊ ÔÒÅÔÉ. îÁ «Ó×ÏÉÈ ÎÏÇÁÈ» ÐÒÉÛÌÁ × ÂÏÌØÎÉÃÕ É × ÒÅÚÕÌØÔÁÔÅ ËÁÒÔÉÎÁ, ÐÒÅÄÓÔÁ×ÌÅÎÎÁÑ ÎÁ ÆÏÔÏ (ÎÁ 2 ÓÕÔËÉ ÐÏÓÌÅ ÐÅÒÅÌÏÍÁ).
<
|
>
ïÔ×ÅÔÉÔØ |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ áÌÅËÓÁÎÄÒ ðÅÔÒÕÛÉÎ 17 ñÎ×ÁÒØ 2013, 18:51 |
| îÁÐÒÑÖÅÎÎÙÅ ÐÕÚÙÒÉ ×ÓËÒÙ×ÁÅÍ, ÚÁÔÅÍ ÐÁÒÕ ÄÎÅÊ ÓÕÈÉÅ ÐÏ×ÑÚËÉ, ÚÁÔÅÍ ÏÂÒÁÂÏÔËÁ Ò-ÒÏÍ ÍÁÒÇÁÎÃÏ×ËÉ ÉÌÉ ÚÅÌÅÎËÉ ÄÏ ÜÐÉÔÅÌÉÚÁÃÉÉ. ÷ÑÌÙÅ ÐÕÚÙÒÉ ÎÅ ×ÓËÒÙ×ÁÅÍ, ÜÐÉÔÅÌÉÚÉÒÕÀÔÓÑ ÐÏÄ ÏÔÓÌÏÅÎÎÙÍ ÜÐÉÄÅÒÍÉÓÏÍ. éÎÏÇÄÁ ÐÏÓÌÅ ×ÓËÒÙÔÉÑ ÐÕÚÙÒÑ ÏÂÎÁÒÕÖÉ×ÁÅÔÓÑ ÂÏÌÅÅ ÇÌÕÂÏËÉÊ ÎÅËÒÏÚ — ÔÏÇÄÁ ÐÏ ÓÉÔÕÁÃÉÉ ×ÐÌÏÔØ ÄÏ ÉÓÓÅÞÅÎÉÑ É ÐÌÁÓÔÉËÉ. |
| [ ïÔ×ÅÔÉÔØ ] |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ áÎÄÒÅÊ 17 ñÎ×ÁÒØ 2013, 21:24 |
| õ×.ËÏÌÌÅÇÉ! îÁÌÉÞÉÅ ÆÌÉËÔÅÎ ÐÒÉ ÚÁËÒÙÔÙÈ ÐÅÒÅÌÏÍÁÈ ËÏÓÔÅÊ ËÏÎÅÞÎÏÓÔÅÊ ÜÔÏ ÐÁÔÁÇÎÏÍÏÎÉÞÎÙÊ ÐÒÉÚÎÁË ÇÉÐÅÒÔÅÎÚÉÏÎÎÏ-ÉÛÅÍÉÞÅÓËÏÇÏ ÓÉÎÄÒÏÍÁ. 1. éÚÍÅÒÅÎÉÅ ÐÏÄÆÁÓÃÉÁÌØÎÏÇÏ ÄÁ×ÌÅÎÉÑ 2. óÉÓÔÅÍÎÁÑ ÐÒÏÔÉ×ÏÏÔÅÞÎÁÑ ÔÅÒÁÐÉÑ (ÓÍ. ÉÎÓÔÒÕËÃÉÀ) 3. ÷ÓËÒÙÔÉÅ (ÐÕÎËÃÉÑ) ÆÌÉËÔÅÎ É ÄÁÌØÎÅÊÛÅÅ ×ÅÄÅÎÉÅ ËÁË ÏÖÏÇÏ×ÏÊ ÒÁÎÙ 2 ÓÔ. ÐÏ ÷ÉÛÎÅ×ÓËÏÍÕ. 4. åÓÌÉ ÐÏËÁÚÁÔÅÌÉ ÐÏÄÆÁÓÃÉÁÌØÎÏÇÏ ÄÁ×ÌÅÎÉÑ ÔÒÅÂÕÀÔ ÐÏÄËÏÖÎÁÑ ÆÁÓÃÉÏÔÏÍÉÑ. P.S. á ÚÁ ÌÀÄÅÊ ËÏÇÄÁ ÔÁË ÐÒÉÈÏÄÑÔ Ó×ÏÉÍÉ ÎÏÇÁÍÉ ÒÁÄ, ÍÏÖÅÍ ÐÏÂÅÄÉÔØ × ÌÀÂÏÊ ×ÏÊÎÅ 🙂 |
| [ ïÔ×ÅÔÉÔØ ] |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ á.íÅÌ£ÛËÉÎ 17 ñÎ×ÁÒØ 2013, 23:20 |
| ðÁÓÓÉ×ÎÏ ÍÏÖÎÏ ÐÏ×ÅÓÔÉ ÓÅÂÑ ÐÏ ÄÅÖÕÒÓÔ×Õ:) îÏ ÄÎÅÍ ÎÁÄÏ ×ÓËÒÙ×ÁÔØ, ÚÁÔÅÍ ÎÁ ÒÁÓÔ×ÏÒÁÈ, ÚÁÔÅÍ ÛÔÉÆÔÏ×ÁÔØ. |
| [ ïÔ×ÅÔÉÔØ ] |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ íÁÃÕËÁÔÏ× æÅÏÄÏÒ 18 ñÎ×ÁÒØ 2013, 19:17 |
| ëÏÌÌÅÇÁ ÐÒÁ×ÉÌØÎÏ ÓËÁÚÁÌ, ÞÔÏ ÜÔÏ ÐÁÔÏÇÎÏÍÏÎÉÞÎÙÊ ÐÒÉÚÎÁË ÐÏ×ÙÛÅÎÉÑ ×ÎÕÔÒÉÔËÁÎÅ×ÏÇÏ ÄÁ×ÌÅÎÉÑ, ËÏÔÏÒÏÅ ÓËÌÁÄÙ×ÁÅÔÓÑ ÉÚ ÔÒÅÈ ËÏÍÐÏÎÅÎÔÏ×: ÏÔÅËÁ × ÆÁÓÃÉÁÌØÎÙÈ ÆÕÔÌÑÒÁÈ ÔÒÁ×ÍÉÒÏ×ÁÎÎÙÈ ÍÙÛÃ, ÇÅÍÁÔÏÍ É ÓÄÁ×ÌÉ×ÁÀÝÉÈ ÎÁÒÕÖÎÙÈ ÐÏ×ÑÚÏË. ÷ ÐÒÅÄÓÔÁ×ÌÅÎÎÏÍ ÓÌÕÞÁÅ ÉÍÅÅÔ ÍÅÓÔÏ ÂÁÎÁÌØÎÙÊ ×ÉÎÔÏÏÂÒÁÚÎÙÊ ÐÅÒÅÌÏÍ.ðÏÜÔÏÍÕ ÇÌÁ×ÎÙÊ ÆÁËÔÏÒ ÐÏÑ×ÌÅÎÉÑ ÆÌÉËÔÅÎ — ÜÔÏ ÐÒÅÐÑÔÓÔ×ÉÅ ÒÁÓÛÉÒÅÎÉÀ ÏÂßÅÍÁ ×ÎÅÛÎÉÍÉ ÐÏ×ÑÚËÁÍÉ.æÌÉËÔÅÎÙ ÌÕÞÛÅ ×ÓËÒÙ×ÁÔØ × ÓÔÅÒÉÌØÎÙÈ ÕÓÌÏ×ÉÑÈ ÐÒÏËÏÌÏÍ ÐÏ ÎÉÖÎÅÍÕ ÐÏÌÀÓÕ É ÒÙÈÌÏ ÏÂÌÏÖÉÔØ ÐÏ×ÑÚËÁÍÉ Ó ÒÁÓÔ×ÏÒÏÍ ÂÅÔÁÄÉÎÁ. ðÏÓÌÅ ÐÒÅËÒÁÝÅÎÉÑ ÏÔÄÅÌÑÅÍÏÇÏ — ÏÞÉÓÔÉÔØ ÏÔ ÏÓÔÁÔËÏ× ÎÅËÒÏÔÉÚÉÒÏ×ÁÎÎÏÇÏ ÜÐÉÄÅÒÍÉÓÁ. åÓÔÅÓÔ×ÅÎÎÏ, ×ÓÅ ÜÔÏ ÄÅÌÁÔØ ÎÁ ÆÏÎÅ ÍÁÌÏÔÒÁ×ÍÁÔÉÞÎÏÊ, ÔÏÞÎÏÊ ÒÅÐÏÚÉÃÉÉ É ÓÔÁÂÉÌØÎÏÊ ÆÉËÓÁÃÉÉ. ÷ ÔÁËÉÈ ÕÓÌÏ×ÉÑÈ ÓÒÏË ÖÉÚÎÉ ÔÁËÉÈ ÒÁÎ ÎÅ ÂÏÌÅÅ ÎÅÄÅÌÉ. |
| [ ïÔ×ÅÔÉÔØ ] |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ marat 18 ñÎ×ÁÒØ 2013, 20:33 |
| õ ÎÁÓ ÔÒÁËÔÕÀÔ ÔÁËÉÅ ÐÅÒÅÌÏÍÙ ËÁË ×ÔÏÒÉÞÎÏ-ÏÔËÒÙÔÙÅ. |
| [ ïÔ×ÅÔÉÔØ ] |
| Re: üÐÉÄÅÒÍÁÌØÎÙÅ ÐÕÚÙÒÉ Djoldas Kuldjanov, M.D. 28 ñÎ×ÁÒØ 2013, 02:29 |
| ðÒÉ ÚÁËÒÙÔÙÈ ÐÅÒÅÌÏÍÁÈ ËÏÓÔÅÊ ÆÌÉËÔÅÎÙ ÐÏÑ×ÌÑÀÔÓÑ ÐÏÄ ×ÏÚÄÅÊÓÔ×ÉÅÍ ÒÁÚÌÉÞÎÙÈ ÆÁËÔÏÒÏ×. ÷ ÐÅÒ×ÕÀ ÏÞÅÒÅÄØ ËÏÇÄÁ ÐÅÒÅÌÏÍ × ÒÅÚÕÌØÔÁÔÅ ×ÙÓÏËÏÜÎÅÒÇÅÔÉÞÅÓËÏÊ ÔÒÁ×ÍÙ ÉÌÉ ËÏÇÄÁ ÏÔÓÕÔÓÔ×ÕÅÔ ÉÍÍÏÂÉÌÉÚÁÃÉÑ ÐÅÒÅÌÏÍÁ × ÐÒÅÇÏÓÐÉÔÁÌØÎÏÍ ÜÔÁÐÅ. õËÏÒÏÞÅÎÉÅ ËÏÎÅÞÎÏÓÔÉ ÐÏÓÌÅ «ÂÁÎÁÌØÎÙÈ» ÐÅÒÅÌÏÍÏ× ÔÁËÖÅ ÉÇÒÁÅÔ ÒÏÌØ — ÐÏ×ÙÛÁÅÔÓÑ ÍÅÖÔËÁÎÅ×ÏÅ ÄÁ×ÌÅÎÉÅ É ÄÅÌÏ ÏÓÌÏÖÎÑÅÔÓÑ ÔÑÖÅÌÙÍÉ ËÏÖÎÙÍÉ ÐÒÏÑ×ÌÅÎÉÑÍÉ! «á ÚÁ ÌÀÄÅÊ ËÏÇÄÁ ÔÁË ÐÒÉÈÏÄÑÔ Ó×ÏÉÍÉ ÎÏÇÁÍÉ ÒÁÄ, ÍÏÖÅÍ ÐÏÂÅÄÉÔØ × ÌÀÂÏÊ ×ÏÊÎÅ» îÅÏÂÒÁÚÏ×ÁÎÎÏÓÔØ É ÎÅÕÍÅÓÔÎÁÑ ÂÒÁ×ÁÄÁ ÂÏÌØÎÙÈ ÎÅ ÐÒÉÍÅÒ ÇÏÒÄÏÓÔÉ, Á ÐÒÅÄÍÅÔ ÄÌÑ ÉÚÕÞÅÎÉÑ. ïÛÉÂËÁ ËÒÉÔÉÞÎÏÓÔÉ ÐÒÉ×ÅÌÁ Ë ÏÓÌÏÖÎÅÎÉÀ, ËÏÔÏÒÏÅ ÍÏÖÎÏ ÂÙÌÏ ÐÒÅÄÕÐÒÅÄÉÔØ Ó×ÏÅ×ÒÅÍÅÎÎÙÍ ÏÂÒÁÝÅÎÉÅÍ × ÍÅÄ ÕÞÒÅÖÄÅÎÉÅ. îÁÄÏ ÉÓÓÌÅÄÏ×ÁÔØ, c ÞÅÍ Ó×ÑÚÁÎÁ ÔÏÌÅÒÁÎÔÎÏÓÔØ Ë ÂÏÌÉ, ×ÏÚÍÏÖÎÏ ÏÔÓÕÔÓÔ×ÕÅÔ ÞÕ×ÓÔ×ÉÔÅÌØÎÏÓÔØ, ÄÉÁÂÅÔ ÉÌÉ ÎÉÚËÉÊ IQ? «éÚÍÅÒÅÎÉÅ ÐÏÄÆÁÓÃÉÁÌØÎÏÇÏ ÄÁ×ÌÅÎÉÑ» åÓÌÉ ÒÅÞØ ÉÄÅÔ Ï ÉÚÍÅÒÅÎÉÉ ÐÏÄÆÁÓÃÉÁÌØÎÏÇÏ ÄÁ×ÌÅÎÉÑ ÄÌÑ ÏÐÒÅÄÅÌÅÎÉÑ ÎÁÌÉÞÉÑ ëó, ÔÏÇÄÁ ÜÔÏ ÕÒÇÅÎÔÎÏÅ ÓÏÓÔÏÑÎÉÅ, ÇÄÅ ÉÄÅÔ ÐÏÄÓÞÅÔ ÎÅ ÎÁ ÄÎÉ, Á ÎÁ ÍÉÎÕÔÙ! îÅÏÂÈÏÄÉÍÏ ÓÉÎÄÒÏÍ ÐÒÅÄÕÐÒÅÄÉÔØ × ÔÅÞÅÎÉÅ ÐÅÒ×ÙÈ 6 ÞÁÓÏ×, Á ÉÚÍÅÒÅÎÉÅ ÞÅÒÅÚ Ä×Á ÄÎÑ ÐÏÓÌÅ ÔÒÁ×ÍÙ ÎÉÞÅÇÏ ÎÅ ÄÁÓÔ. æÁÓÃÉÏÔÏÍÉÑ ÎÅ ÌÅÞÅÂÎÏÅ ÍÅÒÏÐÒÉÑÔÉÅ, Á ÐÒÏÆÉÌÁËÔÉËÁ ËÏÍÐÁÒÔÍÅÎÔ -cÉÎÄÒÏÍÁ! ðÏÓÌÅ ÐÏÄÔ×ÅÒÖÄÅÎÎÏÇÏ ÄÉÁÇÎÏÚÁ ëó Ó ÍÅÒÔ×ÙÍÉ ÍÙÛÃÁÍÉ ÍÏÖÎÏ ÎÉÞÅÇÏ ÎÅ ÄÅÌÁÔØ, ÐÏÔÏÍÕ ÞÔÏ ÏÖÉ×ÉÔØ ÍÅÒÔ×ÏÅ ÎÅ×ÏÚÍÏÖÎÏ. îÁ ÄÁÎÎÏÍ ÜÔÁÐÅ ÖÅÌÁÔÅÌØÎÏ ÓÏÈÒÁÎÉÔØ ×ÓÅ ÓÔÅÒÉÌØÎÙÍ, ÐÏÔÏÍÕ ÞÔÏ ÌÀÂÏÊ ÒÁÚÒÅÚ ÍÏÖÅÔ ÏÓÌÏÖÎÉÔÓÑ. ÷ ÚÁËÒÙÔÏÍ, ÓÔÅÒÉÌØÎÏÍ ÐÒÏÓÔÒÁÎÓÔ×Å ÍÙÛÃÁ ÐÏÔÅÒÑÅÔ ÆÕÎËÃÉÀ É ÚÁÒÕÂÃÕÅÔÓÑ ÆÉÂÒÏÚÏÍ. ôÅÐÅÒØ ÐÏ ÐÏ×ÏÄÕ ÆÌÉËÔÅÎ, ÚÄÅÓØ ÇÌÁ×ÎÁÑ ÚÁÄÁÞÁ ÎÅ ÄÏÐÕÓÔÉÔØ ×ÔÏÒÉÞÎÏÊ ÉÎÆÅËÃÉÉ. ïÇÒÏÍÎÙÅ ÍÏÖÎÏ ×ÓËÒÙÔØ É ÐÏËÒÙÔØ ÓÔÅÒÉÌØÎÏÊ ÐÏ×ÑÚËÏÊ. éÍÅÀÔÓÑ ÇÏÔÏ×ÙÅ ÐÏ×ÑÚËÉ × ÓÏÓÔÁ×Å ÒÁÓÔÉÔÅÌØÎÏÅ ÍÁÓÌÏ É ËÓÅÒÅÆÏÒÍ. ÷ ÏÔÌÉÞÉÅ ÏÔ ÄÒÕÇÉÈ ÐÏ×ÑÚÏË ÍÁÓÌÏ ÐÏËÒÙ×ÁÀÔ ÐÏ×ÅÒÈÎÏÓÔØ É ÎÅ ÐÒÉÌÉÐÁÅÔ. «óÉÓÔÅÍÎÁÑ ÐÒÏÔÉ×ÏÏÔÅÞÎÁÑ ÔÅÒÁÐÉÑ (ÓÍ. ÉÎÓÔÒÕËÃÉÀ)» ÷ÍÅÓÔÏ ÍÅÄÉËÁÍÅÎÔÏÚÎÏÊ ÐÒÏÔÉ×ÏÏÔÅÞÎÏÊ ÔÅÒÁÐÉÉ ÌÅÞÅÎÉÅ ÄÉÓÔÒÁËÃÉÅÊ ËÏÎÅÞÎÏÓÔÉ ÎÁ ÓËÅÌÅÔÎÏÍ ×ÙÔÑÖÅÎÉÉ ÉÌÉ ÌÀÂÙÍ ÎÁÒÕÖÎÙÍ ÆÉËÓÁÔÏÒÏÍ ÓÞÉÔÁÅÍ ÐÒÁ×ÉÌØÎÙÍ. ëÒÏÍÅ ÜÔÏÇÏ ÐÎÅ×ÍÁÔÉÞÅÓËÉÊ ÓÖÉÍÁÀÝÉÊ ÄÉ×ÁÊÓ ÎÁ ÏÂÅ ËÏÎÅÞÎÏÓÔÉ, ËÏÔÏÒÙÊ Ñ×ÌÑÅÔÓÑ ÓÔÁÎÄÁÒÔÏÍ ×Ï ×ÓÅÈ ÇÏÓÐÉÔÁÌÑÈ, ÌÕÞÛÅ ÌÀÂÏÇÏ ÌÅËÁÒÓÔ×Á ÕÍÅÎØÛÁÅÔ ÏÔÅË. ÷ ×ÁÛÅÍ ÓÌÕÞÁÅ ÓËÅÌÅÔÎÏÅ ×ÙÔÑÖÅÎÉÅ, ÓÏÈÒÁÎÑÅÔÓÑ ÕËÏÒÏÞÅÎÉÅ, ÍÏÖÎÏ ÄÏÂÁ×ÉÔØ ÇÒÕÚ É ÓÄÅÌÁÔØ ÓÎÉÍËÉ. ðÏÓÌÅ ÓÐÁÄÅÎÉÑ ÏÔÅËÁ ÍÏÖÎÏ ÆÉËÓÉÒÏ×ÁÔØ ÉÎÔÒÁÍÅÄÕÌÌÑÒÎÙÍ Ç×ÏÚÄÅÍ, ÐÏÔÏÍÕ ÞÔÏ ÎÅÌØÚÑ ÄÅÌÁÔØ ÒÁÚÒÅÚÙ ÞÅÒÅÚ ÚÏÎÙ ÜÐÉÄÅÒÍÁÌØÎÙÈ ÐÕÚÙÒÅÊ. «õ ÎÁÓ ÔÒÁËÔÕÀÔ ÔÁËÉÅ ÐÅÒÅÌÏÍÙ ËÁË ×ÔÏÒÉÞÎÏ-ÏÔËÒÙÔÙÅ» îÁ×ÒÑÄ ÌÉ ÔÁËÁÑ ÔÒÁËÔÏ×ËÁ ÐÒÁ×ÉÌØÎÁÑ, ÐÏÔÏÍÕ ÞÔÏ ÏÔËÒÙÔÙÍ ÐÅÒÅÌÏÍ ÓÞÉÔÁÅÔÓÑ, ËÏÇÄÁ ÒÁÎÁ ÐÒÏÎÉËÁÅÔ × ÚÏÎÕ ÐÅÒÅÌÏÍÁ. á ×ÔÏÒÉÞÎÏÅ ÉÎÆÉÃÉÒÏ×ÁÎÉÅ Ó ÏÂÎÁÖÅÎÉÅÍ ÐÅÒÅÌÏÍÁ ÞÁÓÔÏÅ Ñ×ÌÅÎÉÅ ËÏÇÄÁ ÞÅÒÅÚ ÐÒÏÌÅÖÎÉ ÐÒÏÉÓÈÏÄÉÔ ÐÅÎÅÔÒÁÃÉÑ ÏÔÌÏÍËÏ× ËÎÁÒÕÖÉ. |
| [ ïÔ×ÅÔÉÔØ ] |
| ( ïÔ×ÅÔÉÔØ ) |
Источник
 Фликтена – это проявление дерматита.
Фликтена – это проявление дерматита.
Она представляет собой дряблый пузырь — серозно-экссудативное поражение поверхностного слоя кожи (эпидермиса) с очагом воспаления вокруг.
Если не лечить фликтену, бактерии могут проникнуть в глубокие слои кожи и вызвать абсцесс.
Как появляется образование
Обычно причина образования фликтены – гемолитический стрептококк. Это патогенный микроорганизм, в норме обитает у человека в дыхательных и пищеварительных путях, чаще всего в толстом кишечнике и полости рта.
В эпидермис стрептококк проникает через мелкие трещины кожи. При наличии благоприятных условий, активно размножается и провоцирует образование фликтены.
Провоцирующие факторы:
- нарушение микроциркуляции;
- плохой приток кислорода;
- перегревание или переохлаждение;
- длительное обездвиживание конечности;
- снижение иммунитета;
- частые простудные заболевания;
- системные патологии.
Инфицирование происходит при контакте с кожей больного человека либо при самозаражении (перенос микроба из нормального места обитания в поврежденную область).
Проявления фликтены
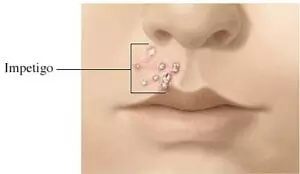 Фликтена – самый главный симптом стрептококкового импетиго. Появляется она в виде плоского, поверхностного высыпания на коже лица, головы, рук или ног. Элемент окружен воспалительным венчиком красного цвета. Размер от 1-2 мм до нескольких сантиметров. Если фликтены сливаются вместе, может быть и больше.
Фликтена – самый главный симптом стрептококкового импетиго. Появляется она в виде плоского, поверхностного высыпания на коже лица, головы, рук или ног. Элемент окружен воспалительным венчиком красного цвета. Размер от 1-2 мм до нескольких сантиметров. Если фликтены сливаются вместе, может быть и больше.
Под эпидермисом видно содержимое пузыря. Вначале оно прозрачное, затем мутнеет. Если на данном этапе пузырь вскрыть, то появится розовая влажная эрозия.
Постепенно фликтена покрывается коркой серо-желтого цвета и подсыхает. Через 3-5дней корочка легко отторгается самостоятельно. Под ней – бледно-розовая кожа. Через время цвет сравняется с соседними участками. Обычно элемент сыпи заживает без образования рубца.
Сыпь приносит неприятные ощущения:
- болезненность при касании;
- зуд;
- жжение кожи.
У детей клиническая картина более тяжелая, часто присоединяется:
- увеличение лимфоузлов;
- слабость;
- повышение температуры;
- снижение аппетита.
Расчесывать фликтену нельзя, это приводит к повреждению наружной оболочки и наслоению дополнительной инфекции. Если травма все же произошла, обработайте поврежденный пузырь раствором антисептика и наложите стерильную повязку.
Фото фликтена
[su_spoiler title=»Внимание, контент может оказаться неприятным для просмотра»]
[/su_spoiler]
Диагностика
 Сложность в лечении фликтены – повторное самозаражение. Микробы легко рассеиваются на здоровые участки кожи, вызывая появление все новых и новых элементов сыпи.
Сложность в лечении фликтены – повторное самозаражение. Микробы легко рассеиваются на здоровые участки кожи, вызывая появление все новых и новых элементов сыпи.
Прежде чем выбрать метод терапии, нужно верно поставить диагноз. Для этого стоит обратиться к врачу-дерматовенерологу.
После осмотра доктор назначит дополнительное исследование: анализ содержимого пузыря на наличие стрептококка. После того, как микроб обнаружен, можно правильно выбрать препараты для лечения.
Лечение сыпи
Если заболевание протекает в легкой форме, можно обойтись местными методами терапии.
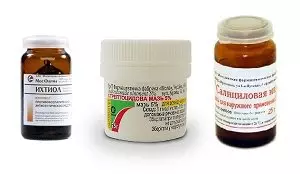
- Обработка пораженной и здоровой кожи растворами антисептиков: бриллиантовый зеленый, 2% борный и 3% салициловый спирт, фурациллин, хлоргескидин – 2-3 раза в сутки.
- Чтобы избежать рассеивания бактерий, кончики пальцев и край ногтя смазывают 2% раствором йода.
- Антибактериальные мази наносятся на пораженные очаги дважды в день – Левомицетин, Меколь, Банеоцин, Тетрациклин, Синтомицин.
- Мази и пасты с антисептическим и противовоспалительным эффектом – Цинковая, Серная, Салициловая, Ихтиоловая – 1-2 раза в день. Они хорошо подсушивают кожу.
- Гормональные наружные средства – очень быстро снимают отек и боль. Назначают Акридерм, Элоком, Гидрокортизон. Длительное применение таких мазей приводит к атрофии кожного покрова.
- Противоаллергические препараты, чтобы убрать кожный зуд – Тавегил, Лоратадин, Фенкарол, Парлазин.
- Витамины С и Р.
- Народные средства в качестве антисептиков – отвары ромашки, календулы, шалфея, коры дуба.
- В тяжелых случаях антибиотики назначают для приема внутрь – Флемоксин Солютаб, Флемоклав, Кларицин, Азитрокс.
Во время лечения нельзя мыться. Также стоит ограничить прямой контакт с другими людьми. Дети не посещают сад или школу. Взрослые отправляются на больничный лист. Предметы личного пользования обрабатываются антисептиком.
Что делать, если фликтена образовалась под гипсом
 Очень часто фликтена формируется под гипсом. Это связано с травмой кожи во время перелома. После наложения гипс плотно прилегает к коже, затрудняя воздухообмен. Местная температура повышается, и создаются все условия для размножения бактерий.
Очень часто фликтена формируется под гипсом. Это связано с травмой кожи во время перелома. После наложения гипс плотно прилегает к коже, затрудняя воздухообмен. Местная температура повышается, и создаются все условия для размножения бактерий.
Воспаление иногда развивается и в том случае, когда гипс неплотно прилегает к коже, постоянно смещается и натирает. Не смотря на то, что пузыри не несут сильной опасности, гипсовую повязку придется снять во избежание осложнений.
Фликтены обрабатывают, подсушивают и гипс накладывают заново. Только теперь на месте высыпаний оставляют окошко, чтобы лечить пораженные участки. Если новая повязка не гарантируют абсолютную неподвижность конечности, лучше соблюдать постельный режим., чтобы избежать смещения отломков.
Профилактика образования фликтены
 Соблюдайте чистоту кожных покровов, принимайте душ дважды в день, меняйте нательное и постельное белье по мере загрязнения. Выбирайте одежду из натуральных тканей, она защитит кожу от трения и перегревания. Не забывайте про правильное питание и здоровый образ жизни.
Соблюдайте чистоту кожных покровов, принимайте душ дважды в день, меняйте нательное и постельное белье по мере загрязнения. Выбирайте одежду из натуральных тканей, она защитит кожу от трения и перегревания. Не забывайте про правильное питание и здоровый образ жизни.
Самое главное, не занимайтесь самолечением. Помните, что даже если заболевание на первый взгляд кажется не опасным, оно может привести к тяжелым осложнениям. Только специалисту под силу поставить правильный диагноз и выбрать эффективные препараты.
[flat_ab id=»3″]
Чтобы увидеть новые комментарии, нажмите Ctrl+F5
[flat_ab id=»5″]
Источник
Перелом блистер редкое явление после перелома или сломать кость. Они также могут произойти после того, как у вас есть операции на костях. Fracture блистеры происходит примерно 2,9 процента всех переломов.
Лодыжки является наиболее распространенным местом, где волдыри перелом происходит, так как кость ближе поверхность вашей кожи и не окружен большим количеством жира или мышц. Можно иметь несколько волдырей трещины в одно время.
Блистерная перелом, как правило, появляются примерно два с половиной дня после травмы. Однако, блистерная перелом может появиться уже в шесть часов или в конце, как три недели после травмы. Эти пузыри могут занять три недели или больше, чтобы залечить.
Перелом волдыри возникают на или вокруг области травмы перелома. Они образуют под верхним слоем кожи и заполнены жидкостью. Жидкости, как правило, имеет в сыворотке или гелеобразную текстуру.
Сами волдыри, как правило, безболезненны, хотя сама травма может быть болезненной. Врачи обычно делят волдыри трещины на два типа: геморрагические и серозный.
Серозных волдыри разрушения имеют следующие характеристики:
- прозрачная жидкость
- напряженная или жесткая кожа на верхней части блистера
- частичное разделение эпидермиса и дермы
Симптомы геморрагических волдырей включают:
- крови или красного цвета жидкости
- Складки кожи на верхней части блистера
- полное отделение эпидермиса и дермы
волдыри Геморрагического перелома обычно происходят с более тяжелыми травмами переломов. Иногда вы можете иметь как серозные и геморрагические волдыри трещины сразу.
При разрыве кости, ваше тело естественным образом высвобождает воспалительные соединения , которые вызывают отек или припухлость. Опухоль создает дополнительную нагрузку на кровеносные сосуды. В результате, нормальная связь между эпидермисом (верхний слой кожи) и дерма (слой под эпидермисом) отделяется. Это позволяет жидкости проникать между этими двумя областями, создавая блистер.
Перелом волдыри иногда могут произойти после того, как человек имеет факультативную ногу или лодыжку хирургию. Эти операции не выполняются в ответ на травму и может включать в себя молоток ног исправление или удаление мозолей . Однако, волдыри перелома в этих случаях редко.
Из-за естественного набухания, что происходит после операции или перелома, это чрезвычайно важно, чтобы поднять вашу ногу, чтобы минимизировать отек и поможет предотвратить волдыри трещины.
Вы не должны пытаться лечить или поп перелом черновой себя. Если вы заметили блистер трещины, обратитесь к врачу, чтобы они могли оценить и определить оптимальный метод лечения.
Если операция не планируется, ваш врач, как правило, пусть блистер лечить самостоятельно. Некоторые врачи могут даже выбрать, чтобы дать время волдыри исцелять перед проведением операции на перелом. Подход зависит от количества и блистерного типа, а также самой травмы.
Серозный блистер перелом
При лечении серозного блистера перелома, врач может использовать небольшое лезвие, чтобы проткнуть основание блистерного и слейте жидкость. Поскольку блистер покрывает вашу кожу, сайт блистер защитный слой. Ваш врач может затем применить специальную повязку и мазь с антибиотиком, чтобы предотвратить инфекцию.
Геморрагический волдырь перелом
Так как верхняя часть блистера геморрагического перелома не плотно, это не так легко стекать. Врач, как правило, удалить верхнюю часть геморрагического блистере для слива жидкости. Они будут затем применить специальную мазь и марлю для ускорения заживления.
Ваш блистер должен начать исцелять и новая кожа будет формироваться. Новая кожа обычно составляет примерно от одного до двух недель. Как правило, геморрагические волдыри занять больше времени, чтобы залечить.
Для того, чтобы помочь уменьшить риск осложнений, держать перевязанную область чистые и сухие, и следовать указаниям врача.
Наиболее относительно побочные эффекты для пакетиков перелома являются инфекцией и ран на разрыве, если блистер происходит после операции. Пузыри могут остановить рану от исцеления должным образом. Если волдырь находится в непосредственной близости от хирургического разреза, врач может выбрать, чтобы не истощить его.
Перелом волдыри могут также создавать рубцы на коже, особенно когда волдыри наполняются кровью.
Блистерна перелома стерильно до тех пор, пока область пузырей нарушаются. В то время, бактерии могут проникать в кожу и привести к инфекции. Симптомы, связанные с инфекциями кожи включают:
- припухлость
- покраснение
- тепло
- дренаж гноя
Перелом волдыри обычно заживают со временем, хотя это может занять несколько недель. Если вам не нужна операция для перелома, ваш блистер следует оставить лечить самостоятельно. Если вам нужна операция, вам может понадобиться, чтобы дать время для вашего блистер, чтобы залечить перед дальнейшей обработкой вашего перелома.
Источник
Пролежень (медицинский термин – Decubitus) – участок омертвевшей ткани различной степени глубины поражения. Развиваются пролежни вследствие длительного сдавливания мягких тканей и, как следствие, нарушения микроциркуляции крови и лимфы в пораженном участке. В первую очередь страдают те участки поверхности тела, которые не имеют мышечной «подложки» или она очень тонкая. Классические места образования декубитуса – это те, где кожа с подкожно-жировой клетчаткой прилежит к поверхности кости (пятки, крестец, ягодицы, область лопаток и затылок). Пролежни могут образоваться и под гипсовыми повязками.
Причины образования
Пациенты, получившие множественные травмы (например, перелом позвоночника и костей конечностей), которым был наложен гипс, при неблагоприятных обстоятельствах могут быть подвержены образованию некрозов как на открытых участках тела, так и под гипсовыми повязками.
Пролежни под гипсом образуются в случаях, когда:
- неправильно смоделирована гипсовая повязка (чрезмерно плотно прилежит к поверхности загипсованного участка);
- при наложении фиксирующей повязки под нее попали крошки гипса;
- ватная подложка под гипсом свалялась, образовав комки;
- сохранилась или попала влага под повязку (недостаточно просох гипс после наложения, намочили во время водных процедур и т.д.).
У ослабленных лежачих больных, тяжелых соматически, пролежни от гипса могут появиться вследствие:
- возрастного ухудшения кровоснабжения тканей в связи с заболеваниями сердца и сосудов;
- анемии;
- ухудшения нервной трофики (особенно это касается пациентов с сахарным диабетом и повреждениями спинного мозга);
- низкого содержания белка в диете.
Если пациент полностью неподвижен, имеет тяжелые общие заболевания, ухудшающие кровоснабжение органов и тканей, нарушения обмена веществ, избежать появления декубитуса практически невозможно.
Признаки образования пролежней под гипсовой повязкой
При открытом переломе при наложении гипсовой повязки оставляют смотровое окошко для наблюдения за состоянием кожных покровов.
При закрытых переломах диагностика начинающихся пролежней основана на жалобах больного и осмотре не закрытых гипсом участков конечности.
Подозрение на образование декубитуса под гипсом возникает и в тех случаях, когда больной жалуется на ощущение «мокнутия» под повязкой, появляется кровянистое или светлое отделяемое из-под повязки, присутствует неприятный гнилостный запах.
При подозрении на развитие осложнения делают смотровое окошко в гипсе или снимают гипсовую повязку.
Стадии развития некротического процесса
В случае развития осложнения признаки соответствуют стандартным степеням классификации пролежней:
Стадия | Признаки |
1. Ишемия | Ишемия – комплекс изменений в тканях, в основе которого лежит недостаток кровоснабжения. Клинически проявляется: жалобами больного на боли, парестезии («мурашки») в загипсованной конечности. В месте сдавления появляется первичное локальное побеление кожи, которое быстро сменяется покраснением с синюшным оттенком. Область пролежня отечная, холодная на ощупь. Стадия обратима при вовремя принятых адекватных лечебных мероприятиях |
2. Поверхностный некроз кожи | Собственно, омертвение (некроз) кожи на фоне более грубых нарушений микроциркуляции на уровне артериол, сопровождающийся мацерацией (отслойкой эпидермиса). На этой стадии образуется пузырь, заполненный жидкостью |
3.Глубокий некроз кожи и подкожно-жировой клетчатки | Процесс захватывает всю толщу кожи и подкожно-жировую клетчатку, доходя до фасциальной оболочки подлежащих мышц, но не повреждая ее |
4. Глубокий некроз кожи, подкожно-жировой клетчатки и подлежащих тканей | Омертвение доходит до поверхности кости, разрушая мышцы, связки и сухожилия. На этом этапе часто присоединяется инфекция и развивается гнойное расплавление тканей |
Без лечения некротический процесс проходит последовательно все стадии.
Важно! Необходимо незамедлительно получить консультацию ортопеда или хирурга, как только больной пожалуется на боли, покалывание, «мурашки» под гипсом, а также если появится отек, покраснение или синюшность доступных для наблюдения частей поврежденной конечности.
Типичные места появления пролежней под гипсом
Легче всего пролежень под гипсом появляется в местах, где костные выступы соприкасаются с внутренней поверхностью гипса. Пролежни от гипса на руке чаще всего появляются:
- в области плечевого сустава;
- в области локтевого сустава;
- в области лучезапястного сустава;
- в области мелких суставов кисти.
Пролежни под гипсом на ноге склонны образовываться в областях:
- коленного сустава;
- голеностопного сустава (лодыжка);
- мелких суставов пальцев ног.
Также на ноге у лежачих больных может образовываться пролежень на пятке после гипса.
Кроме того, при попадании крошек гипса или комковании ватной прокладки под гипсовой повязкой могут начинаться некротические изменения в нетипичных местах.
Профилактика появления пролежней под гипсом
Все заболевания и осложнения легче предупредить, чем лечить. Пролежни – не исключение. И, если степень плотности прилегания повязки может контролировать только врач при наложении гипса, остальные моменты контролируются лицами, осуществляющими уход за лежачим больным.
Меры профилактики:
- После наложения гипса необходимо дать ему хорошо просохнуть, для этого не рекомендуется накрывать одеялом загипсованную конечность 2-3 дня. При водных процедурах область гипса прикрывать целлофаном, избегать затекания воды под повязку.
- Организовать полноценное питание пациента с достаточным содержанием белка, витаминов и минералов – в первую очередь, кальция и железа.
- Постоянный уход: очищение, обработка кожи спиртосодержащими жидкостями (это могут быть камфорный или салициловый спирты, водка, смесь 1:1 водки с шампунем, специализированные лосьоны), адекватное увлажнение кожи.
- Стимуляция кровоснабжения – массаж поврежденной конечности вне зоны пролежня.
- Соблюдение общих правил ухода для лежачих боьных и использование специальных приспособлений: противопролежневого матраца, резиновых кругов, поролоновых валиков и подушек, частое изменение положений тела.
Лечение пролежней
Избежать появления пролежней под гипсом при переломах у лежачих больных крайне тяжело. Кроме того, по статистике, пролежни появляются у 80% всех пациентов с открытыми переломами, вследствие неизбежного при этом виде травмы повреждения сосудов и нервных стволов. В результате родственники вынуждены обращаться к врачу с вопросом: «Под гипсом образовались пролежни что делать?».
Важно! Назначением лекарственных средств для лечения пролежней 2 степени и выше должен заниматься врач.
Для успешного лечения декубитуса под гипсом у лежачего больного необходимо:
- Устранить причину возникновения. При неправильно смоделированной повязке врач снимает гипсовую повязку и принимает решение о дальнейшей тактике лечения. До снятия гипса активные лечебные мероприятия для лечения пролежней неосуществимы.
- Активно продолжать общие мероприятия профилактики.
- Выполнять назначения врача по приему препаратов, улучшающих периферическое кровоснабжение.
После снятия гипса:
- На первой стадии развития пролежня – обработка поверхности спиртосодержащими жидкостями, массаж вне пределов зоны поражения. Допустимо применение мазей типа Левомиколь, Вишневского, Бепантен. Недопустимы компрессы, примочки. Продолжаются активные профилактические мероприятия.
- На второй и последующих стадиях может потребоваться хирургическая санация раны, решение о дальнейшей тактике ведения принимает врач.
Как дополнительную меру при лечении пролежней 1-2 степени можно использовать средства народной медицины:
- эфирные масла – камфорное, облепиховое, пихтовое, чайного дерева. Обрабатывают пораженные участки 2-3 раза в день;
- сок растений – календулы, алоэ, каланхоэ, столетника, медуницы. Смазывают места пролежней 2-3 раза в день;
- отвары растений – ромашки, шалфея. Применяют для обмывания пораженных участков, не давая отвару затекать под гипсовую повязку;
- спиртовые растворы ромашки, календулы, прополиса – для обработки поверхности кожи.
Важно! В настоящее время ионообменные препараты, такие как: Хлоргексидин, Повидон, Йодинол не применяют в связи с их способностью влиять на стабильность мембран клеток, снижать их устойчивость к проникновению бактерий и уничтожать защитные иммунные клетки в очаге повреждения. Также не применяют перманганат калия и бриллиантовый зеленый из-за их способности повреждать клеточные структуры кожи.
Пролежни после гипса являются поздним осложнением состояния после наложения фиксирующей повязки. При появлении самых первых признаков или жалоб больного необходима консультация травматолога или хирурга – возможно, гипсовую повязку необходимо будет сменить.
Видео
125
Источник