Регенерации кости при переломе происходит за счет
Регенерация костной ткани – это биологический процесс обновления костных структур в организме, связанный с постоянным изнашиванием и гибелью клеток в тканях (физиологическая регенерация) либо с восстановлением целостности кости после повреждений (репаративная регенерация).
Физиологическая регенерация костной ткани характеризуется непрерывностью и постепенностью. Непрерывность означает то, что регенерация кости протекает на протяжении всей жизни биологического субъекта, а постепенность характеризуется растянутостью во времени процесса замены изношенных структур.
Для репаративной регенерации характерна фазовость в течение процесса восстановления тканей кости.
Основными структурами костной ткани, принимающими участие в регенерации, являются органическая строма (костный матрикс, имеющий белковое строение), минеральный компонент (гидроксиапатит, состоящий из солей кальция, фосфора и некоторых других), а также специфические клетки. Костный матрикс составляет 50% сухого веса кости и состоит из неорганической (50%), органической (25%) частей и воды (25%). Неорганическая часть в значительном количестве содержит два химических элемента – кальций и фосфор, образующие кристаллы гидросиапатита. Эти кристаллы имеют стандартный размер 20х5х1,5 нм и соединяются с молекулами коллагена. Органическая часть образована коллагеном (коллаген I типа 90–95%), неколлагеновыми белками и гликозаминогликанами. Органические вещества костного матрикса синтезируют остеобласты.
Костная ткань содержит в своем составе специфические остеогенные клетки, формирующие остеобластический и остеокластический клеточные диффероны.
Остеобластический клеточный дифферон (остеобласты и остеоциты) является создателем новой костной ткани. Предшественники остеобластов – стволовые стромальные клетки красного костного мозга, периваскулоциты кровеносных сосудов микроциркуляторного русла, клетки надкостницы и другие. Остеобласты секретируют компоненты органического костного матрикса и начинают его минерализацию с отложения аморфного фосфата кальция. Остеоциты – окончательная стадия дифференцировки остеобластов. Они обеспечивают целостность костного матрикса и регулируют минерализацию костной ткани. Клетки остеобластического дифферона воспринимают любые изменения упругого напряжения костной ткани (они чувствительны к пьезоэлектрическим токам), возникающие при деформации кости. Таким образом, механическая нагрузка и возникающий при этомпьезоэлектрический эффект влияют на интенсивность остеогенеза, трансформируют механические стимулы в биохимические сигналы и инициируют процессы ремоделирования кости.
Остеокластический клеточный дифферон.
Остеокласты – крупные многоядерные клетки, резорбирующие (разрушающее) костную ткань. Их предшественники – преостеокласты – циркулируют в крови в виде мононуклеарных клеток.
Структурно-функциональной единицей компактной кости является остеон, или гаверсова система.
Схема строения компактной части трубчатой кости
Остеон представляет собой систему из 3–20 и более концентрически расположенных костных пластинок вокруг центрального канала, в котором проходят сосуды микроциркуляторного русла. Трабекулы губчатого вещества построены из пластинчатой костной ткани и не имеют остеогенной организации.
Выделяют 3 вида репаративной регенерации костной ткани: по типу первичного, первично-задержанного и вторичного сращения костных отломков.
Для сращения костей по первичному типу, необходимы следующие условия: диастаз между отломками 50–100 мкм, полное обездвиживание сопоставленных фрагментов, хорошее кровоснабжение, а при использовании компрессионно-дистракционного остеосинтеза – компрессия между отломками средней величины (100-200 Н/см2). (Слабая компрессия(45-90 Н/см2) не обеспечивает достаточной неподвижности отломков и сращение идет по вторичному типу. Создание значительной компрессии (250-450Н/см2) приводит к уменьшению щели между отломками, резорбции их концов и замедлению образования костной мозоли).
При переломах, когда имеется диастаз, смещение и нестабильность между отломками, консолидация происходит путем вторичного сращения с образованием массивного костного регенерата (костной мозоли). Динамика остеорепарации в этом случае проходит ряд последовательных фаз.
Во время травмы в области перелома повреждаются все прилежащие ткани, нарушается кровообращение и в течение двух суток остеоциты в прилегающих участках остеонов по обе
стороны от линии перелома гибнут. Образующиеся в зоне перелома продукты распада стромы являются одним из пусковых механизмов репаративной регенерации. Между костными отломками и вокруг них образуется гематома. Одновременно происходит организация и образование соединительной ткани на месте существующей гематомы с первичным скреплением отломков. Происходит катаболизм тканевых структур с активным участием остеокластов. Повреждённые участки кости подвергаются активной резорбции с обнажением органической стромы.
Далее начинается анаболическая фаза формирования первичного костного регенерата (костной мозоли), которая сопровождается образованием микрососудистого русла гематомы. Из сосудистого русла, костного мозга, эндоста, периоста, гаверсовых каналов в ткань гематомы и в ткани обнажённых остеокластами концов костных отломков проникают клетки остеобластического дифферона. В этой фазе преимущественная роль отводится остеобластам. Между концами отломков постепенно формируется новая костная ткань – первичная костная мозоль. Вначале постепенно формируется периостальная часть костного регенерата, образуя к седьмым суткам отчетливую манжетку вокруг костных отломков, которая стабилизирует перелом. И только затем происходит сращение непосредственно между костными фрагментами.
Скорость размножения остеогенных клеток превышает темпы роста кровеносных сосудов, что определяет дифференцировку
остеогенных клеток в направлении образования хряща. Так как кровоток недостаточен, то клетки центральных участков регенерата дифференцируются в устойчивую к гипоксии гиалиновую хрящевую ткань, которая в дальнейшем замещается губчатой костью. Следующей после фазы образования мягкой костной мозоли, имеющей костную губчатую структуру, является реституция костной мозоли, которая заключается в перестройке губчатой ткани костной мозоли в компактную кость с формированием кортикального слоя, костных пластин и балок, костномозгового канала, утолщённого периоста.
Стадии репаративной регенерации после перелома
Фаза реституции вдвое превосходит по времени фазу формирования первичной костной мозоли. Реституция диафизов длинных костей занимает более продолжительное время, в среднем в полтора-два раза большее, чем губчатой кости.
Различают следующие виды костной мозоли: периостальная мозоль образуется главным образом за счет надкостницы; эндостальная мозоль формируется со стороны эндоста; интермедиарная заполняет щель на стыке компактного слоя костных отломков; параоссальная формируется чаще всего в виде перемычки, перебрасывающейся между фрагментами кости над местом перелома.
Варианты формирования костного регенерата
(костной мозоли): 1 – периостальный, 2 – эндостальный,
3 – интермедиарный, 4 – параоссальный
Физиологическое значение различных отделов мозоли разное. Периостальная и эндостальная мозоль – временные образования. Назначение этих отделов мозоли, особенно периостальной, – прочная фиксация отломков в области повреждения.
Чем больше подвижность между отломками, тем более прочной должна быть фиксация их периостальной мозолью. Подвижность между отломками приводит к постоянной травматизации регенерата, нарушению микроциркуляции, снижению оксигенации и замедлению поступления к месту перелома биологически активных веществ.
Истинное сращение отломков как таковое происходит за счет интермедиарной мозоли, которая начинает развиваться только после создания механического покоя между отломками.
Послеформирования интермедиарного сращения периостальный и эндостальный отделы костной мозоли редуцируются.
Таким образом, функция периостальной и эндостальной костной мозоли заключается в фиксации костных отломков, а функция интермедиарной мозоли – в сращении их.
Заживление перелома губчатой кости имеет некоторые особенности. Механическая прочность губчатой кости определяется в большей степени не кортикальным слоем, а сетью костных балок, расположенных в эндостальной зоне. Оптимальные условия для репаративной регенерации губчатой кости создаются при максимальном сближении костных отломков (при вколоченных переломах). Вколачивание отломков может быть получено и с помощью компрессионных аппаратов. Этим достигается полное сопоставление костных трабекул на большом протяжении и соприкосновение костномозговых пространств,что служит источником эндостального костеобразования, спаивая между собой костные балки. В этих случаях даже микроскопическая щель между отломками не нужна. Периостальная мозоль при заживлении перелома губчатой кости не выражена.
Процесс регенерации зависит от внешних и внутренних факторов. К внешним факторам относят особенности кровоснабжения поврежденной анатомической области, обширность повреждения мягких тканей, характер перелома. Внутренние факторы – возраст, состояние гормонального статуса, минерального обменов и обмена соединительной ткани.
Критерии определения сращения перелома:
1) субъективные данные пациента – отсутствие жалоб на болевые ощущения и патологическую подвижность при умеренной статической и динамической нагрузке, возможность функционального использования конечности,
2) объективные клинические тесты – безболезненность при пальпации и отсутствие подвижности в зоне перелома в условиях умеренной продольной нагрузки, а также нагрузки на излом и кручение сегмента, возможность кратковременного создания статической нагрузки на конечность не менее 80% от величины нагрузки здоровой конечности,
3) рентгенологические критерии консолидации – отсутствие межфрагментарной щели, близкая к однородной плотность костной мозоли, восстановление костномозгового канала и кортикального слоя на уровне перелома.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского.
Источник
Есть два вида регенерации – физиологическая и репаративная. Под физиологической регенерацией понимают восстановление тканевых структур здорового организма по мере их старения и отмирания. Наглядным примером этого является кожа — постоянное отслоение и отшелушивание эпидермиса. Физиологическая регенерация — это постоянный и очень медленный процесс, который не вызывает стрессовой ситуации в организме.
- Регенерация костей: основные сведения
- Источники регенерации
- Стадии репаративного остеогенеза
- Средства стимуляции остеорепарации
Регенерация костей: основные сведения
Репаративная регенерация — это восстановление поврежденной или потерянной ткани. Степень и качество регенеративного процесса в различных тканей различна. Чем выше дифференцировки ткани (нервная, мышечная), тем меньше у нее способность к восстановлению своей структуры. Поэтому анатомическое восстановление поврежденного участка происходит за счет замещения дефекта соединительной тканью — рубцом. Поврежденая костная ткань способна пройти ряд стадий репаративного процесса и восстановить свою анатомическую форму, гистологическую структуру и функциональную пригодность.
Перелом кости сопровождается повреждением прилежащих мягких тканей и вызывает стрессовую ситуацию, которая сопровождается местной и общей реакциями организма. В процессе восстановления костной ткани происходят сложные общие и местные биологические и биохимические изменения, которые зависят от кровоснабжения кости, возраста больного, общего состояния организма, а также качества лечения.
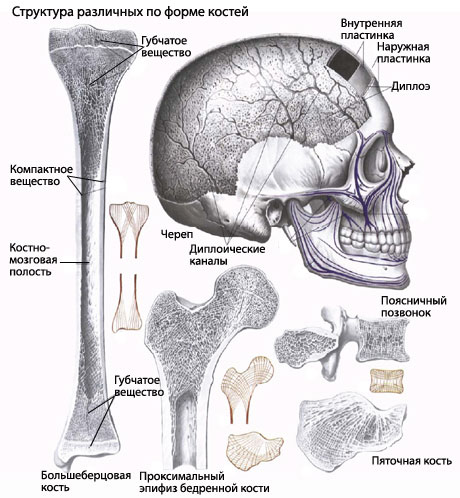
Источники регенерации
Восстановление целостности кости происходит путем пролиферации клеток остеогенного слоя надкостницы, эндоста, недостаточно дифференцированных плюрипотентных клеток костного мозга, а также вследствие метаплазии гиараосальних тканей.
Современные представления о процессах регенерации костной ткани сочетают концепции неопластической и метапластическая теорий. Преостеогенными клетками считают остеобласты, фибробласты, остеоциты, перициты, гистиоциты, лимфоидные, жировые и эндотелиальные клетки, клетки миелоидного и эритроцитного рядов.
При сращения сломанных костей установлена стадийность репаративного остеогенеза, которая имеет условный характер. Деление на стадии не имеет принципиального значения, поскольку они в динамике перекрываются.
Даже при идеальной репозиции и фиксации отломков дифференцировки различных клеток происходит одновременно, и поэтому стадийность репаративного процесса трудно разграничить. Но для выбора оптимальной тактики лечения больных нужно иметь представление о закономерностях репаративного остеогенеза.
Стадии репаративного остеогенеза
Стадия катаболизма тканевых структур и клеточной инфильтрации. По сравнению с воспалением это стадия альтерации (разрушение). После травмы возникают омертвения поврежденных тканей и распад клеточных элементов гематомы.
Организм человека немедленно реагирует на травму местной фагоцитарной реакцией. Наряду с этим продукты распада, которые являются генетическими индукторами, вместе с гормонами обусловливают репродукцию и пролиферацию различных специализированных клеток (остеоциты, гистиоциты, фиброциты, лимфоидные, жировые и эндотелиальные клетки), то есть мелкоклеточная инфильтрацию, которая длится 6—10 дней.
Стадия дифференцировки клеток длится 10—15 дней. В основном ДНК и РНК, а также анаболические гормоны направляют дифференцировку клеток прогрессирующего мелкоклеточного инфильтрата. Одновременно происходит три типа дифференцировки клеток: фибробластические, хондроидные и остеогенные. Это зависит от условий, при которых происходит репаративный процесс.
При идеальных репозиции и фиксации отломков и достаточном кровоснабжении (применение аппаратного остеосинтеза т.д.) сращение происходит по типу первичного остеогенеза. Дифференцировка большинства клеток сразу направлена на образование остеоидной ткани. Когда фиксация ненадежна или недостаточное кровоснабжение отломков вследствие тяжелых повреждений, дифференцировки клеток происходит путем фиброгенеза с последующей метаплией в хрящевую и костную ткани.
Стадия формирования первичного остеона — образование ангиогенной костной структуры — происходит в течение 16—21 дней. Характеризуется она тем, что возникает полная реваскуляризадия первичной мозоли. Регенерат прорастает капиллярами и начинается минерализация его белковой основы. Появляется мелкопетличная, хаотично ориентирована сетка костных трабекул, которые постепенно сливаются с образованием первичного остеона и гаверсовых канальцев.
Стадия перестройки первичного регенерата или спонгиозации мозоли, — это та стадия, на которой формируется пластинчатая костная ткань. Во время перестройки первичного регенерата костный пластинчатый остеон набирает ориентации над силовыми линиями нагрузки, появляется корковое вещество кости, надкостницы и восстанавливается костно-мозговая полость. Части регенерата, которые за нагрузкой, рассасываются. Все это приводит к полному восстановлению структуры и функции переломанной кости. В зависимости от локализации перелома процесс перестройки и восстановления может длиться от нескольких месяцев до 2—3 лет.
Итак, из закономерностей репаративной регенерации костной ткани вытекают следующие практические выводы:
1) идеальной репозиции и фиксации костных отломков следует добиваться быстрее, к тому же не позднее, чем начнется стадия дифференцировки клеток;
2) поздняя репозиция, любое вмешательство с целью коррекции отломков ведут к повторному разрушению капилляров регенерата и нарушению репаративного остеогенеза;
3) стимулятором образования пластинчатой кости в процессе перестройки первичного регенерата является функциональная нагрузкп, о которой следует помнить при лечении больных.
Теоретически различают три вида репаративной регенерации костной ткани — первичная, первично-замедленная и вторичное сращение. Первичное сращение костей происходит в течение короткого времени первичным остеогенезом за счет образования интермедиарной мозоли. Но для этого следует создать все условия. Прежде всего это наблюдается при забойных и компрессионных переломах костей, часто после идеальной репозиции (диастаз между отломками 50—100 мкм) и надежной фиксации отломков.
Первично-замедленное сращение бывает тогда, когда между неподвижными отломками нет щелей, сращения проходит только по сосудистым каналам (интраканаликулярный остеогенез), т.е. возникает частичное сращение, а полному межкостному сращиванию предшествует резорбция концов отломков. Но с практической точки зрения этот вид репарации следует расценивать как положительный, и поэтому клиницисты придерживаются разделения на два вида восстановления кости — первичное и вторичное.
Вторичное сращение переломанных костей происходит за счет образования менее полноценных видов мозоли — периостальной, эндостальной и параосальной (гематома, мягкие ткани).
Образованием избыточной периостальной и параосальной мозоли организм пытается компенсировать фиксацию отломков, которой не сделал врач. Это природный саногенез организма. В этом случае срок сращения кости значительно увеличивается. По характеру мозоли на рентгенограмме можно сразу оценить качество лечения больного. Чем больше мозоль, тем хуже была фиксация отломков.
Вторичное сращение кости сравнивают с заживлением ран мягких тканей. Но в заживлении поражения двух тканей принципиальная разница. Заживление раны мягких тканей, происходит вторичным натяжением, заканчивается образованием рубца, в то время как при переломе кости в процессе репарации все костные клетки проходят стадию метаплазии, что заканчивается образованием полноценной кости. Однако для того чтобы кость срослась вторично, необходима также надежная фиксация отломков. Если ее не будет, то клетки пройдут стадии фибро- и хондрогенеза, перелом заживет, но кость не срастется.
Вопрос о стимуляции репаративного остеогенеза в теоретическом плане остается нерешенным. Попытки ускорить регенерацию костной ткани уже были давно, и сейчас не уменьшается количество поисков.
Средства стимуляции остеорепарации
1) механические (раздражение периоста постукиванием молоточком по месту перелома, локальный массаж, дозированная нагрузка конечности, управляемое динамическая нагрузка сегмента конечности аппаратом Пустовойта т.п.);
2) физические (ИК, УВЧ—излучения, диатермия, электрофорез лекарств, ультразвуковая, лазерная, магнитная терапия, оксибаротерапия, электростимуляция и т.д.);
3) медикаментозные (метионин, цистеин, карбоксилин, витамины, нуклеиновые кислоты, ретаболил, тиреокальцитонин, кальцитрин, экзогенная гомологична РНК, мумие и т.д.);
4) биологические (локальные инъекции аутокрови, некрогормонотерапия, экстракты органов и тканей по И. Л. Зайченко, использование переходного эпителия мочевых путей, декальцинованого матрикса и молотой кости, костного трансплантата и т.д.).
Следует отметить, что некоторые средства стимуляции (лазерная, магнитная терапия и др.) И ныне еще не имеют полного теоретического обоснования, хотя эмпирически доказано их положительное влияние на срастание костей. Применение стимулирующих средств в зависимости от их целенаправленного действия следует связывать со стадией репаративного процесса в кости. Например, сначала назначают такие средства, которые способствуют обменным процессам, клеточной инфильтрации и дифференцировке клеток. На стадии формирования пластинчатой кости важен выбор оптимальной нагрузки костного сегмента.
Следует помнить, что сращиванию перелома кости помогает комплекс благоприятных факторов, но в условиях идеальной репозиции отломков, надежной их фиксации, полноценного питания и нормального обмена веществ. Если этого не будет, то репаративный процесс нарушается, и кость может не срастись независимо от вида стимулирования.
Источник