Рентген перелома пальца ноги
 Повреждение пальцев ног ─ частый диагноз в травматологии, так как эта часть стопы наиболее уязвима при внешних воздействиях (удар, падение тяжелого предмета, неудачный прыжок). Симптомы перелома пальца на ноге зависят от степени нарушения целостности кости.
Повреждение пальцев ног ─ частый диагноз в травматологии, так как эта часть стопы наиболее уязвима при внешних воздействиях (удар, падение тяжелого предмета, неудачный прыжок). Симптомы перелома пальца на ноге зависят от степени нарушения целостности кости.
Признаки перелома
Предположить о переломе пальца позволяют внешние признаки:
отек мягких тканей;
гиперемия кожи в области травмы;
образование гематомы, кровоизлияния;
нарушение подвижности межфалангового сустава;
боли различной интенсивности.
В момент повреждения в области перелома сразу возникает резкая боль. Это связано с тем, что соединительнотканная пленка (надкостница), которая окружает кость, содержит множество нервных окончаний. Нарушение ее целостности приводит к развитию болевых ощущений. Их степень выраженности зависит от места расположения травмы, вида перелома (трещина, смещение костных отломков). В состоянии покоя боль бывает выраженной, постоянной, или наоборот, затихает. Любое движение пальцем или стопой приводит к ее усилению.
Переломы сопровождаются припухлостью мягких тканей ─ мышц, подкожной клетчатки, дермы. Это связано с выходом в межклеточное пространство внутренних жидкостей ─ лимфы и плазмы крови. При сдавливании сосудов нарушаются такие виды сосудистого давления:
осмотическое ─ уменьшается прочность тканей, повышается проницаемость сосудистых стенок, нарушаются биохимические процессы;
гидростатическое ─ снижается сила, действующая на жидкость в сосудах, увеличивается давление на их стенки, обеспечивает выход жидкости из капилляров;
онкотическое ─ ускоряется выход белков плазмы из-за повышенной проницаемости сосудов.
Разбалансировка внутрисосудистого давления приводит к нарушению микроциркуляции, высвобождению жидкостей, формированию отеков и припухлостей.
 Надкостница обильно пронизана кровеносной сетью. Поэтому при переломе с повреждением соединительной пленки наблюдаются обширные диффузные кровоизлияния под кожей. Кровоподтеки чаще возникают с боковой (латеральной) стороны, реже на подошвенной поверхности.
Надкостница обильно пронизана кровеносной сетью. Поэтому при переломе с повреждением соединительной пленки наблюдаются обширные диффузные кровоизлияния под кожей. Кровоподтеки чаще возникают с боковой (латеральной) стороны, реже на подошвенной поверхности.
На фоне локальных изменений в течение нескольких минут формируется острый воспалительный процесс. Место травмы горячее на ощупь, кожа покрасневшая.
Пострадавший придает конечности вынужденное положение. Функция ноги в целом нарушается. Человек не может полностью стать на ступню, при ходьбе (если это возможно) центр опоры переносит на пятку, при этом пальцы слегка приподняты и не касаются земли.
Объективные симптомы
Признаки перелома пальца на ноге, по которым можно поставить предварительный диагноз до получения результатов рентгеновского исследования:
патологическая подвижность фаланг пальцев, суставов;
появление хруста (крепитации) отломков кости при надавливании на место травмы;
неестественное положение стопы, изменение конфигурации относительно оси;
укорочение или удлинение пальца.
Деформация пальца связана не только со смещение костных отломков. В патологический процесс могут вовлекаться близлежащие образования. Перелом часто сопровождается вывихом межфалангового сустава, повреждением связок и сухожилий.
Костная крепитация возникает во время пальпации поврежденного пальца. Она слышится при трении фрагментов кости друг о друга. Этот симптом проявляется только в ранние сроки после травмы, в процессе заживления хруст при трении исчезает.
Классификация и виды переломов
Степень тяжести травмы, продолжительность восстановительного периода зависят от вида перелома. Чаще переломы случаются при прямом воздействии внешних факторов, реже при непрямом влиянии, когда сила прилагается на небольшом расстоянии от пальца.
Повреждение бывает закрытым, без нарушения целостности кожных покровов и открытым, при котором разрываются мягкие ткани. Открытые переломы могут сопровождаться кровотечением из капилляров и сосудов мелкого и среднего диаметра, повреждением нервов с последующим нарушением чувствительности и парезом (частичным параличом) пальца.
Если при переломе нет смещений костных отломков, то видимых признаков деформации нет, за исключением припухлости. При смещениях фрагментов фаланги внешний вид пальца изменяется, отклоняется от анатомической нормы.
Неполные травмы на рентгеновском снимке выглядят как трещины. Фрагменты не до конца отделены друг от друга. При полном переломе образуются два и более обломка.
В зависимости от того, как проходит линия разлома, переломы фаланги классифицируют по таким характеристикам:
поперечные;
Т-образные;
косые;
оскольчатые (от одного до множественных отломков).
Анатомические и клинические особенности переломов разных пальцев
Каждый отдельный палец на ноге травмируется с разной степенью тяжести. Это связано с анатомическим строением, топографическим расположением, размерами.

Наиболее часто диагностируются переломы большого пальца. Он находится с краю, выступает вперед, имеет только две фаланги, относительно других пальцев, которые состоят из трех фаланг. Несет существенную нагрузку во время ходьбы и при статическом положении.
В первую очередь травмируется дистальная (ногтевая) фаланга по причине столкновения с твердым предметом, поверхностью, в результате компрессии, удара. Иногда встречается отрыв головки (эпифиза) ногтевой фаланги. Перелом большого пальца негативно влияет на функциональность всей нижней конечности. Пациент не может ставать на стопу, опираться на пятку. При осложненных переломах полностью блокируется активность ноги.
Травма часто сопровождается повреждением суставов между двумя фалангами и плюснефаланговым сочленением, который соединяет палец со стопой (головкой плюсневой кости).
Для перелома второго пальца характерно повреждение ногтевой (дистальной) и основной (проксимальной) фаланги. Это частая травма, которая протекает с выраженной клинической картиной.
Переломы среднего пальца диагностируются редко. Эта часть стопы надежно защищена со всех сторон, наименее подвержена внешнему воздействию. Повреждения бывают без смещения костных отломков. Симптомы перелома смазаны, нет четкой клинической картины, характерной для этого вида травмы.
Нарушение целостности кости безымянного пальца встречается редко. Его признаки идентичны перелому среднего пальца. Если травма без смещения отломков или в костной ткани только тещина, пациент не сразу может обратиться за квалифицированной помощью. Часто пострадавшие интерпретируют свое состояние, как сильный ушиб, так как при переломе четвертого пальца функциональность ноги частично сохраняется.
 Травма мизинца так же распространена, как и повреждение большого пальца. Причиной бывают не только силовое внешнее воздействие, но и занятие спортом, активные игры у детей. Патология часто сопровождается ушибом ногтевого ложа. В результате воспаления и повреждения пластины и мягких тканей развивается местный некротический процесс. Это приводит к панарицию (нагноению пальца) и требует удаление ногтя и санации раневой поверхности.
Травма мизинца так же распространена, как и повреждение большого пальца. Причиной бывают не только силовое внешнее воздействие, но и занятие спортом, активные игры у детей. Патология часто сопровождается ушибом ногтевого ложа. В результате воспаления и повреждения пластины и мягких тканей развивается местный некротический процесс. Это приводит к панарицию (нагноению пальца) и требует удаление ногтя и санации раневой поверхности.
Как отличить ушиб от перелома
При травме не всегда можно понять, по каким признакам отличить перелом от ушиба пальца ноги. Это актуально в тех случаях, когда повреждение кости незначительно, боль нерезкая, человек может частично опираться на ногу.
Сравнительная характеристика симптомов травм пальца на ноге
№ | Признаки травмы | Перелом | Ушиб |
|---|---|---|---|
1 | Боль | Болезненность выраженная, долго после травмы не затихает, усиливается при нажатии на палец и любом движении ноги, функциональность конечности существенно нарушена или заблокирована. | Болевые ощущения разной интенсивности, через некоторое время уменьшаются или проходят, человек может ставать на ногу, медленно ходить, функциональность конечности частично ограничена, но не нарушена. |
2 | Деформация пальца | В зависимости от вида перелома деформация может присутствовать, так и отсутствовать. | Внешний вид пальца остается в пределах анатомической и топографической нормы. |
3 | Кровоизлияние | Диффузное пропитывание кровью мягких тканей. | Образование кровоподтеков, гематом. |
4 | Отёки | Умеренные или легкие, могут держаться несколько недель. | Развиваются мгновенно, припухлость выраженная. Проходят быстро. |
5 | Повреждение ногтевой пластины | Редко | Часто |
6 | Некроз мягких тканей | Нет | Да |
7 | Повреждение кожного покрова (ссадины, царапины) | Отсутствует (за исключением осложненных открытых переломов). | Присутствует |
8 | Повреждение надкостницы | Внешне не проявляется | В процессе заживления длительно сохраняются бугорки в местах отслоения надкостницы. |
9 | Нарушение активности суставов | Да | Нет |
Если знать, как отличить перелом от ушиба, можно избежать осложнений в посттравматический период, правильно оказать доврачебную помощь, облегчить и ускорить реабилитационный процесс.
Первая помощь
При переломе человек может самостоятельно оказать себе первую помощь. Чтобы выбрать правильную тактику, нужно оценить, как выглядит место травмы, степень повреждения, способность двигать стопой и ногой. Если при движении боль усиливается или становится нестерпимой ─ это прямой признак перелома фаланги. В этом случае важно обеспечить полный покой конечности.
В области травмы проводят иммобилизацию (создание неподвижности). Ее цели не только обеспечить полное обездвиживание, но и снизить риск развития болевого шока. Поврежденный палец фиксируют с помощью медицинского пластыря или бинта к здоровым пальцам. При множественных переломах обездвиживают всю стопу путем наложения шины на голеностопный сустав.
Чтобы снизить нагрузку на поврежденный палец, приостановить процесс давления на мягкие ткани, уменьшить отек, нога должна находиться в горизонтальном, слегка приподнятом положении.
Что дает устранение припухлости с применением холода:
способствует восстановлению микроциркуляции;
снижает проницаемость сосудистой стенки;
останавливает развитие отека;
уменьшает давление на нервные окончания, купирует болевые ощущения;
ускоряет заживление, процесс регенерации костной и мягких тканей.
Чтобы уменьшить воспалительный процесс, снизить степень выраженности отека, к месту травмы на ноге прикладывают холод (пузырь или пакет со льдом). Пузырь со льдом кладут под тыльную сторону пальцев. Стопа должна находиться сверху.

Если пакет с холодом прилаживать поверх пальцев, делать это нужно крайне осторожно, чтобы не усугубить состояние травмированного пальца. Прикладывать лед необходимо по 15 мин. с интервалами по 5 мин. в горизонтальном, слегка приподнятом положении.
Пузырь или пакет перед использованием обертывают полотенцем или хлопчатобумажной тканью во избежание появления конденсата.
При сильных болях допускается применение обезболивающих препаратов. Пострадавшим дают нестероидные противовоспалительные средства:
Кетонал;
Кетопрофен;
Немисил;
Диклофенак;
Нурофен.
Кетанов;
Найз.
Терапевтический эффект после принятия препаратов развивается через 15-20 мин., в некоторых случаях до 1-2 ч. При этом боль купируется не полностью, она уменьшается, становится невыраженной, перестает сильно беспокоить человека.
Лечение
Тактику лечения определяют исходя из степени тяжести травмы, наличия осложнений. При переломе пальца на ноге делают такие манипуляции:
одномоментная закрытая репозиция ─ сопоставление отломков кости при закрытых переломах;
скелетное вытяжение ─ оттягивание ногтевой (дистальной) фаланги для уменьшения давления на сломанную нижнюю (проксимальную) фалангу и предотвращения расхождения фрагментов кости;
открытая репозиция ─ операция, производимая при многочисленных оскольчатых переломах, открытой травме, осложнениях после репозиции.
Одномоментная репозиция
Перед сопоставлением кости место травмы обезболивают. Для этого используют анестетики локального действия (новокаин, лидокаин). Делают несколько уколов в мягкие ткани вокруг предполагаемого перелома. Плавно и осторожно палец вытягивают и устанавливают костные отломки в соответствии с анатомическими и физиологическими особенностями.
После вправления отломков проводят проверку правильности сопоставления кости. Оценивают двигательную способность суставов (межфалангового и плюснефалангового). Если любые движения (сгибание, разгибание) невозможно, проводят повторную репозицию до того момента, пока не будет восстановлена полная активность конечности. После успешной манипуляции палец иммобилизируют с помощью гипсовой повязки.
Скелетное вытяжение
Чтобы снизить уровень давления на кость и предупредить повторное расхождение фрагментов кости ногтевую фалангу фиксируют. После местной анестезии через кожу или ноготь продевается булавка или прочная капроновая нить. Концы нити завязывают в виде колец (петель) и цепляют за проволочный крючок, который плотно прикреплен к гипсовой повязке и таким образом оттягивает палец.
Такая конструкция накладывается на 2-3 недели. С целью профилактики инфицирования место прокола ежедневно обрабатывают антисептиками для наружного применения:
Фурацилин;
Мирамистин;
Хлоргексидин;
перекись водорода;
синтетические анилиновые красители ─ зеленка, фукорцин;
йод.
После снятия вытяжки палец еще на 2-3 недели иммобилизируют с применением гипса до полного срастания и заживления кости.
Открытая репозиция
Это операционный метод лечения сложных переломов. Его преимущества ─ полное восстановление при многооскольчатых травмах, прямая визуализация позволяет точно сопоставить костные отломки, надежная внутрикостная фиксация фрагментов с применением специальных хирургических приспособлений.
Операция по реконструкции сложных переломов пальцев называется внутрикостным остеосинтезом. В процессе лечения использую шурупы, спицы, скобы, пластины, проволоку. После операции устанавливается дренаж, нога фиксируется с помощью гипса или лонгета сроком от 4 до 8 недель.
Лечение простых переломов проходит в амбулаторных условиях. При осложненные травмах, требующих послеоперационного ухода, пациент находится в стационаре под наблюдением.
Наложение гипса
Для полного и правильного восстановления структуры и функциональности пальца необходим полный покой.
Значение мобилизации при переломе:
полное обездвиживание и обеспечение отдыха органу;
ускорение процессов регенерации костной ткани;
снижение нагрузки на палец;
уменьшение риска сопутствующих травм.
Для фиксации пальца используют бинты, смоченные в гипсовом растворе. В процессе бинтования повязка принимает нужную форму, затем застывает, надежно фиксируя поврежденное место.
Сколько носить гипс зависит от вида перелома. Повязку не снимают до полного выздоровления, подтвержденного рентгенологическими снимками.
Недостаток гипса ─ потеря формы при намокании, быстрое охлаждение в зимнее время, что замедляет формирование костной мозоли. Поэтому в настоящее время все чаще используют специальные влагоустойчивые полимеры. Они более легкие и с низкой теплопроводимостью.
Для прочной фиксации ноги гипс накладывается не только на сам палец, но и на подошву стопы, 2/3 голени. Такая иммобилизация существенно ограничивает движение ноги, но она оправдана, так как помогает в короткие сроки достичь лечебного эффекта.

Гипсовую повязку (как на фото) не накладывают при трещинах, а также после хирургического вмешательства, когда перелом является осложнением (вторичной патологией). В этом случае гипс применяется после прогрессирования заживления ран мягких тканей.
Сколько срастается кость, зависит от нескольких факторов:
вид и степень перелома (наличие многочисленных отломков, дробление, масштабы повреждения надкостницы);
возраст пациента;
состояние костной ткани, наличие хронических заболеваний со стороны эндокринной системы, нарушение обмена веществ.
В среднем при неосложненном переломе фаланга срастается за 20 дней (3 недели). При трещинах палец заживает в течение 14 дней. Полное восстановление работоспособности наступает через месяц. Перелом со смещением требует иммобилизации на протяжении 4-5 недель, функциональность нормализуется через 2-2,5 месяца. При открытых, компрессионных, многочисленных переломах с дроблением кости на мелкие части гипс носят 2 месяца, а полное восстановление возможно через 3 месяца при условии соблюдения всех рекомендация по реабилитации.
Восстановительному процессу могут помешать внутренние факторы. При остеомиелите (инфекционном воспалении костной ткани) сроки выздоровления замедляются. Такое состояние требует хирургического вмешательства и увеличивает процесс восстановления на 1-1,5 месяца.
Удвоить реабилитационный период может неправильное сращение фаланги с последующим повторным разрушением кости и репозицией.
Реабилитация
Физиотерапия наиболее востребована у пациентов после 40 лет, так как с этого возраста начинается замедление регенерационных процессов, темпы восстановления костной ткани снижаются.
Абсолютным противопоказанием к назначению физиотерапевтических процедур является нагноительный процесс в поврежденных тканях.
Лечение с помощью воздействия физических явлений (тока, магнитного поля) предупреждает развитие осложнений.
Для прогревания тканей используют токи ультравысокой частоты (УВЧ). Действие:
улучшает микроциркуляцию в тканях;
ускоряет заживление, формирование костной мозоли;
стимулирует обменные процессы;
снижает болевую чувствительность;
снимает тонус скелетных мышц;
снимает воспаление.
Курс лечения включает 15-20 процедур, которые проводят ежедневно. Длительность 1 сеанса 10-15 мин.
Лечебная ЛФК и гимнастика предназначена для разработки суставов, предотвращения формирования контрактур (стягивание сустава, ограничивающее его движение) здоровых пальцев. Это происходит из-за неподвижности ноги при гипсовой иммобилизации. Важно также разрабатывать голеностопный и коленный сустав, чтобы обеспечить полный объем движений нижней конечности. Ежедневные упражнения делают в течение 5-10 мин. Их полезно совмещать с соляными ванночками для ног.
В комплекс ЛФК включают механотерапию ─ перебирание пальцами нижней конечности мелких предметов, что способствует быстрому восстановлению двигательной активности. Такие упражнения рекомендуют пациентам с нарушение чувствительности в результате повреждения нервов костными отломками.
В комплекс восстановительных мероприятий входит миорелаксация ─ снижение тонуса мышц. Пациентам показаны теплые ванночки с солевым или содовым раствором. Они улучшают гемодинамику, ускоряют организацию костной мозоли, уменьшают местное воспаление.
Источник
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
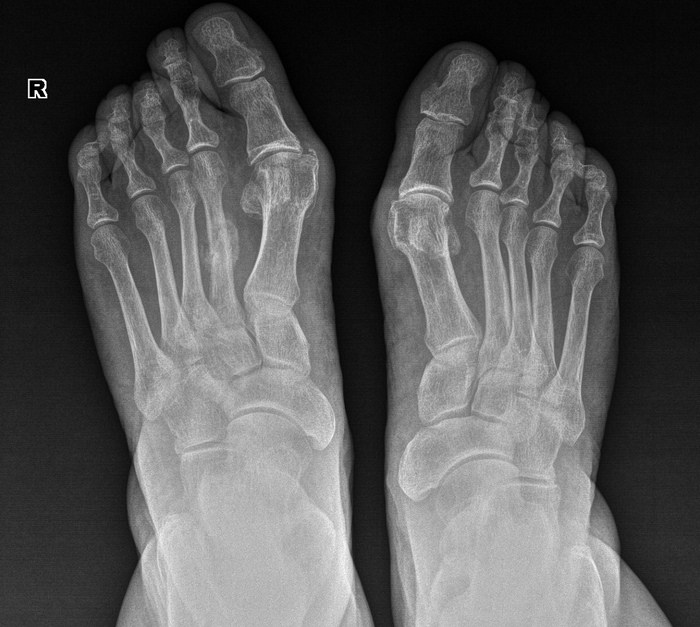
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):
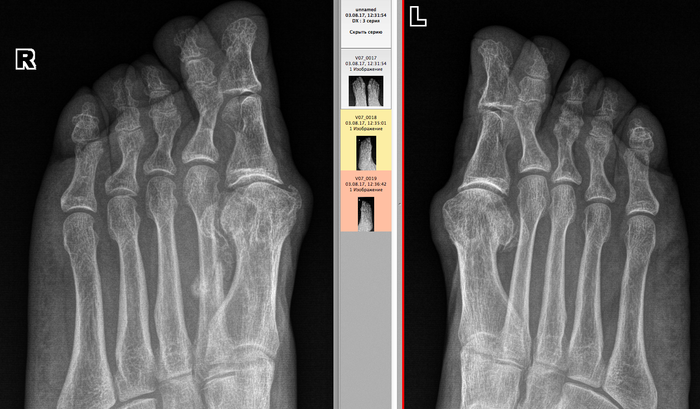
Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
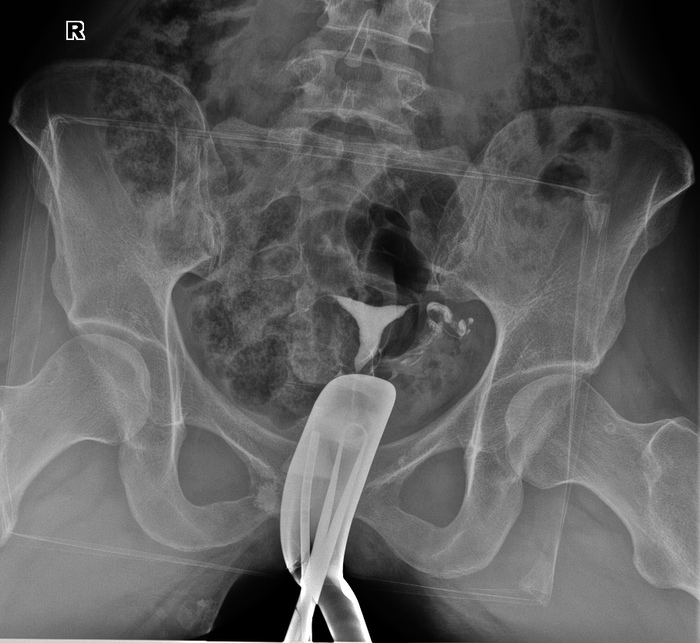
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.
Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
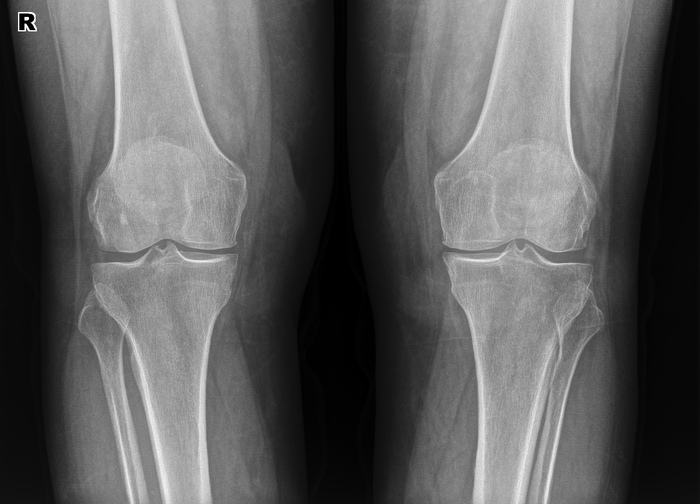
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:
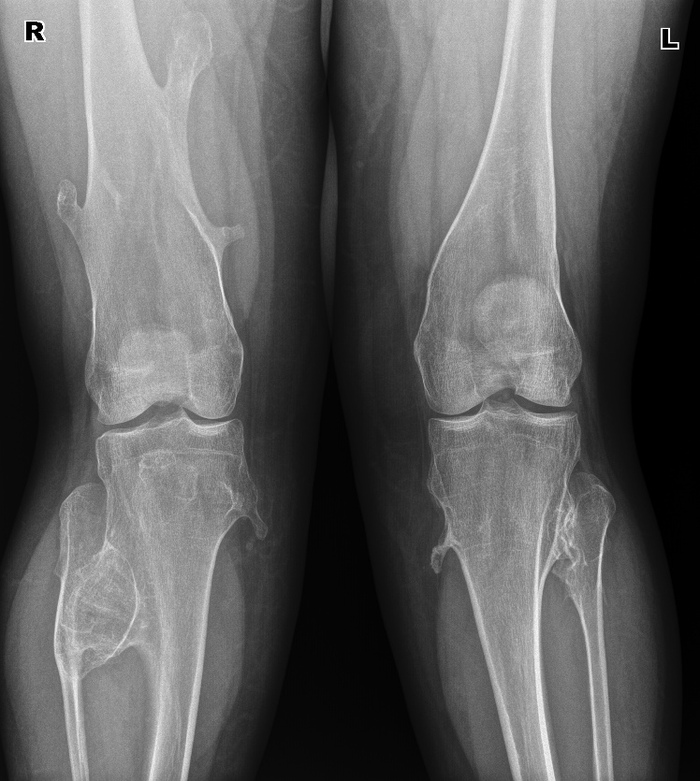
Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник