Рентгенологические признаки перелома перелом позвоночника
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Если полоса просветления проходит через суставную поверхность кости, перелом является внутрисуставным. В детском возрасте часто встречается перелом по типу «зеленой веточки»: костная ткань сломана, а эластичная надкостница остается целой.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.
Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Визуализация перелома костей черепа на рентгенограмме
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.
При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
Как выглядят переломы верхних конечностей на рентгенограмме
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.
Рентгенография переломов нижних конечностей
Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Переломы позвоночника на рентгенограммах
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса.
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Нужно ли снимать гипс перед рентгенографией
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Загрузка…
Источник
Лучевая диагностика компрессионного перелома позвонка с передней компрессией
а) Терминология:
1. Синонимы:
• Клиновидный компрессионный перелом
2. Определения:
• Перелом тела позвонка, характеризующийся компрессией передней колонны с сохранением средней и задней колонн
б) Визуализация:
1. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Наиболее значимый диагностический признак:
о Клиновидная деформация тела позвонка
• Локализация:
о Могут наблюдаться на нескольких смежных или не смежных уровнях
о Наиболее частая локализация — средне- и нижнегрудной отдел позвоночника
2. Рентгенологические данные:
• Увеличение объема паравертебральных мягких тканей за счет гематомы на рентгенограмме в прямой проекции
• Клиновидная деформация тела позвонка:
о Снижение высоты переднего отдела тела относительно заднего
о У пациентов с нормальной плотностью костной ткани снижение высоты тела позвонка не превышает 40-50%:
— Если снижение высоты выражено в большей степени, возможно у пациента имеет место перелом Шанса
• Нарушение целостности замыкательной пластинки:
о Наиболее часто повреждению подвергается верхняя замыкательная пластинка
о Могут быть повреждены обе замыкательные пластинки
о Менее, чем в 5% случаев имеет место повреждение нижней замыкательной пластинки
• Вариабельные изменения контура замыкательных пластинок:
о Фокальная, угловая деформация
о Диагональная ориентация
о Округлое вдавление (обычно при компрессионных переломах на фоне остеопороза)
• Редко-фронтально ориентированная плоскость перелома, проходящая через все тело позвонка
• В области передней покровной пластинки формируется угловая деформация или образуется ступенька
• Задняя покровная пластинка всегда интактна
• Средняя и задняя колонны позвоночника также интактны
• У пациентов с остеопорозом может сформироваться плоский позвонок
• Верхнегрудные позвонки поражаются наименее часто:
о На рентгенограммах эти уровни увидеть сложно
о Можно выполнить рентгенографию в проекции «пловца»
3. КТ при компрессионном переломе позвонка с передней компрессией:
• Перелом лучше всего виден на фронтальных и сагиттальных изображениях
• Горизонтальная уплотненная линия перелома:
о Ее формирование связано с импакцией костных трабекул
о Не распространяется на заднюю покровную пластинку тела позвонка
о Нередко оскольчатый характер перелома
• Деформация замыкательных пластинок и/или передней покровной пластинки тела позвонка:
о Угловая деформация или смещение (кортикальная ступенька)
• Переломы задних элементов отсутствуют
• Анатомия задней колонны позвоночника сохранена
• Во многих травматологических центрах на сегодняшний день при травме позвоночника рутинно назначается КТ, минуя рентгенологическое исследование
4. МРТ при компрессионном переломе позвонка с передней компрессией:
• Линия перелома характеризуется низкой интенсивностью сигнала во всех режимах исследования:
о В STIR режиме линия перелома может экранироваться участком отека костного мозга
о Морфология перелома соответствует таковой, описанной в КТ-исследовании
• Участки отека костного мозга в виде тяжей, окружающих линии перелома:
о Низкая или промежуточная интенсивность сигнала в Т1 -режиме
о Высокая интенсивность сигнала в Т2 и STIR режимах
• Гематома паравертебральных тканей, которая может напоминать опухолевое поражение
• Зоны перелома, отека костного мозга и паравертебральной гематомы усиливают сигнал при контрастировании гадолинием
5. Радиоизотопные исследования:
• Сцинтиграфия скелета:
о В острый период положительные результаты исследования во всех трех фазах
о Результаты не позволяют дифференцировать травму с инфекцией, опухолевым поражением, артропатией Шарко, дегенеративной нестабильностью
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Наиболее информативным методом диагностики, позволяющим дифференцировать компрессионные переломы с переломами Шанса и взрывными переломами является КТ
• Протокол исследования:
о Мультидетекторная КТ с тонкими взаимоперекрывающимися спиральными срезами
о Для диагностики связочных повреждений обязательны сагиттальные/фронтальные реконструкции изображений
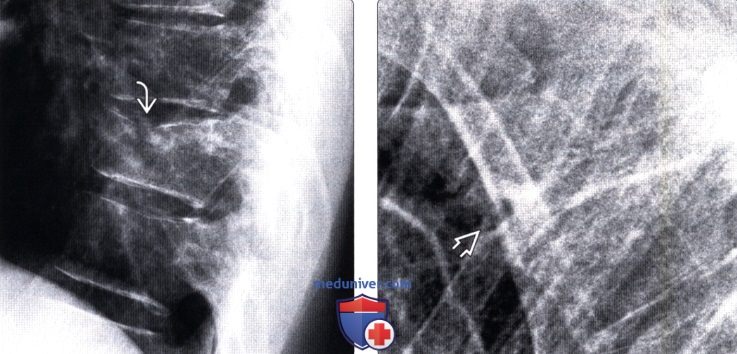
(Слева) Рентгенограмма в боковой проекции: угловая деформация верхней замыкательной пластинки Т10. Отмечается лишь минимальное снижение высоты переднего отдела тела позвонка.
(Справа) На рентгенограмме в боковой проекции определяется компрессионный перелом Т3. Переломы на этом уровне увидеть достаточно нелегко, однако при усилении кифоза их всегда следует подозревать.
в) Дифференциальная диагностика компрессионного перелома позвонка с передней компрессией:
1. Компрессионно-дистракционное повреждение (перелом Шанса):
• Передняя компрессия + дистракция средней и задней колонн
• Горизонтально ориентированная линия перелома задних элементов или
• Разрыв капсулы дугоотростчатых суставов и межостистых связок
• Для подтверждения связочного повреждения задней колонны показана МРТ
2. Взрывной перелом:
• Механизм травмы аналогичен компрессионным переломам (аксиальная нагрузка)
• Повреждение задней покровной пластинки тела позвонка
• ± смещение фрагментов в спинномозговой канал
• На грудном уровне встречается менее часто благодаря стабилизирующему эффекту реберного каркаса
3. Патологический перелом на фоне опухолевого поражения:
• Разрушение кортикальных стенок позвонка
• Разрушение костных трабекул поданным КТ, округлое мягкотканное объемное образование
• Ограниченный или диффузный отек костного мозга по данным МРТ
• Метастазы нередко поражают как тела, так и задние элементы позвонков
• Паравертебральный мягкотканный компонент может быть связан с гематомой (компрессионный перелом) или распространением опухоли
• Нередко можно наблюдать другие очаги опухолевого поражения, отдаленные от уровня перелома
• Диффузионное исследование в направлении фазы и в противоположном направлении характеризуются спорной информативностью в отношении дифференциальной диагностики
4. Грыжа Шморля:
• Округлое вдавление замыкательной пластинки позвонка
• Края вдавления обычно ровные
• Линия перелома может проходить непосредственное через грыжу
• На МР-томограммах может определяться отек костного мозга на фоне перелома или дискогенного происхождения
5. Болезнь Шейерманна:
• Клиновидная деформация > 5° тел трех смежных позвонков
• Грыжи Шморля
• Волнообразная деформация замыкательных пластинок
6. Физиологическая клиновидная деформация тел позвонков:
• Локализация — Т11, Т12 и/или L1
• Минимальное снижение высоты тела
• Обычно вовлечение обеих замыкательных пластинок
• Отсутствие фокальной угловой деформации Limbus vertebra
• Аномалия слияния кольцевого апофиза с телом позвонка
• Образование небольшой треугольной косточки у переднего угла тела позвонка
• Наличие кортикального края позволяет отличить эту патологию от свежего перелома
7. Старый сросшийся перелом:
• Отсутствие гематомы паравертебральных тканей, отека костного мозга по данным МРТ позволяет отличить свежий/несвежий перелом от старой деформации
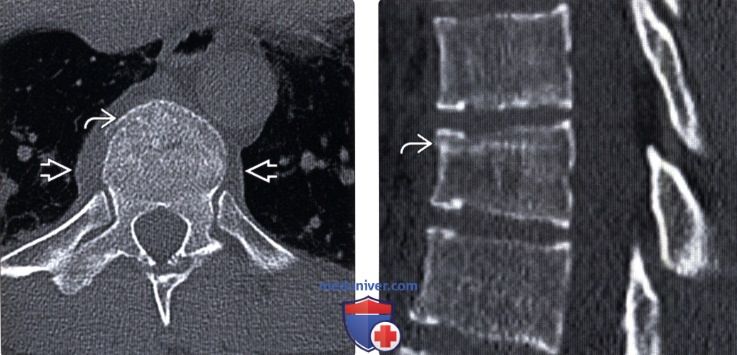
(Слева) КТ, аксиальный срез: компрессионный перелом в области переднего отдела тела позвонка. Дополнительным признаком перелома служит гематома паравертебральных тканей. Для дифференциальной диагностики компрессионных и взрывных переломов эффективны сагиттальные изображения.
(Справа) КТ, сагиттальный срез: компрессионный перелом тела позвонка с минимальным снижением высоты тела. Плотная полоса в толще тела позвонка представляет собой зону импакции трабекулярной кости.
г) Патология. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Этиология:
о Аксиальная нагрузка ± сгибательный компонент
о Благодаря наличию физиологического кифоза грудного отдела позвоночника аксиальная нагрузка перераспределяется в первую очередь на передние отделы тел позвонков, а не на задние
• Сочетанные повреждения:
о Другие переломы позвонков на смежных и отдаленных уровнях
о Переломы костей таза ± нижних конечностей
д) Клинические особенности:
1. Клиническая картина компрессионного перелома позвонка с передней компрессией:
• Наиболее распространенные симптомы/признаки:
о Эпизод травмы и следующий за ним локальный болевой синдром в области позвоночника
о Внезапное развитие болевого синдрома при минимальной травме либо отсутствии таковой у пациентов старческого возраста
о Другие симптомы/признаки:
— Радикулопатия
— Кифотическая деформация
2. Демография:
• Эпидемиология:
о Наиболее распространенный тип переломов грудных позвонков при закрытых травмах
о Две отдельных категории пациентов: те, кто получил достаточно адекватную по силе травмы, и пациенты с переломами на фоне недостаточности костной ткани
о Пациенты молодого возраста: перелом обычно возникает вследствие падения с относительно значительной высоты
о Пациенты с остеопорозом: усталостные переломы
3. Течение заболевания и прогноз:
• У пациентов с нормальной костной плотностью хорошая консолидация перелома наступает и при консервативном лечении
• Увеличение риска преждевременного дегенеративного поражения межпозвонковых дисков у пациентов относительно молодого возраста
• У пациентов с остеопорозом возможно прогрессирование переломов с формированием стойкого болевого синдрома
• У пациентов с остеопорозом нередко отмечается прогрессирование кифотической деформации
• При развитии первого перелома на фоне остеопороза риск развития следующих переломов возрастает
• Неврологическая симптоматика может развиваться в отсроченном периоде
4. Лечение компрессионного перелома позвонка с передней компрессией:
• Консервативное лечение обычно достаточно эффективно
• При хроническом болевом синдроме, кифотической деформации показана вертебропластика и кифопластика:
о Влияние этих процедур на конечные исходы перелома неоднозначно
о Практические рекомендации Американской Академии Ортопедической хирургии (AAOS, 2011):
— Отказ от вертебропластики при остеопоротических компрессионных переломах у неврологически интактных пациентов:
Эта рекомендация является обязательной
• Назначение бисфосфонатов, кальцитонина позволяет уменьшить выраженность болевого синдрома и снизить риск развития остеопоротических переломов в будущем:
о Согласно рекомендациям AAOS, кальцитонин назначается на 4 недели:
— Другим вариантом лечения, направленным на предотвращение развития новых переломов, является назначение ибандроната и стронция ранелата
о Длительный прием бисфосфонатов увеличивает риск переломов бедра
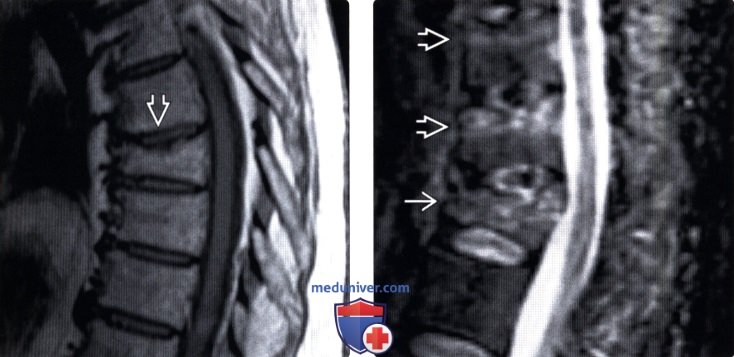
(Слева) На сагиттальном Т1-ВИ определяется чашеобразное вдавление верхней замыкательной пластинки позвонка у пациента с остеопорозом. Линия перелома, характеризующаяся низкой интенсивностью сигнала, расположена сразу же под замыкательной пластинкой. Пациенты с остеопорозом часто отмечают острое начало болевого синдрома после минимальной травмы либо вообще при отсутствии таковой.
(Справа) STIR МР-И: взрывной перелом Т12 и компрессионные переломы Т10 и Т11. При компрессионных переломах задняя покровная пластинка остается интактной.
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с компрессионными переломами на других уровнях нередко выявляются другие компрессионные, взрывные, переломы Шанса или повреждения вследствие сдвига
2. Советы по интерпретации изображений:
• Компрессионные переломы с повреждением нижней замыкательной пластинки при сохранении целостности верхней замыкательной пластинки наиболее вероятно связаны с патологическим характером перелома
• Расширение тени паравертебральных мягких тканей на рентгенограмме груди в прямой проекции нередко является первым рентгенологическим признаком перелома грудных позвонков
• Усиление грудного кифоза на рентгенограмме груди в боковой проекции часто является первым рентгенологическим признаком остеопоротических компрессионных переломов
• Если имеет место повреждение средней или задней колонн позвоночника, то перелом нельзя отнести к компрессионному
ж) Список использованной литературы:
1. Kroon F et al: Two-year results of a randomized placebo-controlled trial of vertebroplasty for acute osteoporotic vertebral fractures. J Bone Miner Res. 29(6): 1346-55, 2014
2. Rho YJ et al: Risk factors predicting the new symptomatic vertebral compression fractures after percutaneous vertebroplasty or kyphoplasty. Eur Spine J. 21 (5):905-11, 2012
3. Esses SI et al: The treatment of symptomatic osteoporotic spinal compression fractures. J Am Acad OrthopSurg. 19(3): 176-82, 2011
4. Klazen CAet al: Vertebroplasty versus conservative treatment in acute osteoporotic vertebral compression fractures (Vertos II): anopen-label randomised trial. Lancet. 376(9746): 1085-92, 2010
5. Capeci CM et al: Bilateral low-energy simultaneous or sequential femoral fractures in patients on long-term alendronate therapy. J Bone Joint Surg Am. 91(11):2556-61,2009
6. Kallmes DF et al: A randomized trial of vertebroplasty for osteoporotic spinal fractures. N Engl J Med. 361 (6):569-79, 2009
7. Folman Y et al: Late outcome of nonoperative management of thoracolumbar vertebral wedge fractures. J Orthop Trauma. 17(3): 190-2, 2003
8. Haba H et al: Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J Neurosurg. 99(1 Suppl):20-6, 2003
9. Hsu JM et al: Thoracolumbar fracture in blunt trauma patients: guidelines for diagnosis and imaging. Injury. 34(6):426-33, 2003
— Также рекомендуем «Рентгенограмма при компрессионном переломе позвонка с латеральной компрессией»
Редактор: Искандер Милевски. Дата публикации: 4.8.2019
Источник