Репозиция при переломе руки
Сложные переломы костей в области плечевой кости — или лучевой и локтевой — могут потребовать оперативного их лечения, чтобы не допустить осложнений и деформации, потери функциональности верхней конечности.
Открытая репозиция и внутренняя фиксация (ORIF) — это тип операции, используемый для стабилизации и заживления сломанной кости. Эта процедура может понадобиться для лечения сложного комбинированного перелома руки.
Перелом плечевой кости и ORIF
Плечевая кость — это кость в верхней части руки между плечом и локтем. Различные виды травм могут повредить эту кость, в результате чего она разламывается на 2-е или более частей. Это может произойти в области плечевой кости около плеча, в середине плечевой кости или в области плечевой кости около локтя — так называемые типичные переломы костей
При определенных типах переломов, хотя плечевая кость и сломана, но ее части (костные отломки) все еще выровнены правильно относительно друг друга. При других типах переломов (смещенные переломы), травма приводит к смещению отломков.
Если человек ломает плечевую кость со смещением и раздроблением, ему может понадобиться открытая репозиция и внутренняя фиксация (ORIF), чтобы вернуть кости на место и помочь им зажить. При наличии открытого перелома, хирурги-ортопеды хирургически переставляют части плечевой сломанной кости, чтобы отломки вернулись в правильное положение.
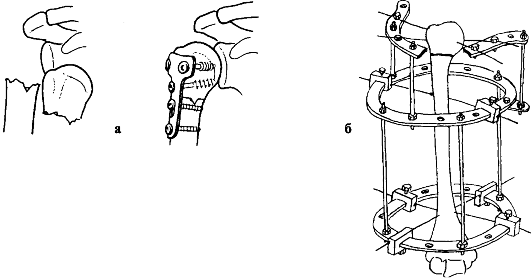
а) Открытая репозиция и фиксация при переломе плечевой кости; б) Остеосинтез кости по Илизарову
При закрытом переломе врач физически возвращает кости на место без хирургического воздействия на кость.
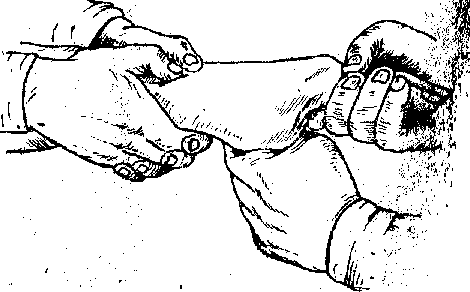
Закрытая репозиция при переломе руки
Внутренняя фиксация относится к методу физического восстановления костей. Этот метод использует специальные винты, пластины, проволоку или штифты для правильного выравнивания костей, что предотвращает неправильное их заживление.
Эти же методы применяются для лечения переломов лодыжки
Вся операция обычно происходит во время сна, под общим наркозом.
Зачем нужна открытая репозиция перелома руки и внутренняя фиксация?
Некоторые медицинские условия могут повысить вероятность перелома плечевой кости. Например, остеопороз увеличивает риск перелома руки у многих пожилых людей.
Но не всем пострадавшим с переломом плечевой кости нужен ORIF. На самом деле, для большинства людей этого не делают. Если возможно, лечащий врач будет лечить перелом руки с помощью консервативных методов — таких, как обезболивание, шина и гипс. Вероятно, пациенту не понадобится ORIF, — если только по какой-то причине полученный перелом не заживает нормально при консервативных методах лечения.
Есть ситуации, когда пострадавшему понадобится ORIF.
Это травмы, при которых:
- Части плечевой кости – костные отломки, значительно смещены.
- Край плечевой кости пробил кожу и есть открытая рана.
- Пораженная плечевая кость разбилась на несколько частей.
В этих случаях, ORIF может выровнять отломки кости обратно, в их правильную конфигурацию. Это значительно увеличивает вероятность того, что поврежденная кость заживет правильно.
Возможно, пациенту понадобится ORIF для перелома, который происходит в любом месте вдоль плечевой кости, включая участки около плеча и локтя.
В некоторых случаях, лечащий врач может обсудить с пациентом другие хирургические варианты — например, замену плеча, если у пациента имеется значительное повреждение верхней части плечевой кости. Нужно поговорить со своим врачом о рисках и преимуществах всех вариантов.
Каковы риски подобной операции?
Большинство людей чувствуют себя очень хорошо после выполнения ORIF. Однако иногда могут возникнуть редкие осложнения.
Возможные проблемы операции ORIF:
- Винтовая перфорация головки плеча.
- Сломанные винты или деформации пластины.
- Инфекция.
- Кровотечение.
- Повреждение нерва.
- Гибель тканей из-за плохого кровоснабжения (аваскулярный некроз) плечевой кости.
- Потеря диапазона движения.
- Смещение кости.
- Осложнения от анестезии.
Существует также риск того, что перелом не заживет должным образом, и человеку потребуется повторная операция.
Обратите внимание!
Индивидуальный, собственный риск осложнений может варьировать, в зависимости от возраста, анатомии перелома плечевой кости и имеющихся заболеваний. Например, люди с низкой костной массой или диабетом могут подвергаться более высокому риску осложнений. Курильщики могут также увеличить риск.
Нужно уточнить степень риска операции перед ее началом.
Как подготовиться к ORIF, что нужно сделать?
ORIF часто происходит, как экстренная или срочная процедура.
Перед хирургической процедурой врач изучит в целом историю болезни и проведет медицинский осмотр пострадавшего. Ему сделают снимок плечевой кости, — возможно, с помощью рентгеновской или магнитно-резонансной томографии (МРТ).
Важно рассказать своему врачу обо всех лекарствах, которые пациент принимает, включая безрецептурные лекарства – такие, как аспирин.
Кроме того, нужно сообщить врачу, когда в последний раз пациент принимал пищу.
В некоторых случаях, лечащие врачи могут делать ORIF, как запланированную процедуру. Если это так, следует поговорить с врачом о том, как пациент может к ней подготовиться. Нужно спросить, следует ли прекратить принимать какие-либо лекарства раньше времени, — например, разжижители крови.
Пациенту нужно отказаться от еды и питья после полуночи накануне процедуры.
Что происходит во время репозиции перелома руки и внутренней фиксации?
Лечащий врач объяснит детали конкретной операции, — которые будут зависеть от локализации и тяжести полученной травмы.
Хирург-ортопед и команда специалистов сделают операцию, которая по времени может занять несколько часов.
В целом, пациент может ожидать следующего:
- Он получит общий наркоз, так что будет спать во время операции и ничего не почувствует. (Или же человек может получить местную анестезию и лекарство, которое поможет ему расслабиться.)
- Анестезиолог будет внимательно следить за жизненными показателями — такими, как сердцебиение и кровяное давление во время операции. Во время операции в горло может быть вставлена дыхательная трубка, которая поможет пациенту дышать.
- После очистки пораженного участка, хирург сделает разрез через кожу и мышцы поврежденной руки. При некоторых видах травм хирург может сделать разрез через верхнюю часть плеча.
- Затем хирург вернет кусочки плечевой кости в исходное положение (репозиция).
- Далее оперирующий хирург прикрепит кусочки плечевой кости друг к другу (фиксация). Для этого он может использовать винты, металлические пластины, проволоку и штифты. (Нужно спросить, что хирург будет использовать в конкретном случае.)
- Затем доктор сделает любые другие необходимые манипуляции. После того, как команда закрепит кость, оперирующий врач хирургически закроет слои кожи и мышц вокруг кости пораженной руки.
Что происходит после операции – восстановление
Некоторое время после операции может наблюдаться жидкость, вытекающая из разреза. Это нормально.
Но нужно сообщить своему врачу сразу, если:
- Пациент видит увеличение покраснения, припухлости или отек вокруг хирургического разреза.
- У него высокая температура или озноб.
- Появилась сильная боль в руке.
- Возникла потеря чувствительности в конечности.
Что происходит в период восстановления после операции?
- Обязательно сделают рентгеновский снимок, чтобы убедиться, что операция прошла успешно.
- Пациент после процедуры может испытывать сильную боль, но обезболивающее средство может её уменьшить.
- В зависимости от степени имеющейся травмы и других заболеваний, пациент может вернуться домой в тот же день. Нужно как можно скорее вернуться к привычному питанию и режиму.
- Некоторое время после операции необходимо держать руку неподвижной. Часто это означает, что пациенту нужно носить шину или слинг в течение нескольких недель. Обязательно нужно защитить шины от воды.
- Пациент получит инструкции о том, как он может двигать рукой.
- В какой-то момент может потребоваться методика физиотерапии для восстановления силы и гибкости мышц. Выполнение упражнений в соответствии с назначением может повысить шансы на полное выздоровление.
Лечащий врач может дать пациенту другие инструкции по уходу за рукой — например, применение льда. Нужно точно следовать инструкциям врача.
Также врач может запретить пациенту принимать определенные безрецептурные лекарства от боли, потому что некоторые из них могут помешать заживлению кости.
Специалист может посоветовать придерживаться диеты с высоким содержанием кальция и витамина D при заживлении костей.
Важно обязательно являться вовремя к врачу на все последующие консультации. Возможно, пациенту понадобится удалить швы или скобы примерно через неделю после операции.
Большинство людей могут вернуться к обычной деятельности в течение нескольких месяцев.
Источник
Переломы костей со смещением встречаются довольно часто. Такое явление обусловлено самопроизвольным мышечным сокращением, в результате которого костные отломки смещаются в различных направлениях. Репозиция перелома необходима для обеспечения соприкосновения поврежденных костей, чтобы произошло формирование костной мозоли. Очень важны профессиональные действия медперсонала для правильного сращения перелома и восстановления функционирования конечности.

Когда назначается
По существу репозиция — это восстановление анатомического строения кости, воссоединение отломков для их правильного сращения и заживления травмы. Именно с этого начинается лечение перелома. Репозиция или вправление сломанной кости назначается при вероятности смещения, которое можно заподозрить по нескольким признакам:
- деформация конечности;
- выраженный болевой синдром;
- нарастание отека;
- ограничение подвижности;
- появление подвижности там, где ее быть не должно.
 При подозрении на перелом с вероятным смещением костных отломков очень важно вовремя осуществить репозицию, так как отсутствие экстренной медицинской помощи чревато множеством осложнений, например, некроз мягких тканей, нарушение кровообращения, снижение чувствительности, паралич и т.д. Процедура проводится в травматологическом отделении после рентгенологического обследования под местной анестезией. После вправления вновь осуществляется рентген-контроль, и при необходимости репозиция проводится повторно.
При подозрении на перелом с вероятным смещением костных отломков очень важно вовремя осуществить репозицию, так как отсутствие экстренной медицинской помощи чревато множеством осложнений, например, некроз мягких тканей, нарушение кровообращения, снижение чувствительности, паралич и т.д. Процедура проводится в травматологическом отделении после рентгенологического обследования под местной анестезией. После вправления вновь осуществляется рентген-контроль, и при необходимости репозиция проводится повторно.
При достижении оптимальных результатов накладывается специальная повязка или шина для фиксации конечности и дальнейшего сращения кости.
Разновидности процедуры
 По времени репозиция может быть одномоментной или постепенной. По методу осуществления выделяют открытое и закрытое вправление травмированной кости. Одномоментное совмещение отломков вручную или с использованием специальных аппаратов выполняется за одну процедуру, после которой поврежденная конечность фиксируется гипсовой повязкой. Если за один раз вправить кость не удается, то используется способ постепенной репозиции.
По времени репозиция может быть одномоментной или постепенной. По методу осуществления выделяют открытое и закрытое вправление травмированной кости. Одномоментное совмещение отломков вручную или с использованием специальных аппаратов выполняется за одну процедуру, после которой поврежденная конечность фиксируется гипсовой повязкой. Если за один раз вправить кость не удается, то используется способ постепенной репозиции.
Одномоментное вправление назначается в следующих случаях:
- Перелом ключицы.
- Травмы кистей.
- Нарушение целостности костей стоп.
- Переломы длинных трубчатых костей.
- Травмирование лучевой кости.
Постепенное вправление осуществляется при помощи вне очагового компрессионно-дистракционного остеосинтеза, а также способом скелетного вытяжения.

Если у пациента диагностирован внутрисуставной перелом, то ему показана малоинвазивная операция под названием артроскопия, которая проводится при помощи зонда с видеокамерой. В случаях, когда травма сопровождается нарушением целостности кожного покрова, либо установлен множественный или не вправляемый перелом, то тогда назначается открытая репозиция, относящаяся к хирургическим операциям. В ходе оперативного вмешательства используются специальные фиксирующие конструкции из металла.
Показания для открытого вправления:
- образование ложных суставов;
- открытые травмы;
- дисфункции из-за неправильного сращения кости;
- повреждение кровеносных сосудов или внутренних органов отломками сломанной кости;
- сухожилия или мышцы между фрагментами поврежденной кости.

При всех указанных случаях проведение закрытой репозиции невозможно, поэтому проводится открытая. Ее основные преимущества – это возможность наиболее правильного совмещения и тщательной фиксации. Однако имеются и недостатки:
- Риск остеомиелита.
- Травмы мягких тканей в процессе операции.
- Необходимость повторной операции для удаления фиксирующих приспособлений.
Способы фиксации
В целях предотвращения повторного смещения при нарушении целостности кости проводится фиксация поврежденной конечности. После закрытой репозиции чаще всего используется гипсовая повязка, ограничивающая движения, либо термопластическая повязка, имеющая множество преимуществ в сравнении с гипсом. Это более легкий вес, быстрое затвердевание материала, влагоустойчивость.
Очень важно, чтобы лечением травмы занимался квалифицированный специалист, поскольку неправильно наложенная повязка или чрезмерно длительное ношение гипса может привести к мышечной атрофии, к тромбозу или к другим осложнениям.
При открытой операции показана хирургическая фиксация при помощи трансплантата из другой кости, либо применение металлоконструкции (спицы, пластины, штифты). В большинстве случаев используют вторую методику.
Источник
Перелом лучевой кости со смещением — составляет в медицинской практике около 40% от всех переломов руки. Данная травма развивается в результате перемещения фрагментов сломанной кости и требует грамотного, своевременного лечения.
Причины возникновения и классификация
 Перелом лучевой и локтевой кости с сопутствующим смещением можно получить вследствие падения на вытянутую руку, удара.
Перелом лучевой и локтевой кости с сопутствующим смещением можно получить вследствие падения на вытянутую руку, удара.
Перелом лучевой кости в типичном месте подразделяют на сгибательный (со смещением обломка к тыльной стороне ладони) и разгибательный (с характерным смещением костного фрагмента к лучевой стороне).
Врачи-травматологи классифицируют данного вида травмы следующим образом:
- Закрытый перелом лучевой кости — без сопутствующего повреждения мягких тканей и кожных покровов. Считается наиболее безопасным, поскольку риски развития инфекционных осложнений минимальны.
- Открытая травма — характеризуется наличием раневой поверхности, в которой могут просматриваться костные осколки. Часто сопровождается кровотечением.
- Оскольчатый перелом — возникает в результате компрессии, сдавливания конечности. Травма характеризуется распадением лучевой кости на мелкие костные осколки, зачастую сопровождается повреждением мягких тканей.
- Внутрисуставный — характеризуется локализацией линии перелома в области сустава, что грозит развитием гемартроза и нарушением суставных функций.
Хрупкость костной ткани существенно повышает риски повреждения даже при незначительных нагрузках и силовых воздействиях.
Как проявляется?
Врачи выделяют следующие клинические симптомы, характерные для переломов лучевой кости со смещением:
- Отечность поврежденной конечности;
- Болезненные ощущения с тенденцией к усилению при пальпации или попытках совершения движения;
- Синяки, гематомы, подкожные кровоизлияния;
- Суставные боли;
- Визуальное укорочение конечности;
- Патологическая подвижность.
В большинстве случаев, данная травма сопровождается повреждениями локтевой кости, что провоцирует сильные, нарастающие боли, локализованные в области локтевого сустава, ограничение двигательной функции конечности. Травмированная рука становится бледной и холодной на ощупь, что обусловлено нарушениями процессов кровообращения и кровоснабжения.
В чем опасность?
Нарушение целостности лучевой кости с сопутствующим смещением — травма серьезная. Травматологи выделяют следующие наиболее распространенные осложнения данного вила переломов:
- Неправильное сращивание костных обломков, грозящее деформацией верхней конечности и нарушением ее основных функций;
- Ущемление нерва;
- Неврит (болезнь Зудека-Турнера).
- Костная атрофия;
- Отеопороз;
- Остеомиелит.
Неправильное и несвоевременное лечение способно привести к серьезным последствиям, таким как утрата способности нормально двигать рукой, пальцами кисти. Если были повреждены мышцы, связки или сухожилия, двигательная активность значительно ограничивается и любые движения доставляют пациенту сильнейшую боль.
В дальнейшем вероятны такие неблагоприятные осложнения, как ишемическая контрактура — снижение суставной подвижности, патологические изменения костной структуры, развитие остеомиелита — инфекционного поражения костной ткани, протекающего в хронической форме. Чтобы не допустить столь нежелательных осложнений и свести возможные риски к минимальным показателям, перелом необходимо лечить, причем делать это нужно правильно.
О доврачебной помощи
Скорость оказания первой помощи имеет важное значение для предупреждения возможных осложнений и последующего успешного лечения. Первым делом, травмированную руку необходимо обездвижить. Иммобилизация проводится путем наложения шины или тугой фиксирующей повязки.
Этот пункт имеет особенное значение при оскольчатых переломах. Ведь смещающиеся костные обломки могут повредить сосуды, нервные окончания, мышечные ткани, что существенно усугубит ситуацию.
Если речь идет об открытом переломе, то рану необходимо обработать антисептическим раствором, остановить кровотечение. Наложить стерильную повязку.
К области повреждения на 20–25 минут рекомендуется приложить ледяной компресс, для облегчения состояния больного, предупреждения чрезмерной отечности и появления обширных гематом. После этого больного нужно как можно быстрее доставить в травматологическое отделение, где ему будет оказана профессиональная медицинская помощь.

Особенности лечения
При переломе лучевой кости руки со смещением лечение и срок срастания зависят от вида, степени тяжести повреждения, возрастной категории и индивидуальных особенностей пациента. В большинстве случаев, такого вида переломы срастаются на протяжении 2 месяцев. При этом следует учитывать возраст больного. У ребенка перелом может срастись за 1–1,5 месяца, а лицам старше 60-лет для полноценного восстановления может потребоваться 2,5-3 месяца.
Тактика лечения зависит от типа перелома. При закрытых повреждениях применяют метод аппаратного вправления. Под действием местной анестезии специалист вправляет поврежденные костные фрагменты, после чего используются специальные аппаратные приспособления. После того, как репозиция завершается, на область предплечья пациента накладывают лангетную повязку.
Если была повреждена локтевая кость или же головка лучевой кости, применяется метод закрытой репозиции. Данная операция предполагает сопоставление костных обломков при помощи спиц, которые водятся через кожные покровы. В некоторых, наиболее тяжелых случаях, для фиксации фрагментов кости используют пластины с отверстиями и специальные винты.
По истечении 1–1,5 месяцев, после образования костной мозоли, фиксирующие устройства в обязательном порядке должны быть извлечены!
При наличии множественных смещений, переломах суставной головки, требуется открытая полостная операция — остеосинтез. В процессе хирургического вмешательства, которое проводится под действием общего наркоза, поврежденную кость специалист собирает вручную и фиксирует при помощи специальных титановых пластин. После этого накладываются швы и гипсовая повязка.
Применение методики остеосинтеза позволяет существенно сократить реабилитационный период, в силу обеспечения более быстрого, надежного и качественного срастания кости.
Реабилитационный период и его особенности
Гипс при переломе лучевой кости с сопутствующим смещением накладывают обычно на 4–5 недель. Точные сроки ношения гипса устанавливаются лечащим врачом в индивидуальном порядке. Уже с момента наложения повязки начинается восстановительный период. На начальных этапах больным рекомендуется применение хондропротекторов, препаратов с содержанием кальция, витаминно-минеральных комплексов и иммуномодуляторов.
Спустя неделю-полторы после наложения гипса пациентам уже разрешают поднимать руку, двигать пальцами. С этого момента, предварительно согласованного с доктором, начинаются занятия лечебной физкультурой, направленные на восстановление двигательной активности, работоспособности и функциональности травмированной руки.

Подбирать упражнения должен лечащий врач. Степень допустимой нагрузки и продолжительность занятий регулируется специалистом, по индивидуальной схеме.
Практикуется при восстановлении и диетотерапия. Для скорейшего, успешного восстановления пациенту необходимо включить в свой рацион пищу, богатую белками и кальцием. В ежедневное меню должны входить такие продукты, как яйца, мясо нежирных сортов, рыба, холодец, желе, морепродукты, бобовые.
Для того чтобы полезные вещества лучше усвоились организмом и принесли максимальную пользу, в дневные часы рекомендуется отдавать предпочтение белковой пищи, а вечером употреблять больше продуктов, богатых фосфором и кальцием.
После того, как снимают гипс или лангетную повязку, начинается период активного восстановления. Для того чтобы ускорить этот процесс, доктора рекомендуют пациентам курсы массажа и физиотерапевтические процедуры:
- Электрофорез;
- УВЧ-терапию;
- Магнитную терапию;
- Ультрафиолетовое облучение.
Такие процедуры помогут улучшить обменные процессы, активизировать регенерацию, уменьшить боли и воспалительные проявления, ускорить сращивание костных обломков. Однако, ведущую роль в восстановлении функциональности и подвижности конечности играет лечебная физкультура.
Гимнастические упражнения после снятия гипса рекомендуется выполнять в небольшом тазике, погружая кисти в теплую воду. Хороший эффект дают плавные движения по направлению вверх-вниз, повороты ладонью. Через неделю водной гимнастики можно приступать к сгибательным и разгибательным упражнениям, поворотам ладони. Хороший результат в плане разработки мелкой моторики дают собирание мозаики, пазлов, спичек и т.д.
Перелом со смещением в области лучевой кости требует проведения хирургического вмешательства, ношения гипсовой повязки и последующей комплексной реабилитации. В среднем, этот процесс занимает около 2-3 месяцев — именно столько времени необходимо для сращивания кости и восстановления функций конечности.
Источник