Штифт при переломе большой берцовой кости
Я всегда думала, что тяжелые переломы — это учесть пожилых людей. В начале февраля этого года я очень неудачно сломала ногу. Когда ехала на скорой в больницу, то думала, что наложат гипс и отпустят домой, но мне сказали страшное слово ОПЕРАЦИЯ. На тот момент, я и понятия не имела, что будет все так сложно, больно, тяжело и долго.
_________________________Остеосинтез большеберцовой кости____________________
Я думаю, все слышали, что в медицинской системе сейчас происходят многочисленные реформы. Что-то сделано удачно, что-то не очень. Минздрав в свой адрес получил многочисленные жалобы и возмущения. У нас в городе, например, закрыли роддом. Теперь роженицы вынуждены ехать в другой город, где построили современный перинатальный центр. К этой новости очень тревожно отнеслись будущие мамы. Но те, кому спасли жизнь, благодаря современному оборудованию нового цента, определенно благодарны таким изменениям.
Кроме современных роддомов, строятся современные травматологические отделения. В отличии от роддома, травматологический центр открыли в нашем городе. На момент перелома, я даже и не слышала о его существовании.
Современный травматологический центр — это все та же больница советского типа, в которую завезли дорогостоящее современное оборудование и обучили хирургов проводить на нем операции.
Никаких красивостей и удобств, показываемых по телевизору, у нас нет. Кресло-каталка — это роскошь. У нас было одно кресло на палату и то его забирали если нужно было кого-то отвезти на рентген. То есть, нашей палате повезло.
И так, возвращаюсь к своему перелому. Привезли меня на скорой, отправили на рентген. Боль была адская. Рентген показал, что сломаны обе косточки со смещением. Хирург мне сообщил, что я проведу в больнице не менее 2-х недель. Еще сообщил, что мне сейчас вставят в пятку спицу и положат на вытяжку. Что такое вытяжка я на тот момент даже и не знала. Но ужасно испугалась того, что мне будут дырявить пятку.
На вытяжке я провела 5-ть дней! И это наши современные центры, в которых пациенты должны проводить минимум времени. На мое удивление, врачи не торопились с операцией. Я все понимаю, у них есть очередь, планы и тп. Но эти 5 дней для меня были самым тяжелым временем в моей жизни.
Стоимость операции.
Как известно, медицина у нас бесплатная. Но при поступлении мне предложили два варианта: или я делаю бесплатно и сроки реабилитации будут долгими, или я самостоятельно покупаю импортный металл, тогда все будет намного легче и быстрее.
Покупка импортного металла осуществляется по очень странной схеме. Хирург осмотрел меня и снимки, чтоб определиться с размером необходимого штифта. Дал мне номер телефона какого-то «своего» человечка через которого я самостоятельно должна заказывать этот металл. Деньги за металл я отдавала этому «своему человечку». Какова стоимость самого металла — этого я не узнаю никогда. Входит ли в его стоимость протеже от хирурга и еще какие-то расходы я тоже не узнаю никогда. За металлический штифт и 4-е шурупа я заплатила 40000руб.
День операции для меня был самым счастливым событием за время нахождения в больнице. Перед операцией мне дали диазепам(транквелизатор), чтоб я выспалась и не переживала. Но я и без него не переживала. Никогда бы не подумала, что буду ждать операцию как манну небесную. Для меня это событие было концом мучений на вытяжке.
При остеосинтезе мне делали спинальную анестезию. Совершенно безболезненная процедура. Во время операции, я все видела, слышала, понимала и общалась с врачами, но ниже пояса ничего не чувствовала. Операция довольно забавно проходила. Хирурги больше походили на слесарей. Их инструменты — железо, дрели, молотки и тп.
Во время операции, мне несколько раз делали рентген. Рентген делали непосредственно на операционном столе. Снимок получался цифровой и выводился на монитор. Результаты снимков я могла видеть. Таким образом, я поэтапно наблюдала как в моей ноге появился штифт, длинною с большеберцовую кость, и четыре шурупа.
После операции, я вернулась в палату самым счастливым человеком в мире. Еще действовала анестезия и у меня ничего не болело. Не было привязки в вытяжке. Меня не тошнило.
Когда анестезия сошла, вернулась боль, но не такая резкая, как была раньше. У меня появилась возможность передвигаться по палате, прыгая на здоровой ноге, перемещаться на кресле-каталке, умываться, есть сидя. Появилось столько невероятных возможностей, которые вряд ли способен ценить здоровый человек.
После операции положено находиться в больнице 12 дней. Из-за того, что дата моей выписки попадала на длинные выходные, я выпросилась домой на девятый день после операции.
Швы мне снимала родственница медик на 12-й день после операции. Эта процедура совершенно не болезненная, вернее сказать неприятная.
Обезбаливающие
Пока я находилась в больнице, мне кололи кетонал дважды в сутки. В первые дни после поступления, его действия хватало на 1-2 часа, не больше. Потом приходилось терпеть десять часов до следующего укола. Чтоб в этот период как-то существовать, мне посоветовали купить Найз(нимесулид). Нимесулидом я спасалась и дома после выписки.
Диазепам(транквилизатор) мне давали в больнице ежедневно перед сном до выписки. Если честно, страшновато было его пить, все таки это наркотический препарат. Но никакой ломки ли зависимости от него не было. Как побочный эффект — головокружение и двоилось в глазах.
Дома, как говорится, и стены лечат.
Приехав домой, было первые дни психологически трудновато. В больнице вокруг меня были такие же калеки. Завтрак, обед и ужин за нас готовили приносили и уносили. Дома же каждое, некогда привычное, действие давалось с огромным трудом. Главное — в этот момент себя не жалеть!
Реабилитация.
При операции остеосинтез я ни дня не провела в гипсе. Тем, кому больше меня повезло с переломом, накладывали гипс вместо моей вытяжки. После операции металлическая конструкция работает вместо гипса.
Месяц после операции я перемещалась прыгая на здоровой ноге, от чего он сильно болела, или при помощи костылей. Костыли — это еще один психологический момент, который надо пережить. Никогда не хотела видеть себя на костылях или с палочкой.
Сначала передвигалась при помощи двух костылей, котом при помощи одного. Чуть больше чем через месяц после выписки, я смогла перемещаться дома без опоры.
Кроме поврежденных связок, мышц и костей на месте перелома, сильно пострадало колено, через которое вставляли штифт. Колено восстанавливается так же долго, как и травмированные мышцы.
Через полтора месяца, я могла не на долго выйти на улицу прогуляться. Тяжеловато было, но сама!
Многие мне говорили, что после такого перелома можно забыть про каблуки — не верьте им!!! Мне на каблуках даже легче ходить чем без них. Встав на каблуки колену и стопе приходится меньше совершать движений при ходьбе. Я даже дома ходила в сабо на шпильке.
Через два месяца после операции, необходимо вынимать один из четырех винтов. Его хирурги называют блокирующим. На удаление винта я поехала в больницу самостоятельно на своих ногах. Сама дошла до остановки, влезла в маршрутку и стоя на ногах мотылялась вместе со всеми.
Врачи с некоторым удивлением смотрели на то, как я уже хожу без опоры и на высоких каблуках. Ну как им объяснить, что без каблуков я бы не дошла….
Операцию по удаления шурупа сделали довольно быстро, 10-15 минут. большую часть этого времени заняло выкарчевывание вросшего в кость винта. Даже обколотая новокаином я чувствовала, как хирург нажимал и пытался выкрутить шуруп. Не думала я, что за пару месяцев он успеет так прочно врасти. Шуруп мне отдали на память:
Если в больницу я легко дошла на своих ногах, то обратно выйти уже был очень тяжело. Опять же, особенности нашей чудо-медицины. Видя, что я пришла без костылей, мне не предложили помощь, чтоб спуститься и дойти до такси. Если бы не действие новокаина, то я бы домой не добралась бы.
Я не ожидала, но восстановления после удаления шурупа оказалось довольно тяжелым. Вернулась к костылям и прыжкам на здоровой ноге. Нога болела не постоянно, а только когда не нее вступала. Сильно болело колено и то место, из которого удалили шуруп. Начало болеть место перелома. Как я поняла, после удаления блокирующего винта кости сомкнулись ближе. Раньше большая часть нагрузки была на винте, а теперь в большей степени перешла на кости. Мышцы в месте перелом словно надулись и стали плотными.
Очень сильно мне помогли мази от Леккос, а особенно компрес с желчью и эфирными маслами. Буквально за пару дней компресс помог мышцам вернуться в нормальное состояние.
Прошло ровно три недели после того, как мне вынули шуруп и три месяца после первой операции. Только сейчас я начала ходить дома без опоры. О полном восстановлении еще рано говорить. Но если бы у меня не было возможности сделать операцию остеосинтез большеберцовой кости, то я бы по сей день была бы в гипсе и кто знает, каким бы образом срастались мои косточки…
Эстетический момент
Операция есть операция, от швов никуда не деться. Хоть мне врачи и говорили, что будут точечные разрезы, но они еще заметны и даже очень. Опять же, если бы это была операция другого плана, то швов было бы существенно больше. Надеюсь, со временем швы станут менее заметными.
Если вы столкнулись с подобной операцией или еще только предстоит с ней столкнуться и хочется с кем-то поговорить — пишите в личку, обязательно отвечу.
___❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___ ❀___
Спасибо за внимание к отзыву! С уважением, Таня.
~ ❤~ Подписывайтесь на новые отзывы ~ ❤~
Источник
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
— Относительные показания: переломы средней трети диафиза большеберцовой кости.
— Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
— Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
— Инфекция (7% случаев)
— Задержка сращения/несращение (менее 5% случаев)
— Неправильное сращение
— Повреждение нервов (чаще малоберцового)
— Развитие синдрома замкнутого пространства
— Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
— Расположение пациента
— Разрез кожи
— Вскрытие костномозгового канала
— Введение направляющего стержня
— Рассверливание костномозгового канала
— Установка штифта
— Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
— При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
— Предупреждение: не допускайте перфорации полости коленного сустава шилом
— В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
— Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
— Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
— Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
— Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка — через 10 дней после операции.
— Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
— Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
— Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
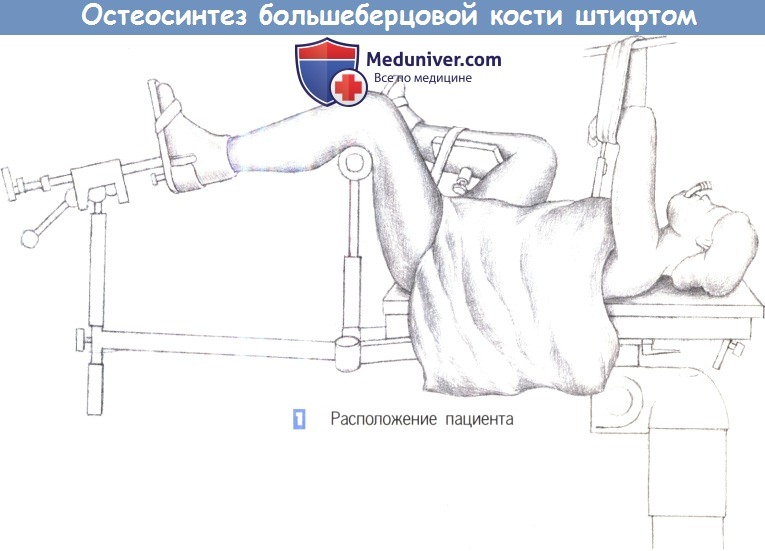
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
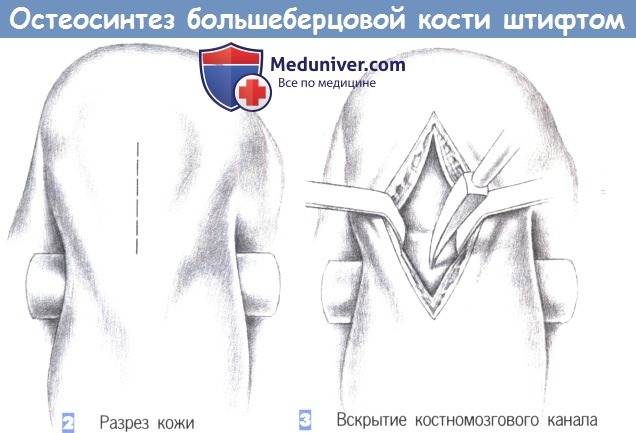
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.
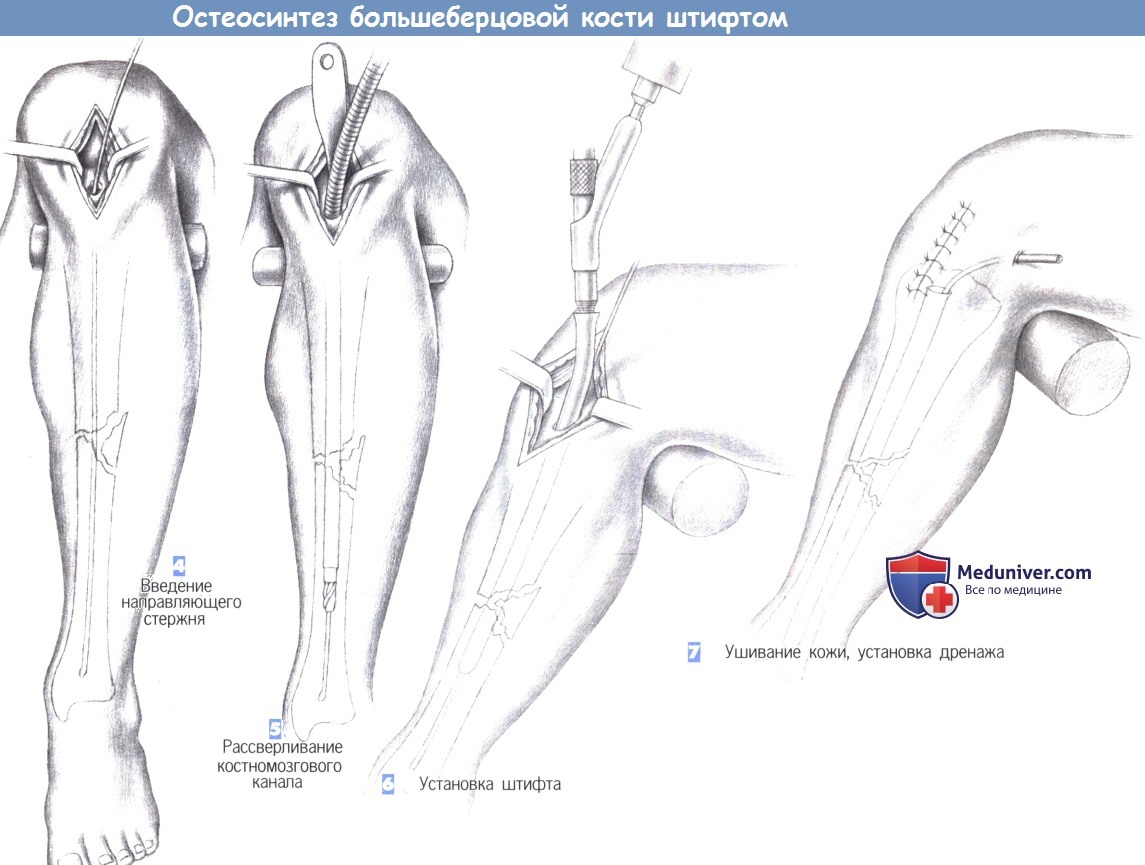
4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
— Также рекомендуем «Этапы и техника остеосинтеза при переломах костей голени»
Оглавление темы «Техника операций при травме»:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Ïî ïðîñüáàì ïîäïèñ÷èêîâ.
ظë äåâÿòûé ìåñÿö ìîåé áåðåìåííîñòè, à èìåííî, 37-ÿ íåäåëÿ. Ïðèøëî âðåìÿ ïîäïèñàòü îáìåííóþ êàðòó â ðîääîìå. Áûëà ñåðåäèíà äåêàáðÿ, âàëèë ñíåã, è äî ðîääîìà ìû ÷óòü äîåõàëè. Íåñêîëüêî âîïðîñîâ íà÷ìåäà î ìîåé áåðåìåííîñòè, è îáìåííàÿ êàðòà ïîäïèñàíà. Íî ìíå õîòåëîñü åù¸ ïåðåãîâîðèòü ñ çàâåäóþùåé îòäåëåíèåì, òàê êàê ñóäüáà ìîÿ åù¸ íå áûëà ðåøåíà îêîí÷àòåëüíî ïóñêàòü ìåíÿ â åñòåñòâåííûå ðîäû èëè ïðîâîäèòü ðîäîðàçðåøåíèå ïóò¸ì îïåðàöèè êåñàðåâî ñå÷åíèå.
Äåëî â òîì, ÷òî ïëîä òðåòèé ìåñÿö óïîðíî íàõîäèëñÿ â òàçîâîì ïðåäëåæàíèè, è íèêàêèå äîâîäû íà íåãî íå äåéñòâîâàëè. Íè çàìûñëîâàòûå óïðàæíåíèÿ, â êîòîðûõ ìàìà ñòîèò âíèç ãîëîâîé, íè óãîâîðû, íè ðàçãîâîðû ìû, èçâèíèòå, äàæå ôîíàðèêîì ñâåòèëè, ïðàâäà, ÷åðåç áðþøíóþ ñòåíêó. Íàâåðíîå, òåõíîëîãèþ ïðèìåíÿëè íåïðàâèëüíî, ïîòîìó ÷òî èòîã áûë îäèí ïëîä ñèäåë íà ïîïå ðîâíî.
Îäíàêî ïðåäëåæàíèå áûëî ÷èñòî ÿãîäè÷íûì, ïëîä æåíñêîãî ïîëà, è â òàêîì ñëó÷àå âîçìîæíû ðîäû ÷åðåç åñòåñòâåííûå ðîäîâûå ïóòè. Îäíèì ñëîâîì, áûëî ÷åãî îáñóäèòü ñ çàâåäóþùåé. Íî å¸ ïðåäñòîÿëî ïîäîæäàòü ïàðó ÷àñîâ. ß ïîñëîíÿëàñü ïî îêðåñòíûì ìàãàçèíàì è ïåêàðíÿì, ïîãóëÿëà è íàêîíåö âñòðåòèëàñü ñ çàâ.îòäåëåíèåì. Ñòàëè ïëàíèðîâàòü äàòó ãîñïèòàëèçàöèè, äîêòîð â¸ë ñòàíäàðòíûé îïðîñ è çàìåðèë ìíå àðòåðèàëüíîå äàâëåíèå. Ó äîêòîðà îêðóãëèëèñü ãëàçà. Îíà íàæàëà íà êíîïêó òîíîìåòðà åù¸ ðàç. «À äàâëåíèå, — ãîâîðèò, — ïîäíèìàëîñü?» — «Áûëî, — îòâå÷àþ, — â 34 íåäåëè, îäèí ðàç, 140/90, áîëüøå íå çàìå÷åíî. ß ñëåäèëà». È ïðàâäà ñëåäèëà, ÿ æ ñåáå íå âðàã. «160/110». Òóò óæå ãëàçà îêðóãëèëèñü ó ìåíÿ. «Íó ÷òî æ, îñòà¸ìñÿ», — ðåçþìèðîâàëà çàâåäóþùàÿ. Îòëè÷íî
×óâñòâîâàëà ÿ ñåáÿ â öåëîì íåïëîõî, íî êàê-òî ñòðàííî, êàê áóäòî ñèëüíî óñòàëà. Âûäàëè ðîääîìîâñêóþ êàç¸ííóþ îäåæäó, òàáëåòêè, âêàòèëè êàïåëüíèöó ÷åðåç èíôóçîìàò (ñïåöèàëüûé ïðèáîð÷èê, ââîäèò ðàñòâîð â âåíó ìåååäëåííî, â ÷àñ ïî ÷àéíîé ëîæêå).  îáùåì, âçÿëèñü ëå÷èòü. Âå÷åðîì ïðèåõàë ìóæ, ïðèâ¸ç âåùè ïî òùàòåëüíî ñîñòàâëåííîìó ìíîé ñïèñêó (âåäü áåç âíÿòíîãî òç ðåçóëüòàò áóäåò õç). Ïîêàòèëèñü áîëüíè÷íûå áóäíè.
Íî íàäî æå áîëüíûì êàê-òî ðàçâëåêàòüñÿ. Äëÿ ýòîãî ó âðà÷åé ìíîãî ñïîñîáîâ ïðèïàñåíî. Îäèí èç íèõ àíàëèç ìî÷è ïî Çèìíèöêîìó. Äëÿ ýòîãî àíàëèçà ìî÷à â òå÷åíèå ñóòîê ñîáèðàåòñÿ â ðàçíûå áàíî÷êè, è êàæäûå 3 ÷àñà â íîâóþ ñìîòðè íå ïåðåïóòàé! Èä¸øü íî÷üþ â òóàëåò, ñìîòðèøü îäíà áàíêà 0-3÷ à äðóãàÿ 3-6÷, è âìåñòî ñïðàâëåíèÿ åñòåñòâåííûõ íàäîáíîñòåé òàùèøüñÿ îáðàòíî â ïàëàòó óçíàòü, êîòîðûé ÷àñ.  òóàëåòå ÷àñîâ, óâû, íå èìåëîñü, íî î÷åíü íå õâàòàëî.
Àíàëèç ïîêàçàë íàëè÷èå â ìî÷å áåëêà áîëüøå ïîëîæåííîãî êîëè÷åñòâà, è áûë âûíåñåí âåðäèêò — ïðåýêëàìïñèÿ-òàêè èìååò ìåñòî áûòü. Íå î÷åíü ïðèÿòíàÿ âåùü, äàæå î÷åíü îïàñíàÿ.  èòîãå, âçâåñèâ âñå çà è ïðîòèâ, áûëî ïðèíÿòî ðåøåíèå î ïëàíîâîì êåñàðåâîì ñå÷åíèè â 39 íåäåëü. Åñëè, êîíå÷íî, æèçíü íå âíåñ¸ò ñâîè êîððåêòèâû.
Äàâëåíèå äåðæàëîñü áîëåå-ìåíåå, îáùåå ñàìî÷óâñòâèå áûëî íåïëîõèì, îò ïðîìåíàäîâ ïî îòäåëåíèþ óæå òîøíèëî. Âðåìÿ øëî ìåäëåííî. ß ñóäîðîæíî äî÷èòûâàëà Êîìàðîâñêîãî â íàäåæäå ïîíÿòü, ÷òî æå äåëàòü ñ íîâîðîæäåííûì. Ðåá¸íîê ïèíàëñÿ âîâñþ, æäàë âûõîäà íàðóæó.
È âîò äåíü èêñ íàñòàë. Íàêàíóíå ÿ, åñòåñòâåííî, íåðâíè÷àëà, ïëîõî ñïàëà, â îáùåì, äåëàëà íå òî, ÷òî íàäî áûëî. Óòðîì ïðåäñòîÿëà ëó÷øàÿ ïðîöåäóðà êëèçìà. Î÷èñòèò âñå äóðíûå ìûñëè è çàñòàâèò ïåðåîñìûñëèòü ìíîãîå, äà è âîîáùå, ïîñòè÷ü ïîëíûé äçåí. Ìîÿ îïåðàöèÿ áûëà íàçíà÷åíà íà 9 óòðà, íî â àêóøåðñòâå î÷åíü ìàëî ïðåäñêàçóåìîãî.  ðåçóëüòàòå íàâàëèâøèõñÿ ýêñòðåííûõ îïåðàöèé ìîþ ñäâèíóëè íà íåîïðåäåëåííûé ñðîê. Îäíàêî êàïåëüíèöó ìíå óæå óñïåëè ïîñòàâèòü. ß áûëà óâåðåíà, ÷òî ýòî êàêàÿ-òî ïðåìåäèêàöèÿ, óñïîêîèòåëüíîå, îò÷åãî ìíå ñðàçó ñòàëî î÷åíü õîðîøî è ñïîêîéíî, õîòÿ äî ýòîãî æóòêî òðÿñëî. Ýòî ÿ òîëüêî ïîòîì óçíàëà, ÷òî ýòî áûë ïðîñòî-íàïðîñòî àíòèáèîòèê!  î÷åðåäíîé ðàç óäèâèëàñü ñèëå ýôôåêòà ïëàöåáî è âíóøåíèÿ.
Íàêîíåö çà ìíîé ïðèøëè. Ïàëüöû íå ñëóøàëèñü, ïîêà ÿ ïûòàëàñü íàïèñàòü ìóæó: «Ïîåõàëè» è ìåäñåñòðà óæå íà÷àëà ðóãàòüñÿ, ÷òî ÿ âñåõ çàäåðæèâàþ.
Âçãðîìîçäèëàñü ÿ íà îïåðàöèîííûé ñòîë, âåëåíî áûëî íàêëîíèòüñÿ. Àíåñòåçèîëîã ñäåëàë óêîë â ïîçâîíî÷íèê, êîòîðîãî ÿ ïî÷òè íå ïî÷óâñòâîâàëà, ïîñëå ÷åãî ñêàçàëè ñðî÷íî çàíÿòü ãîðèçîíòàëüíîå ïîëîæåíèå. Ïî íîãàì ðàçëèëàñü ïðèÿòíàÿ òåïëîòà, è ÿ ïîíÿëà, ÷òî ïåðåñòàþ èõ ÷óâñòâîâàòü. Ìîþ ãîëîâó èçîëèðîâàëè îò âñåãî îñòàëüíîãî ïðîñòûí¸é, è ÿ îñòàëàñü íàåäèíå ñ àíåñòåçèîëîãîì. «Íà÷èíàåì», — óñëûøàëà ÿ, è ïî÷óâñòâîâàëà ïðèêîñíîâåíèå â íèæíåé ÷àñòè æèâîòà. Íåò, áîëüíî íå áûëî ñîâñåì, íî ÿ ÷óâñòâîâàëà âñ¸ îñòàëüíîå: ïðèêîñíîâåíèå, äàâëåíèå è ò.ä. ×òîáû îòâëå÷üñÿ, ïðèøëîñü ðàçãîâàðèâàòü ñ àíåñòåçèîëîãîì. ß âîîáùå ñ÷èòàþ (äà ïðîñòÿò ìåíÿ ãîñïîäà àíåñòåçèîëîãè), ÷òî ýòî âõîäèò â ïåðå÷åíü èõ ïðîôåññèîíàëüíûõ îáÿçàííîñòåé îòâëåêàòü ïàöèåíòîâ, íàõîäÿùèõñÿ ïîä ìåñòíîé àíåñòåçèåé. Ìåíüøå ó ïàöèåíòà ñòðåññà ìåíüøå îñëîæíåíèé.
Îò íà÷àëà îïåðàöèè, êàê ìíå êàçàëîñü, íå ïðîøëî è äâóõ ìèíóò, êàê íà÷àëîñü âûêîð÷åâûâàíèå, ïî-äðóãîìó íå íàçîâ¸øü, àæ îïåðàöèîííûé ñòîë çàòðÿññÿ. È ïî÷òè ñðàçó ÿ óñëûøàëà íåäîâîëüíîå: «ÀÀÀ!!! ÀÀÀÀÀÀÀÀÀÀÀ!!!!». ß âçäîõíóëà ñ îáëåã÷åíèåì, êðèê áûë ÷òî íàäî. Áóêâàëüíî ñåêóíä ÷åðåç 20 ìíå ïðåäñòàâèëè ðåçóëüòàò ñî ñëîâàìè: «Õîðîøèé ðåá¸íîê». Ðåá¸íîê âîïèë, ÷òî áûëî ñèë, áûë êðàñèâîãî ñèðåíåâîãî öâåòà è íîæêè äåðæàë â ðàñòîïûðêó, îò÷åãî íàïîìèíàë ôàíòàñòè÷åñêîãî ñèðåíåâîãî ëÿãóøîíêà. «Ïðèâåò, ëÿãóøîíîê!» — ïîïðèâåòñòâîâàëà ÿ å¸, è ëàñêîâî ïîòðåïàëà çà ïÿòêó. Ïîòîì ðåáåíêà óíåñëè íà âçâåøèâàíèå è ïåðâè÷íûé òóàëåò íîâîðîæä¸ííîãî. «Äåâî÷êà, 2570ã, 48 ñì» — îãëàñèë íåîíàòîëîã. «Îé, à ÷åãî êàêàÿ ìåëêàÿ?!» — ñïðîñèëà ÿ àíåñòåçèîëîãà (êîíå÷íî, ýòî æå îí âèíîâàò). «Íîðìàëüíàÿ, — îòâåòèë àíåñòåçèîëîã, — ñåé÷àñ æåíùèíà áûëà äî òåáÿ, îíà ñàìà êðóïíàÿ, òàê åù¸ è ðåáåíîê 4800, âñåé áðèãàäîé âûêîð÷¸âûâàëè…».
Ðåá¸íêà ïðèëîæèëè íà íåñêîëüêî ñåêóíä ê ãðóäè è óíåñëè. ß ÷óâñòâîâàëà, êàê ìåíÿ óøèâàëè, è ýòîìó ñïîñîáñòâîâàëè ïîäðîáíûå êîììåíòàðèè âðà÷à îí îáó÷àë îðäèíàòîðà. Áîëè ïî-ïðåæíåìó íå áûëî. Íà âñ¸ ïðî âñ¸, êàê ìíå ïîêàçàëîñü, óøëî íå áîëüøå 20 ìèíóò. Ñïëî÷¸ííûìè äâèæåíèÿìè îïåðàöèîííàÿ áðèãàäà ïåðåëîæèëà ìåíÿ íà êàòàëêó. Íîãè ìîè áîëòàëèñü, êàê òîëñòåíüêèå ìÿãîíüêèå ïëåòè, è ýòî áûëî íó, íåîáû÷íî è íåìíîãî ïðîòèâíî. Ïîêàòèëèñü â ðåàíèìàöèþ, êðàñèâî, êàê â ôèëüìàõ, òîëüêî ëàìïî÷êè ìåëüêàëè íàä ãîëîâîé.  îòäåëåíèè ðåàíèìàöèè, êàê òîëüêî ñàíèòàðî÷êà ïîìîãëà ìíå çàâëàäåòü òåëåôîíîì, íà÷àëà âñåì íàïèñûâàòü è ïðèíèìàòü ïîçäðàâëåíèÿ. Íîãè ñâîè ÿ ñòàðàëàñü íå òðîãàòü, òàê êàê îíè áûëè ìíå îòâðàòèòåëüíû ìÿãêèå, ò¸ïëûå è ÷óæèå. Âåëåíî áûëî ïèòü ìíîãî âîäû, äî óòðà íàäî áûëî óïîòðåáèòü 1,5 ëèòðà. Ñòîÿë ìî÷åâîé êàòåòåð, òàê ÷òî â òóàëåò áåãàòü áûëî íå íóæíî, ÷òî áûëî êðàéíå óäîáíî.
Íèæíÿÿ ÷àñòü òåëà îòõîäèëà îò àíåñòåçèè, ïðèõîäèëî îùóùåíèå áîëè âíèçó æèâîòà. Ñ çàâèäíîé ïåðèîäè÷íîñòüþ ïðîõîäèëè âðà÷åáíûå îñìîòðû. Äëÿ ïðîôèëàêòèêè çàñòàèâàíèÿ êðîâè â ìàòêå âðà÷è îò äóøè ïàëüïèðóþò æèâîò, è âûçûâàåò ýòî ó ðîäèëüíèö òàêîé íåîïèñóåìûé âîñòîðã, ÷òî îíè âîïÿò îá ýòîì íà âåñü ýòàæ. Ýòîò ìîìåíò áûë ñàìûì íåïðèÿòíûì çà âñ¸ âðåìÿïðåïðîâîæäåíèå â ðîääîìå, è îí áûë î÷åíü áûñòðîòå÷åí.
Âñêîðå ñòàëè ïðèíîñèòü äåòåé! Ïîêàçàòü ìàìêàì. Òàêèå êóêë¸íûøè çàïåë¸íóòûå. Äîáðàÿ ìåäñåñòðà ñàìà ïðåäëàãàëà ïîäåðæàòü ðåá¸íêà, ïîêà ìàìà åãî ôîòîãðàôèðóåò. À êàê æå, ïåðâàÿ ôîòîãðàôèÿ! Âàæíîå ñîáûòèå. Áûëî èíòåðåñíî. Íî äåòåé âñêîðå óíåñëè, à íàñ æäàëè íîâûå ñâåðøåíèÿ.
Âòîðûì èñïûòàíèåì ñòàë ïîäú¸ì ñ êðîâàòè. Êîãäà ïðèøëî ïîëîæåííîå âðåìÿ (íåñêîëüêî ÷àñîâ ïîñëå îïåðàöèè), âðà÷ ñêîìàíäîâàëà: «Âñòà¸ì!». Áûëî íåïðîñòî, à ÷òî äåëàòü. Íàì îáîçíà÷èëè öåëü äîéòè äî òóàëåòà. Òîæå íóæíîå ìåðîïðèÿòèå. Ñ ýòèì áûëî ñïðàâèòüñÿ ðåàëüíî, è ìû ñïðàâèëèñü.
Íî÷ü â ðåàíèìàöèè, è íàóòðî îñíîâíóþ ìàññó ïàöèåíòîê ïåðåâåëè óæå â îòäåëåíèå. À òàì ñîâìåñòíîå ïðåáûâàíèå, ïðèëèâ ìîëîêà è ïðî÷èå ðàäîñòè íîâîé æèçíè. Øîâ ÷óâñòâîâàë ñåáÿ íåïëîõî è áîëåë ñ êàæäûì äí¸ì âñ¸ ìåíüøå. Ñàìà ñåáå çàäàëà âîïðîñ, òðàäèöèîííûé äëÿ ðîäèëüíûõ îòäåëåíèé: «Íó ÷òî, êîãäà çà âòîðûì??» è ïîíÿëà, ÷òî ìåíÿ ñîâñåì íå ïåðåä¸ðãèâàåò îò óæàñà ïðè ýòîé ìûñëè. À çíà÷èò, ìîæíî áóäåò âåðíóòüñÿ.
Источник