Штыри при переломах в кость
 Здоровье
Здоровье
Одним из методов лечения переломов, способствующих скорейшему срастанию костей, является хирургическое вмешательство. Необходимость проведения операции зависит, главным образом, от того, какая именно кость была сломана, в какой именно части кости случился перелом, а также от того, существует ли риск смещения после того, как фрагменты кости были выровнены. Если ортопедический хирург считает, что кости будут срастаться неправильно, операция будет назначена. Нередко случается так, что кости, на первый взгляд, выровнены должным образом, после чего следует наложение шины (или используется другой метод фиксации); однако при повторной проверке при очередном визите к врачу обнаруживаются определенные проблемы, которые требуют хирургического вмешательства. В частности, речь идет о признаках неудовлетворительного заживания, которые могут включать в себя боль, а также появление выпирающих фрагментов костей под кожей в месте перелома.
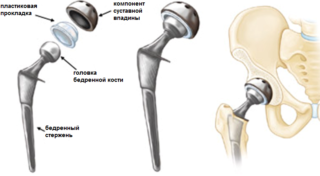
Под операцией может пониматься так называемая закрытая репозиция (закрытое вправление) костных обломков. Манипуляции, осуществляемые под анестезией на кости, направлены на выравнивание ее фрагментов, то есть, на расположение их в соответствующие позиции. После выравнивания накладывается гипсовая повязка (в зависимости от места перелома), которая обеспечивает кости необходимую поддержку. Кроме всего прочего, при переломах костей может потребоваться хирургическая операция по введению специальных металлических штифтов, штырей или пластин. В частности, при открытой репозиции (открытом вправлении) костных обломков, проводимой, естественно, в условиях операционной, осуществляется надрез на коже, через который затем вводят непосредственно в кость необходимую металлическую основу. Штырь или пластина остаются в кости вплоть до ее полного срастания. В зависимости от переломов, некоторые из используемых металлических вставок являются постоянными и никогда уже не будут вынуты; другие применяются лишь временно, до тех пор, пока не произойдет срастание кости. После этого металлическая вставка вынимается (при помощи соответствующей хирургической операции).
Хирургический метод лечения переломов характеризуется не только определенными положительными моментами, но и соответствующими рисками. Именно поэтому к хирургическому вмешательству прибегают лишь тогда, когда консервативными методами лечения не удалось, или не удается ускорить заживление кости; или когда лечащий врач очень низко оценивает перспективы безоперационного лечения. В случае переломов определенных костей (к примеру, при переломе костей тазобедренного сустава) операции осуществляются в плановом порядке, так как осложнения, которые могут возникнуть при применении безоперационного метода лечения, иногда включают в себя тромбоз глубоких вен (образование тромба в области ног) и тромбоэмболию легочной артерии (образование тромба в легких). Причиной данных осложнений являются застой крови в венах, вызванный длительной иммобилизацией пациента, который, в свою очередь, может привести к формированию кровяных сгустков (тромбов) в венах. Если перелом произошел в области суставов, также очень часто рекомендуют проведение операции для осуществления точной анатомической репозиции и восстановлению гладкой поверхности сустава. Нередко возникает необходимость в протезировании суставов (к примеру, в замене тазобедренного сустава и так далее).
Источник
Можно ли заниматься бегом с титановым штырём
Свекровь в 2005 году ломала лодыжку, ей вставили титановый штырь. Сейчас он ей мешает и завтра едет в больницу вынимать. Я хотела бы узнать насколько это серьезная операция? Больно после? Я хочу её к себе взять пожить после операции, надо быть готовой. Понадобятся ли костыли. В общем если кто-то вынимал расскажите что и как. А то ей врач то расскажет всё, но меня рядом не будет так как дочка заболела, а она со страху половину забудет.
Комментарии
СмоÑÑиÑе Ñакже
- ÐеÑелом. ШÑÑÑÑ. ÐоÑÑÑановление.
ÐÐ¾Ð¶ÐµÑ ÐºÑо-нибÑÐ´Ñ ÑÐ¼Ð¾Ð¶ÐµÑ Ð¾ÑвеÑиÑÑ Ð½Ð° мои вопÑоÑÑ?)
СвекÑÐ¾Ð²Ñ Ð² 2005 Ð³Ð¾Ð´Ñ Ð»Ð¾Ð¼Ð°Ð»Ð° лодÑжкÑ, ей вÑÑавили ÑиÑановÑй ÑÑÑÑÑ. СейÑÐ°Ñ Ð¾Ð½ ей меÑÐ°ÐµÑ Ð¸ завÑÑа ÐµÐ´ÐµÑ Ð² болÑниÑÑ Ð²ÑнимаÑÑ. Я Ñ Ð¾Ñела Ð±Ñ ÑзнаÑÑ Ð½Ð°ÑколÑко ÑÑо ÑеÑÑÐµÐ·Ð½Ð°Ñ Ð¾Ð¿ÐµÑаÑиÑ?… - ÐеÑелом
ÐеÑÑÑ Ð½Ð°Ð·Ð°Ð´ Ð¼ÐµÐ½Ñ ÑкÑÑил алабай, Ñломал вÑоÑÑÑ Ð¿ÑÑÑнÑÑ ÐºÐ¾ÑÑÑ, Ñ Ð¾Ð´Ð¸Ð»Ð° на пеÑевÑзки в иÑоге ÑеÑез меÑÑÑ ÑÑка ÑÑоÑлаÑÑ Ð½Ð¾ не пÑавилÑно, ÑепеÑÑ Ñ Ð² болÑниÑе Ð¶Ð´Ñ Ð¾Ð¿ÐµÑаÑÐ¸Ñ Ð±ÑдÑÑ Ð»Ð¾Ð¼Ð°ÑÑ.. ÐопÑÐ¾Ñ ÐºÐ°Ðº поÑом воÑÑÑановиÑÑ ÑÑÐºÑ ÑейÑах
- ÐеÑелом лапки Ñ ÐаÑÑÑи((
Ðа маÑÑовÑкие пÑаздники Ð¼Ñ ÑеÑили Ð¿Ð¾ÐµÑ Ð°ÑÑ Ðº Ð¼Ð¾ÐµÐ¼Ñ Ð±ÑаÑÑ Ð² гоÑÑи оÑмеÑиÑÑ 8 маÑÑа и днÑÑ Ñ ÐµÐ³Ð¾ женÑ. Ðолго дÑмала бÑаÑÑ Ñ Ñобой ÐаÑÑÑ Ð¸Ð»Ð¸ неÑ. Там Ñ Ð½Ð¸Ñ Ð´Ð²Ð° коÑака, и еÑли ÐаÑÑ Ð¿ÑоÑвлÑех
- ÐеÑелом ноги в 3 года. ÐÐ°Ñ Ð¾Ð¿ÑÑ
ÐÑем ÐºÐ¾Ð¼Ñ Ð¸Ð½ÑеÑеÑно, наÑа иÑÑоÑиÑ! Ðного бÑкв
РеÑила поделиÑÑÑÑ Ð½Ð°Ñей иÑÑоÑией Ð´Ð»Ñ Ð¼Ð°Ð¼Ð¾Ñек Ñ Ñакими же пÑоблемами — деÑиÑками ÑалопаÑми))) пÑоÑÑо вÑе вокÑÑг говоÑили, ÑÑо вÑе бÑÑÑÑо Ð·Ð°Ð´Ð¸Ð²Ð°ÐµÑ Ñ Ð´ÐµÑей, ÑÑо коÑÑоÑки еÑе мÑгкие и… - воÑÑÑановление поÑе кеÑаÑева
Ðока мÑж занимаеÑÑÑ Ñебенком,напиÑÑ Ð¾ поÑлеÑодовом воÑÑÑановлении,о
Ñом как ÑÑо бÑло Ñ Ð¼ÐµÐ½Ñ. ÐпÑÑ ÐºÐ¾Ð½ÐµÑно ÑÑбÑекÑивнÑй и Ñ Ð²ÑÐµÑ Ð¿Ð¾
ÑазномÑ.ÐÑак… 28
ноÑбÑÑ 2012 года, пÑÑем ÑкÑÑÑенного кеÑаÑева ÑеÑÐµÐ½Ð¸Ñ Ð¿Ð¾ÑвилÑÑ Ð½Ð° ÑвеÑ
мой малÑÑ,мой ÐевÑÑка…. - Ðз поÑледнего пÑоÑмоÑÑенного..
ÐоÑÐ¾Ð»Ñ Ð³Ð¾Ð²Ð¾ÑÐ¸Ñ (King’s Speech) 2010
ÐÑлиÑÐ½Ð°Ñ Ð±ÑиÑанÑÐºÐ°Ñ Ð»ÐµÐ½Ñа, мой лÑбимÑй Ðолин ФÑÑÑ, заÑлÑженнÑе ÐÑкаÑÑ. РекомендÑÑ!!
«Ð¡ÑÐ¶ÐµÑ Ð»ÐµÐ½ÑÑ ÑаÑÑÐºÐ°Ð¶ÐµÑ Ð¾ геÑÑоге, коÑоÑÑй гоÑовиÑÑÑ Ð²ÑÑÑпиÑÑ Ð² должноÑÑÑ Ð±ÑиÑанÑкого коÑÐ¾Ð»Ñ ÐеоÑга VI, оÑÑа нÑнеÑней коÑÐ¾Ð»ÐµÐ²Ñ ÐлизавеÑÑ II. ÐоÑле… - ХоÑÑ Ð²ÑÑказаÑÑÑÑ…
ÐевоÑки, доÑогие… Так полÑÑилоÑÑ , ÑÑо в моей жизни Ñамое ÑадоÑÑное ÑобÑÑие Ñовпало Ñ ÑамÑм пеÑалÑнÑм… 12 ÑевÑÐ°Ð»Ñ Ñ Ñодила ÑÑна. Самого желанного и Ñамого пÑекÑаÑного ÑеловеÑка ) ÐÑ Ñ Ð¼Ñжем желали его не ÑказаÑÑ,…
- ÐÑо Ñнова Ñ… ÐмоÑии и ÑакÑÑ
Ðока Ð¡ÐµÐ½Ñ ÑÐ¿Ð¸Ñ Ð¼Ð¾Ð¶Ð½Ð¾ и поплакаÑÑ Ð¸ пожаловаÑÑÑÑ.
Ðак мне жалко Ð¼Ð¾Ñ ÐºÑÐ¾Ñ Ñ. ÐÑ Ñже 2 недели лежим в болÑниÑе до ÑÑого болели Ñ 26 иÑлÑ. Рв наÑале авгÑÑÑа Ñоже лежали в болÑниÑе. СейÑах - Ðовинки 07.12.17.
Ðовинки к ÑÑÑÐµÐ½Ð½ÐµÐ¼Ñ ÐºÐ¾Ñе гоÑовÑ)))
************************************************************************************************************
ШоколаднÑй Ñ Ð¸ÑÑÑг
ÐвÑоÑ: Ремез Ðнна ÐлекÑандÑовна
Ð¥Ñдожник: ХоÑÑн ЮлиÑ
ÐздаÑелÑÑÑво: ÐеÑеÑÑкова ÐÐ, 2017 г.
СеÑиÑ: Такие Ð²Ð¾Ñ Ð¸ÑÑоÑии
ÐÑоÑÐ°Ñ ÐºÐ½Ð¸Ð³Ð° ÐÐ½Ð½Ñ Ð ÐµÐ¼ÐµÐ· Ñ Ð¸ÑÑоÑиÑми из жизни обÑÑнÑÑ ÑколÑников. ÐÑкÑенними…
Источник
Мощная бедренная кость травмируется обычно при тяжелых повреждениях. Вероятны и переломы вследствие остеопороза или вредоносного воздействия злокачественной опухоли, когда костные структуры трескаются даже из-за резкого движения. Сложные повреждения требуют оперативного вмешательства. Для излечения переломов со сдвигом кости часто используют метод остеосинтеза с установкой штифта.
Виды остеосинтеза бедренной кости
Оперативная манипуляция заключается в фиксировании обломков кости в анатомическом расположении с помощью специализированных креплений из металла. Ее относят к вмешательствам с максимально благоприятным прогнозом, к тому же на восстановление уходит немного времени – иногда менее недели.
Остеосинтез классифицируют на два подвида: экстрамедуллярный и интрамедуллярный.
 Первый предполагает внешнее фиксирование костных отломков без внедрения металла внутрь костных структур с использованием титановых пластин, колец. При втором варианте длинный металлический штифт внедряют в мозговой канал кости. Используются также комбинированные способы с совмещением двух подтипов.
Первый предполагает внешнее фиксирование костных отломков без внедрения металла внутрь костных структур с использованием титановых пластин, колец. При втором варианте длинный металлический штифт внедряют в мозговой канал кости. Используются также комбинированные способы с совмещением двух подтипов.
По схеме проведения существуют открытый и закрытый способы вмешательства. В первом случае пострадавшие кости полностью обнажают и фиксируют в необходимом положении с помощью пластин или путем внедрения винтов, стержней, предупреждающих деформацию. Как правило, открытый остеосинтез является внутрикостным. Закрытый способ подразумевает соединение костных фрагментов через малые отверстия для блокировки последующего смещения. При этом используют недлинные штифты.
Показания и противопоказания к проведению операции
Особенно дотошно врачи подходят к вопросу необходимости внутреннего остеосинтеза шейки бедра, так как эта зона считается крайне восприимчивой. Присутствует большой риск повредить находящиеся вблизи кровеносные сосуды и нервные волокна. Тем не менее, травмы этой области редко излечиваются без хирургии.
Оперативное вмешательство необходимо, если:
- шанс естественного сращения перелома при консервативной терапии минимален;
- поврежденная область причисляется к зонам с медленной регенерацией и кровотоком;
- выявлено повреждение верхней части бедренной кости либо ее тела, травмы мыщелков.
Операцию не делают, если пациент находится в тяжелом физическом или психологическом состоянии. Так же ее не проводят при повреждении нижней части шейки бедра, вколоченных переломах, риске инфицирования крови при открытой ране.
Есть ограничения индивидуального характера, например, аллергия. Людям старше 65 лет и тем, кто страдает остеопрозом, вместо остеосинтеза проводят эндопротезирование. Также использование метода недопустимо при детских травмах в связи с активным ростом скелетных структур.
До проведения операции пострадавшего направляют на рентгенографию, магниторезонансную томографию или КТ для точного диагностирования состояния костных элементов. Также больных направляют на лабораторные клинические анализы, после чего применяется скелетное вытяжение сроком от 2–3 до 30 дней.
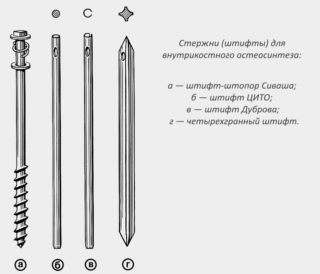
Выбор длины штифта
Чтобы точно установить величину штыря, после оголения вертела и сборки отломков минусуют от общей длины штифта часть, внедренную в кость до дальнего метафиза.
Диаметр проводника перед операцией находят методом замера среднего сечения интрамедуллярного канала на рентгеновских снимках в прямой и боковой проекциях, либо при помощи установки, генерирующей магнитное поле. Его мониторит датчик, расположенный внутри костномозгового канала на уровне дальних отверстий для блокировки, что помогает правильной фиксации сломанной кости.
Этапы и техника остеосинтеза бедра штифтом
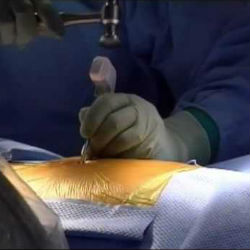
 При невозможности проведения операции непосредственно после повреждения, ее делают в течение первых семи дней после травмирования. Если же самочувствие пациента не позволяет, остеосинтез откладывается до приведения состояния в норму.
При невозможности проведения операции непосредственно после повреждения, ее делают в течение первых семи дней после травмирования. Если же самочувствие пациента не позволяет, остеосинтез откладывается до приведения состояния в норму.
Установка штифта в бедренную кость проходит по следующей схеме:
- Делают надрез кожи длиной примерно 4 см, на четыре пальца выше ближнего конца большего вертела.
- Вставляют направляющий стержень до костномозгового канала на расстояние 15 см.
- Открывают бедренную кость.
- Штифт в бедренную кость осторожно вставляют как можно глубже.
- Вводят скользящий бедренный винт, а также закручивающийся элемент в шейку бедренной кости. После установки антиротационного винта направляющий стержень удаляется.
- Создают сжатие в области надлома, а затем дистальный запор. Инструмент для него выбирают в зависимости от типа перелома.
Существуют специализированные сплавы на основе титана, которые можно не вынимать после сращения кости. Но травматологи советуют удаление металлического штифта из бедра, чтобы не провоцировать нагноение и остеопороз.
Медики считают, что совершать удаление фиксирующих элементов лучше в период между восьмью и десятью месяцами после вмешательства. Этого периода хватает для нормального сращения костных отломков и разрабатывания сочленений.
Пациенты иногда боятся вторичной операции и пропускают сроки, что недопустимо. По прошествии года надкостница начинает покрывать металл, и легким удаление уже не получится. Вторичное вмешательство проще основного – имплантат быстро вынимают через маленький надрез.
Если при переломе были разорваны связки, их восстанавливают с помощью трансплантатов. Для их установки используют различные крепежи: винты, штифты, пуговки. Но это не значит, что ставят штифт на ногу вместо связки – он необходим именно для закрепления искусственной части волокон.
Послеоперационная реабилитация
Продолжительная неподвижность становится причиной атрофии бедренных и тазовых мускулов, нарушения кровотока ноги и вероятных осложнений: застойных явлений, тромбоза, лимфостаза.
 Чтобы этого избежать, реабилитационные мероприятия начинаются через пару дней после вмешательства. В больнице прооперированному назначают средства против боли, воспалений и отеков, витаминно-минеральные комплексы с содержанием кальция и фосфора для ускорения кровотока и снижения густоты крови. После исчезновения болевого синдрома предписывают «волевой» тренинг – сокращение мускулов обездвиженной ноги в принудительном порядке, щадящую лечебную физкультуру для рабочих сочленений.
Чтобы этого избежать, реабилитационные мероприятия начинаются через пару дней после вмешательства. В больнице прооперированному назначают средства против боли, воспалений и отеков, витаминно-минеральные комплексы с содержанием кальция и фосфора для ускорения кровотока и снижения густоты крови. После исчезновения болевого синдрома предписывают «волевой» тренинг – сокращение мускулов обездвиженной ноги в принудительном порядке, щадящую лечебную физкультуру для рабочих сочленений.
Амбулаторный восстановительный этап может длиться до года. Программа определяется индивидуально для каждого больного. Она направлена:
- улучшить кровоток ноги;
- избежать атрофии мускулов и появления контрактур;
- возобновить функции движения.
В комплекс входит физиотерапия, массаж, оздоровительная гимнастика.
Диета восстановительного периода заключается в доминировании продуктов с кальцием, магнием, фосфором, и натуральной еды – орехов, овощей, круп и фруктов.
Применяются фармпрепараты против отеков, воспаления, для ускорения регенерации и обезболивающие при необходимости.
Прогноз для реабилитации травмированного человека при штифте в бедре во многих случаях благоприятный, особенно если пациент молод.
Перелом кости бедра – тяжелое повреждение, нуждающееся в квалифицированной терапии в стационарной травматологии. Остеосинтез позволяет достигнуть сращения кости и быстрой реабилитации пострадавшего.
Источник
Íèêîãäà íå äóìàë, ÷òî ìîãó ñåáå ÷òî-íèáóäü ñëîìàòü. Âåñüìà ñàìîíàäåÿííî, êàê îêàçàëîñü, áûëî òàê äóìàòü.
Îñåíü, âå÷åð. Ãëàäêî âûìûòûé ìîåé áëàãîâåðíîé ïîë. Âûìûòûé è ñêîëüçêèé. Ïàäåíèå, óäàð ðóêîé î ñòàðóþ ÷óãóííóþ áàòàðåþ. Ïîìíþ, ÷òî áîëè íå áûëî, ëèøü ðåçêî ïîòÿæåëåâøàÿ è èçâèâàþùàÿñÿ êàê çìåÿ ëåâàÿ ðóêà. Ýòî óæå ïîòîì ìíå ñêàçàëè, ÷òî òîð÷àëà êîñòü,äâîéíîé îòêðûòûé ïåðåëîì è êðàïèíêè êðîâè íà îäåæäå. Ñêîðàÿ, êàê íè ñòðàííî, ïðèåõàëà áûñòðî, îáåçáàëèâàþùåå, øèíà. Òîëêîì ïðèøåë â ñåáÿ óæå â ïàëàòå, ïîñëå ïðèåìíîãî ïîêîÿ, àíàëèçîâ è ïðîöåäóðû ïî íàêëàäûâàíèþ ëàíãåòû. Ñîñòîÿíèå óæàñíîå, êèñòü ðóêè, òîð÷àùàÿ èç ëàíãåòû, ïîêðàñíåëà è ðàçäóëàñü êàê ó óòîïëåííèêà, ïàëüöû ïî÷òè íå øåâåëÿòñÿ. Ïåðåëîì ëó÷åâîé è ëîêòåâîé êîñòåé ñî ñìåùåíèåì, âïåðåäè îïåðàöèÿ, îíà æå îñòåîñèíòåç. Ñêðåïëåíèå ñëîìàííûõ êîñòåé ïóòåì óñòàíîâêè íà òèòàíîâûõ ïëàñòèí íà âèíòàõ.
Äîëãîæäàííûé äåíü îïåðàöèè. Ìåäñåñòðû çàâîçÿò â ïàëàòó êàòàëêó, ñêàçàâ ìíå ðàçäåòüñÿ äîãîëà, âîãíàâ ìåíÿ â êðàñêó. Íó, íàäî òàê íàäî.
Óæå ë¸æà íà êàòàëêå, ó äâåðåé îïåðàöèîííîé, äåðæàë çäîðîâîé ðóêîé ñëîìàííóþ, æóòêîå ÷óâñòâî, êîãäà òâîÿ ðóêà õîäóíîì õîäèò è ñãèáàåòñÿ òàì, ãäå íå äîëæíà.  îïåðàöèîííîé èãðàåò ñïîêîééíàÿ ìóçûêà è ïðèÿòíî îõëàæäàåò êîíäèöèîíåð. Íàðêîç ëîêàëüíûé, îòêëþ÷àåò òîëüêî ÷àñòü òåëà, ñàì ïðè ýòîì â ñîçíàíèè, íî ëèöåçðåòü ìàíèïóëÿöèè âðà÷åé íå ïðèäåòñÿ, ñëîìàííóþ êîíå÷íîñòü çàêðûâàþò øèðìîé. Óêîë â øåþ, äèêàÿ ñåêóíäíàÿ áîëü, ñëîâíî â âåíó çàãíàëè êèñëîòó, è òóò æå ìîìåíòàëüíîå óìèðîòâîðåíèå. Áîëè â ðóêå íåò, íî ïî÷åìó-òî ÷óâñòâóåøü ìàíèïóëÿöèè âðà÷à ñ íåé. Êîãäà îí âûòÿãèâàåò ðóêó, íà÷èíàåò ñâåðëèòü îòâåðñòèÿ ïîä âèíòû â êîñòè. Çàïàõ ïðè ýòîì äèêî íåïðèÿòíûé, òàêîé æå, êàê ïðè ñâåðëåíèè çóáà, äóìàþ, ìíîãèì îí çíàêîì.
Ïëàñòèíû óñòàíîâëåíû, ðóêà çàøèòà è îáðàáîòàíà, âìåñòî ëàíãåòû-áèíòîâàÿ ïîâÿçêà ñ ïîñòåïåííî ïðîñòóïàþùåé êðîâüþ. Îïåðàöèÿ çàêîí÷åíà, êàòàëêà, ëèôò, ïàëàòà. Âðà÷è ñêàçàëè íå âñòàâàòü, èáî îò íàðêîçà íóæíî îòîéòè, íî, ïîëåæàâ íåìíîãî, ïîøåë ÿ â áóôåò, êîôå äèêî õîòåëîñü. Î÷åíü ñòðàííî ïîäíèìàòü ñâîþ, åùå ïàðó ÷àñîâ íàçàä ñëîìàííóþ ðóêó, î ïåðåëîìå êîòîðîé íàïîìèíàåò ëèøü ïîâÿçêà è ñëàáîñòü ïàëüöåâ.
Ñàìîå èíòåðåñíîå íà÷àëîñü ïîçæå. Íà÷èíàåøü îòõîäèòü îò íàðêîçà, ñîîòâåòñòâåííî, è îáåçáàëèâàþùèé ýôôåêò ïðîõîäèò. Áîëü â ðóêå òàêàÿ, ÷òî ÷óòü ëè íå â ñïèíêó êðîâàòè ïèíàåøü,õîðîøî õîòü, íåäîëãàÿ. Åùå íåäåëÿ â áîëüíèöå, ïåðåâÿçêè, êîíòðîëüíûé ðåíòãåí. Ïîñëå òîãî, êàê âûøåë èç áîëüíèöû, ñðàçó æå óâåðåííî ìîã äåðæàòü òåëåôîí, ÷àøêó, êëþ÷è è ïðî÷èå ìåëî÷è. Ê ñëîâó ñêàçàòü, íà ðàáîòó âûøåë óæå ñïóñòÿ ïîëòîðà ìåñÿöà.
Ïëþñû è ìèíóñû äàííîé îïåðàöèè:
Ïëþñû:
1. Áûñòðàÿ âîçìîæíîñòü âîññòàíîâèòü ôóíêöèè êîíå÷íîñòè, ðàçóìååòñÿ, ïðè óñëîâèè ñëåäîâàíèÿ ðåêîìåíäàöèÿì âðà÷åé.
2.  îòëè÷èè îò ãèïñà, êîíå÷íîñòü ñðàñòàåòñÿ ïðàâèëüíî ñ êóäà áîëüøåé âåðîÿòíîñòüþ.
3. Íå íóæíî íîñèòü ãèïñ èëè ëàíãåòó.
Ìèíóñû:
1.Ïåðâîå âðåìÿ ïîñëå îïåðàöèè äîâîëüíî áîëåçíåííûå îùóùåíèÿ.
2. Ïëàñòèíû, êàê è âèíòû, ïîñòîÿííî ñîçäàþò äèñêîìôîðò, òàê êàê ÷óâñòâóþòñÿ, ðóêà êàê â òèñêàõ, õîòÿ ó âñåõ èíäèâèäóàëüíî.
3. Îñòàþòñÿ äîâîëüíî çàìåòíûå øðàìû, ÷òî äëÿ æåíñêîé ïîëîâèíû âåñüìà çíà÷èìî.
4. Ïñèõîëîãè÷åñêèé äèñêîìôîðò, âñå-òàêè èíîðîäíîå òåëî â îðãàíèçìå.
Êàê âûâîä, ìîãó ñêàçàòü, ÷òî îïåðàöèÿ íóæíàÿ, îñíîâíûì ôàêòîðîì ìîãó âûäåëèòü òî, ÷òî ñïóñòÿ ãîä ïîñëå ñðàùåíèÿ êîñòåé, ïëàñòèíû æåëàòåëüíî óäàëèòü, äàáû èçáåæàòü âîçìîæíûõ îñëîæíåíèé â áóäóùåì, è èçáàâèòüñÿ îò ïñèõîëîãè÷åñêîãî äèñêîìôîðòà.
Ñïàñèáî çà âíèìàíèå!
Ï. Ñ. Ôîòî ðåíãåíà íå ìîå, íî î÷åíü ïîõîæåå, ôîòî øðàìà ìî¸)
Источник