Смещение хрусталика глаза при ушибе
Описание

Этиология и классификация
Повреждения радужки и хрусталика могут быть следствием как тупых травм, так и проникающих ранений глазного яблока. Так, возможно возникновение травматического мидриаза вследствие пареза сфинктера, частичного и полного иридодиализа, следствием последнего является возникновение аниридии (рис. 53).
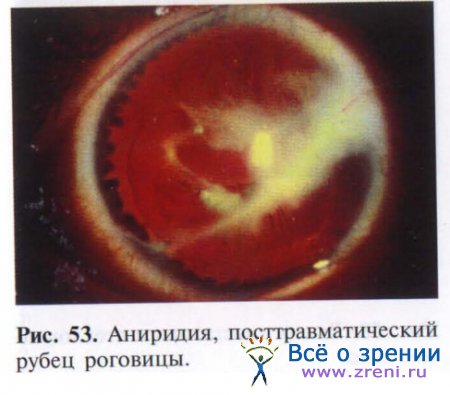
Кроме того, возможны радиальные разрывы радужки и отрыв ее части с образованием секторальных дефектов. При повреждении сосудов радужки возникает гифема, которая может быть частичной и полной.
Любое травмирующее воздействие на хрусталик достаточно интенсивности даже без нарушения целостности капсулы приводит к возникновению помутнений различной степени выраженности. При сохранении капсульного мешка чаще развивается субкапсулярная катаракта с локализацией помутнений в проекции приложения травмирующей силы. При тупой травме глаза возможно образование на передней капсуле хрусталика отпечатка пигментного листка радужки — кольца Фоссиуса.
При разрыве хрусталиковой сумки, что, как правило, имеет место при проникающем ранении, возникает быстрое помутнение всех хрусталиковых волокон с их набуханием. При этом весьма частым осложняющим фактором является выход волокон хрусталика в зоне дефекта в переднюю камеру и при сквозном ранении хрусталика с повреждением передней гиалоидной мембраны — в стекловидное тело.
Следствием механической травмы нередко является патология связочного аппарата хрусталика. Так, после воздействия повреждающего фактора возникает подвывих (сублюксация), при котором происходит разрыв части цинновых связок, но, тем не менее, при помощи оставшихся участков ресничного пояска хрусталик удерживается на своем месте. Более тяжелым состоянием является вывих (люксация) хрусталика в переднюю камеру или в стекловидное тело. Люксация в переднюю камеру вызывает развитие вторичной факотопической глаукомы с очень высокими значениями офтальмотонуса вследствие полной блокады оттока жидкости из глаза.
При проникающих ранениях весьма частым является наличие инородных тел в передней камере, на радужке и в веществе хрусталика.
Клинические признаки и симптомы
При травмах глаза одним из типичных синдромов является синдром раздражения первой ветви тройничного нерва, который проявляется блефароспазмом, слезотечением и светобоязнью, а также может характеризоваться возникновением болевого синдрома различной степени выраженности.
Травматический мидриаз представляет собой парез сфинктера зрачка (рис. 54).
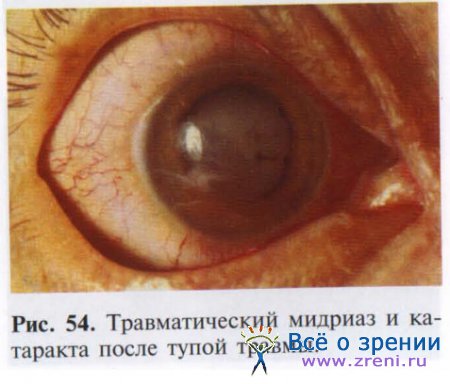
Возникает практически сразу после травмирующего воздействия и характеризуется отсутствием реакции зрачка на свет и увеличением его размера до 7-10 мм. Больные предъявляют жалобы на светобоязнь и снижение остроты зрения вследствие отсутствия эффекта диафрагмы.
Иридодиализ характеризуется частичным или полным отрывом корня радужки, что также нарушает функционирование автоматической диафрагмы глазного яблока (рис. 55).
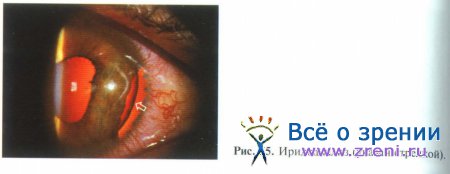
Весьма частым спутником этого патологического состояния является кровотечение из поврежденных сосудов, что является причиной образования частичной или полной гифемы. Полный отрыв корня радужки ведет к формированию аниридии. Больные жалуются в основном на снижение зрения различной степени, светобоязнь.
Радиальные разрывы радужки и секторальные дефекты образуются, как правило, при проникающих ранениях глаза. Причиной их является непосредственно ранящее воздействие инородного тела. Также возможно образование гифемы. Кроме того, частным случаем, приводящим к образованию дефектов ткани радужки, является ее ущемление в ране при проникающем ранении. Это ведет к значительным повреждениям иридальной ткани, ее разволокнению, ишемизации и некрозу вставленных в рану участков.
Кольцо Фоссиуса представляет собой отложения пигмента на передней капсуле хрусталика в проекции зрачка и является следствием компрессии радужки во время тупой травмы (рис. 56).
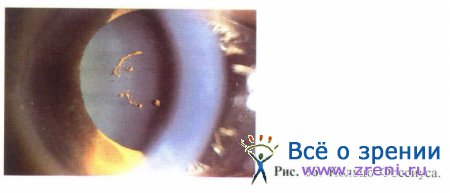
Само по себе данное состояние не является опасным и не служит причиной появления специфических жалоб.
Субкапсулярные помутнения хрусталикового вещества также могут быть следствием тупой травмы глаза. Причиной их возникновения является компрессионная травма хрусталиковых волокон, приводящая к их патологическому изменению. В зависимости от локализации помутнений они могут быть причиной значительного снижения зрения (при центральном расположении) либо не вызывают каких-либо жалоб со стороны больного.
Травматическая катаракта с нарушением целостности хрусталиковой сумки возникает чаще после проникающего ранения, но возможно развитие этого патологического состояния и после тупой травмы. В зависимости от локализации и величины дефекта капсулы хрусталика формирование катаракты вследствие интенсивного оводнения хрусталиковых волокон происходит через 1-7 сут. Осложняющим фактором является выраженное набухание вещества хрусталика, что приводит к увеличению объема волокон и достаточно часто — к выходу некоторого их количества в переднюю камеру, а при наличии дефекта задней капсулы и передней гиалоидной мембраны — в стекловидное тело. Это может приводить к потере эндотелиальных клеток роговицы вследствие механического контакта хрусталикового вещества с последней, развитию факогенного увеита и вторичной глаукомы. Жалобы больных сводятся к прогрессирующему ухудшению зрительных функций.
Подвывих хрусталика возникает вследствие разрыва части волокон цинновой связки хрусталика. Основным в диагностике этого патологического состояния является анализ биомикроскопических признаков: факодонеза, иридодонеза, асимметрии глубины передней камеры, смещения хрусталика (рис. 57).
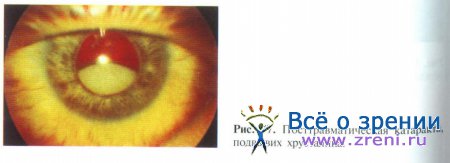
Различают 3 степени сублюксации.
При подвывихе I степени: в условиях максимального мидриаза при биомикроскопии край хрусталика не виден; равномерно увеличена или уменьшена глубина передней камеры; иридодонез и факодонез незначительные.
При подвывихе II степени: край хрусталика не заходит за оптическую ось; передняя камера неравномерная; иридодонез и факодонез выраженные.
При подвывихе III степени: край хрусталика заходит за оптическую ось; разрыв цинновой связки распространяется более чем на 180° окружности; иридодонез и факодонез выраженные.
При сублюксации наблюдается расстройство аккомодации, возможно возникновение хрусталикового астигматизма вследствие неравномерного натяжения хрусталиковой сумки со стороны сохранившихся связок. Уменьшение глубины передней камеры при сублюксации может затруднять отток водянистой влаги и быть причиной развития вторичной факотопической глаукомы.
Вывих хрусталика происходит в случае разрыва всех цинновых связок. При этом хрусталик может быть люксирован как в стекловидное тело (рис. 58), так и в переднюю камеру.
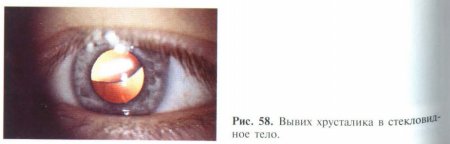
Если вывихивание в витре-альную полость протекает относительно благоприятно и сопровождается лишь ухудшением зрения, то его смещение в переднюю камеру вызывает блокаду оттока водянистой влаги из глаза, что сопровождается резким повышением внутриглазного давления (факотопическая глаукома), а контакт с эндотелием роговицы может стать причиной эпителиально-эндотелиальной дистрофии роговицы.
Инородные тела, локализующиеся в передней камере, на радужке и в хрусталике, требуют быстрого удаления во избежание дополнительного повреждения внутриглазных структур, развития инфекционных осложнений и возможного токсического влияния материала инородного тела (металлоз).
Диагноз и рекомендуемые клинические исследования
Для диагностики повреждений радужки и хрусталика в первую очередь проводят биомикроскопию. В качестве дополнительных методов применяют двух- и трехмерное ультразвуковое сканирование, позволяющее определить наличие и расположение инородных тел в глазу. С этой же целью выполняется рентгенография по Балтину и по Фогту. Одним из наиболее современных методов является ультразвуковая биомикроскопия, позволяющая оценить состояние связочного аппарата и капсулы хрусталика.
Дополнительные данные могут быть получены на основании анамнеза (материал инородного тела, направление и сила удара и т.п.)
Клинические рекомендации
При лечении повреждений радужки и хрусталика применяют медикаментозные и хирургические методы.
Терапевтические мероприятия направлены в первую очередь на купирование воспалительного процесса, а при наличии проникающего ранения — и на профилактику и лечение инфекционных осложнений. При наличии гифемы дополнительно назначают препараты, ускоряющие ее рассасывание.
Учитывая тот факт, что радужка имеет богатую иннервацию является важнейшей рефлексогенной зоной, а также то, что вещество хрусталика обладает аутоантигенными свойствами, больным с повреждениями этих структур даже без нарушения целостности глаза назначают интенсивную противовоспалительную терапию.
В конъюнктивальный мешок закапывают в 1-е сутки каждый час, затем 3—6 р/сут: дексаметазона 0,1% р-р (Максидекс); бетаметазона 0,1% р-р (Бетам-Офталь); дезонид-21-натрия фосфата 0,25% р-р (Пренацид). Параллельно назначают инстилляции 3—6 р/сут НПВС: диклофенак натрия 0,1% р-р (Дикло-Ф, Наклоф).
С целью уменьшения экссудации из сосудов радужки и риска образования синехий закапывают мидриатики непрямого и прямого действия в 2 р/сут: атропина сульфата 1% р-р (Атромед); фенилэфрина 2,5% и 10% р-р (Ирифрин).
В качестве антибактериальной терапии назначают антибиотики в виде инстилляции 3—6 р/сут: гентамицина 0,3% р-р (Гентамицин); тобрамицина 0,3% р-р (Тобрекс); ципрофлоксацина 0,3% р-р (Ципромед); офлоксацина 0,3% р-р («…»).
Кроме того, широкое распространение получили глазные капли, представляющие комбинированные препараты, содержащие антибиотики и ГКС (инсталлируют 3—6 р/сут): неомицин/полимиксин В/дексаметазон р-р (Макситрол); гентамицин/дексаметазон р-р (Декса-гентамицин); гентамицин/бетаметазон р-р (Гаразон).
При наличии выраженного воспаления и при присоединении инфекционного процесса назначают периокулярные инъекции ГКС и антибиотиков 1—2 р/сут: дексаметазона 4 мг/мл по 0,5 мл; гентамицина 40 мг/мл по 0,5 мл. В этом случае системно назначают мощные НПВС: целексоксиб (Целебрекс, таблетки 200 мг) по 1 таблетке 2 р/сут.
С целью ускорения рассасывания гифемы применяют ежедневно периокулярные инъекции по 1 мл гистохрома 0,02% р-р (Гистохром) и назначают аутогемотерапию по обычной схеме.
Хирургическая коррекция может быть проведена только после купирования воспалительных и инфекционных осложнений. Исключение составляет первичная хирургическая обработка, направленная на удаление доступных визуальному контролю инородных тел и восстановление целостности глаза. Кроме того, в ряде случаев удаляют травматическую катаракту на фоне факогенного увеита с целью устранения причины воспаления.
При выполнении реконструктивных вмешательств при повреждении радужки и хрусталика, как правило, в первую очередь производят манипуляцию с хрусталиковыми структурами с целью удаления травматической катаракты, имплантации интраокулярной линзы, ее фиксации в глазу. Следующим этапом выполняют пластику радужки, устраняют травматический мидриаз, а в случае аниридии — подшивают искусственную радужную оболочку.
Хирургическое лечение травматических катаракт в последнее время все чаще проводят с использованием технологий малых разрезов и факоэмульсификационной техники. При полной или частичной сохранности связочного аппарата весьма полезной для уменьшения силы воздействия на связочный аппарат и стабилизации самого капсульного мешка является имплантация капсульного кольца сразу после выполнения капсулорексиса или вскрытия передней капсулы при невозможности его выполнения. Удаление хрусталика весьма часто производят в режиме ирригации-аспирации без применения ультразвука ввиду низкой плотности травматических катаракт. Важным моментом является использование вискоэластиков, защищающих эндотелий во время вмешательства. В то же время имеющиеся повреждения капсульного мешка обуславливают использование минимальной интенсивности аспирационных потоков. При выпадении стекловидного тела через дефект в задней капсуле выполняют переднюю витрэктомию.
При вывихе хрусталика в стекловидное тело наиболее оптимальными являются проведение передней витрэктомии и перемещение хрусталика в переднюю камеру, где, как и при первичной люксации вперед, может быть произведена факоэмульсификация. При этом во избежание его повторного погружения в витреальную полость, может быть достигнут интраоперационный миоз путем введения раствора ацетилхолина (готовится ex temporae) в переднюю камеру или при повреждении радужки хрусталик может поддерживаться широким шпателем.
При сохранении капсульного мешка в него производят имплантацию интраокулярной линзы. При подвывихе II и особенно III степени линзу подшивают к прикорневой трети радужки узловым швом 10-0. При отсутствии капсульного мешка возможно несколько вариантов фиксации искусственного хрусталика в глазу. Наиболее простым способом при сохранной радужке является фиксация хрусталика к ее прикорневой трети 2 узловыми швам на 3 и 9 ч условного циферблата. Другим способом является транссклеральная фиксация линзы в цилиарную борозду, которая является единственно возможной при выраженном повреждении радужки, а также ее отсутствии.
В некоторых случаях до сих пор имплантируют ирис-клипс линзы и переднекамерные модели искусственных хрусталиков, при использовании которых риск возникновения таких осложнений, как дислокация линзы, эпителиально-эндотелиальная дистрофия и вторичная глаукома, существенно повышается.
Вмешательства на радужке имеют целью восстановление целостности и функций этой структуры. При возникновении иридодиализа с помощью специальных игл с нитью 8-0 осуществляют фиксацию корня радужки к склере. Дефекты радужной оболочки по возможности сшивают узловыми швами без избыточного натяжения (во избежание развития хронического ирита) с целью формирования центрально расположенного зрачка и’устранения поликории. Травматический мидриаз может быть устранен путем наложения у зрачкового края кисетного шва. При аниридии возможна имплантация искусственной радужки, которая фиксируется к склере несколькими швами. В то же время при невозможности проведения по той или иной причине столь масштабной операции, выходом из положения может служить подбор контактной линзы, окрашенной по периферии, с прозрачным центром, заменяющей природную диафрагму.
Удаление инородных тел, находящихся в передней камере, на радужке и в области хрусталика, является первостепенной задачей и может быть осуществлено с помощью пинцетной техники, магнитом, шприцем с канюлей Simkoe или аспирационно-ирригационного наконечника факоэмульсификатора.
—
Статья из книги: Неотложная офтальмология | Е.А. Егоров, А.В. Свирин, Е.Г. Рыбакова и др.
Источник
Обследование при травме хрусталика глаза. ПринципыПовреждения хрусталика наблюдаются в 7—50% случаев при тяжелых травмах глаза. Пациенты с травматическими повреждениями хрусталика могут обращаться к офтальмологу как сразу после травмы, так и через продолжительное время после нее. Жалобы включают снижение или колебания остроты зрения, монокулярную диплопию, затуманивание зрения или боль. Анамнез очень важен при травматических повреждениях хрусталика. Врач должен установить время и механизм травмы, а также время появления и особенности симптомов. В частности, механизм травмы позволяет уточнить направление диагностического поиска, вероятность проникающего повреждения глазного яблока и наличие внутриглазного инородного тела. Нередки случаи, когда пациенты с травматической катарактой обращаются к офтальмологу через продолжительное время после травмы или вообще отрицают наличие травмы в анамнезе. Офтальмологический анамнез, включающий перенесенные хирургические вмешательства, также является важной частью обследования. Тщательный осмотр глаза является обязательным при любой травме глаза. Повреждения хрусталика часто сочетаются с другими значительными повреждениями глаза. Скрининговое обследование на щелевой лампе выполняется в первую очередь, до инсталляций каких бы то ни было капель или измерения внутриглазного давления, для исключения проникающего ранения глазного яблока. После того, как оно закончено, приступают к детальному обследованию. Осмотр хрусталика является одной из обязательных ступеней обследования травмированного глаза. В первую очередь определяют расположение хрусталика. В норме хрусталик удерживается на своем месте цинновыми связками. Частичный отрыв цинновых связок приводит к подвывиху хрусталика. Подвывих хрусталика означает, что он находится на своем месте, удерживается оставшимися цинновыми связками, но нецентрирован относительно зрачка.
Эластичность сохранившихся цинновых связок позволяет хрусталику смещаться в противоположном направлении от того места, где связки повреждены. В такой ситуации при расширенном зрачке хорошо визуализируется изогнутый край экватора хрусталика. Полный отрыв цинновых связок приводит к дислокации (вывиху) хрусталика. Вывихнутый хрусталик наиболее часто располагается в витреальной полости, но иногда может выпадать в переднюю камеру глаза. Подвывих хрусталика может протекать бессимптомно, если он минимально децентрирован относительно оптической оси. Полный вывих хрусталика приводит к немедленному снижению зрения, поскольку глаз становится функционально афакичным. Контузионные травмы глаза также могут вызывать диффузное повреждение цинновых связок, которое приводит к нестабильности хрусталика и факодонезу. Факодонез может варьировать от минимального дрожания хрусталика до очевидных, значительных движений иридо-хрусталиковой диафрагмы. Для диагностики факодонеза пациента просят посмотреть в сторону от световой щели, а затем быстро вернуть взор к свету. Легкое смещение щелевой лампы вперед может иногда дать те же результаты. Любые движения хрусталика, свидетельствующие о слабости цинновых связок, должны быть отмечены в медицинских документах при первичном осмотре. Другие симптомы, указывающие на слабость цинновых связок, могут часто сочетаться со всеми тремя из этих состояний и включают иридодонез, асимметрию глубины передней камеры (на стороне поражения камера, как правило, глубже), децентрацию зрачка или наличие стекловидного тела по краю зрачка или в передней камере. Если имеется роговичное или поверхностное склеральное ранение, врач должен тщательно обследовать радужку на предмет обнаружения дефектов, а также переднюю капсулу хрусталика для исключения внутриглазного инородного тела. При наличии раны в переднем сегменте глаза и повреждении капсулы хрусталика у пациента следует подозревать проникающее ранение с внедрением внутриглазного инородного тела до того времени, пока не будет доказано противоположное. Если при эхоскопии инородное тело не обнаружено, но клинические признаки свидетельствуют о его наличии, показано выполнение компьютерной томографии (КТ). Кроме того, КТ позволит установить природу инородного тела (металлическое или неметаллическое). Не следует назначать МРТ при подозрении на инородное тело, так как если оно металлическое, исследование может спровоцировать его миграцию. Травма хрусталика может вызвать выраженное в различной степени помутнение хрусталика, что будет рассмотрено далее. Хрусталик следует осматривать в прямом и отраженном свете для обнаружения и локализации помутнений. Травматические катаракты наиболее часто возникают в передней и задней субкапсулярных областях. Хотя при первичном осмотре катаракта может отсутствовать, она может быстро развиться в течение нескольких часов или дней после травмы в зависимости от протяженности повреждения и сохранности капсулы хрусталика. При наличии обстоятельств, затрудняющих обследование хрусталика, таких как гифема, болезни роговицы или ранение переднего отрезка глаза, приходится применять другие способы диагностики. Возможно использование ультразвукового сканирования в В-режиме, ультразвуковой биомикроскопии, КТ и МРТ. КТ и МРТ могут дать важные сведения о хрусталике и орбите, однако редко назначаются только для определения положения хрусталика. Ультразвуковое исследование более эффективно и может быть быстро выполнено при первичном осмотре. В тех случаях, когда структуры переднего отрезка просматриваются хорошо и хрусталик не обнаруживается на своем месте, следует предположить полный вывих хрусталика в витреальную полость или в рану при разрыве склеры. — Также рекомендуем «Подвывих и вывих хрусталика. Диагностика, лечение» Оглавление темы «Травмы глаз»:
|
Источник
