Судороги после ушиб головы
Травмировать головной мозг может любой сильный удар в область головы, включая те случаи, когда череп сохраняет целостность. Несмотря на то, что мозг заключен в мягкие оболочки и «плавает» в цереброспинальной жидкости, от ударов по инерции о внутреннюю поверхность черепа он защищен не на все 100%. При переломе же черепа мозг может быть поврежден осколками костей.
Любой врач-терапевт при первом знакомстве и составлении истории болезни обязательно поинтересуется, имеются ли в анамнезе его нового пациента черепно-мозговые травмы. Повреждения головного мозга способны годами оказывать влияние на эмоционально-психическое состояние человека, работу его внутренних органов и жизненно важных систем.
Виды травм головного мозга и их признаки
По данным НИИ им. Н.В. Склифосовского, в России основными причинами травм головного мозга являются падение с высоты роста (как правило, в нетрезвом состоянии) и повреждения, полученные в ходе действий криминального характера. Суммарно на долю лишь этих двух факторов приходится около 65% случаев. Еще около 20% составляют дорожно-транспортные происшествия и падения с высоты. Эта статистика отличается от мировой, в которой на долю ДТП приходится половина травм головного мозга. В целом в мире ежегодно получают травмы головного мозга 200 человек из 10 000, и эти цифры имеют тенденцию к росту.
Сотрясение головного мозга . Возникает после небольшого травмирующего воздействия на голову и представляет собой обратимые функциональные изменения головного мозга. Встречается почти у 70% пострадавших с черепно-мозговыми травмами. Для сотрясения мозга характерна (но не обязательна) кратковременная потеря сознания — от 1 до 15 минут. Вернувшись в сознание, больной часто не помнит обстоятельств произошедшего. Его при этом могут беспокоить головная боль, тошнота, реже рвота, головокружение, слабость, болезненность при движении глазных яблок. Эти симптомы самопроизвольно затухают через 5–8 дней. Хотя сотрясение считается легкой травмой головного мозга, около половины пострадавших имеют различные остаточные явления, способные снизить трудоспособность. При сотрясении головного мозга обязателен осмотр у нейрохирурга или невролога, которые определят необходимость КТ или МРТ головного мозга, электроэнцефалографии. Как правило, при сотрясении головного мозга не требуется госпитализация, достаточно амбулаторного лечения под наблюдением невролога.
Сдавление головного мозга . Происходит из-за гематом в полости черепа и уменьшения внутричерепного пространства. Опасно тем, что из-за неизбежного ущемления ствола головного мозга нарушаются жизненно важные функции дыхания и кровообращения. Гематомы, вызывающие сдавление, необходимо срочно удалять.
Ушиб головного мозга . Повреждение вещества мозга вследствие удара по голове, чаще с кровоизлиянием. Может быть легкой, средней и тяжелой степени тяжести. При легких ушибах неврологические симптомы держатся 2–3 недели и проходят самостоятельно. Средняя тяжесть характеризуется нарушениями психической деятельности и преходящими расстройствами жизненно важных функций. При тяжелых ушибах больной может находиться без сознания несколько недель. Ушибы головного мозга, их степень и состояние в ходе лечения диагностируются с помощью компьютерной томографии. Лечение медикаментозное: назначаются нейропротекторы, антиоксиданты, сосудистые и седативные препараты, витамины группы В, антибиотики. Показан постельный режим.
Аксональные повреждения . Аксоны — это длинные цилиндрические отростки нервных клеток, которые могут быть повреждены при ударе по голове. Аксональные повреждения — это множественные разрывы аксонов, сопровождающиеся микроскопическими кровоизлияниями в мозг. Этот вид травмы мозга ведет к прекращению корковой деятельности и впадению больного в кому, которая может длиться годами, пока мозг снова не заработает сам. Лечение состоит в поддержании жизненных функций и предотвращении инфекционных заболеваний.
Внутричерепное кровоизлияние . Удар по голове может стать причиной разрушения стенки одного из кровеносных сосудов, что ведет к локальному кровоизлиянию в полость черепа. Внутричерепное давление мгновенно повышается, от чего страдают ткани мозга. Симптомы внутричерепного кровоизлияния — резкая головная боль, угнетенность сознания, судорожные припадки, рвота. Единой тактики лечения подобных случаев нет, в зависимости от индивидуальной картины совмещаются медикаментозные и хирургические методы, направленные на удаление и рассасывание гематомы.
Последствия травм головы
Разнообразные последствия травмы головного мозга могут проявляться в ходе ее лечения, в реабилитационный (до полугода) и отдаленный период (как правило, до двух лет, но возможно и дольше). Прежде всего это психические и вегетативные дисфункции, которые способны осложнить больному всю дальнейшую жизнь: изменения чувствительности, речи, зрения, слуха, подвижности, расстройства памяти и сна, спутанность сознания. Возможно развитие посттравматических форм эпилепсии, болезни Паркинсона, атрофии мозга. Чем тяжелее травма, тем больше негативных последствий она за собой несет. Многое зависит не только от правильного лечения, но и от реабилитационного периода, когда больной постепенно возвращается к обычной жизни и есть возможность вовремя отследить начало посттравматических заболеваний, чтобы начать их лечение.
Истории известны случаи, когда травмы головного мозга приводили к появлению у пострадавшего новых талантов — например, повышению способностей к изучению иностранных языков или точных наук, к изобразительному искусству или музыке. Это называется приобретенным синдромом саванта (приобретенным савантизмом). Часто эти способности основаны на старых воспоминаниях — например, пациент мог какое-то время учить китайский язык в школе, полностью его забыть, но вновь заговорить на нем после травмы и продолжить обучение с лучшими успехами.
Первая помощь при травмах головы
Попасть в ситуацию, когда рядом окажется человек с травмой головы, может каждый. Зная правила оказания первой доврачебной помощи, можно облегчить его состояние и даже спасти жизнь.
- Признаком серьезной черепно-мозговой травмы является истечение крови или светлой жидкости (ликвора) из носа или уха, появление синяков вокруг глаз. Симптомы могут появиться не сразу, а спустя несколько часов после травмы, поэтому при сильном ударе по голове необходимо вызывать скорую сразу.
- Если пострадавший потерял сознание, следует проверить дыхание и пульс. При их отсутствии потребуется сделать искусственное дыхание и массаж сердца. При наличии пульса и дыхания человека до приезда скорой укладывают на бок, чтобы возможная рвота или запавший язык не дали ему задохнуться. Сажать или поднимать на ноги его нельзя.
- При закрытой травме к месту удара надо приложить лед или холодное мокрое полотенце, чтобы приостановить отек тканей и уменьшить боль. При наличии кровоточащей раны следует смазать кожу вокруг нее йодом или зеленкой, закрыть рану марлевой салфеткой и аккуратно перевязать голову.
- Категорически запрещается трогать или удалять торчащие из раны обломки костей, металла или другие инородные тела, чтобы не усилить кровотечение, не повредить ткани еще больше, не занести инфекцию. В этом случае вокруг раны сначала укладывают марлевый валик, а потом делают перевязку.
- Транспортировать пострадавшего в больницу можно только в лежачем положении.
В больнице проводится осмотр, определяется степень тяжести состояния пациента, назначаются диагностические процедуры. При открытых ранах с обломками костей или другими инородными телами пациенту требуется срочная операция.
Восстановительная терапия
Реабилитационный период необходим для того, чтобы максимально вернуть пациенту утраченные из-за травмы функции и подготовить его к дальнейшей жизни. Международными стандартами предлагаются следующие меры по реабилитации после травмы головного мозга:
- Нейропсихологическая коррекция — для восстановления памяти внимания и контроля над эмоциями.
- Медикаментозная терапия — для восстановления кровообращения головного мозга.
- Логопедические занятия.
- Разные виды психотерапии — для снятия депрессивных состояний.
- Акватерапия, стабилометрия, PNF-терапия — для компенсации двигательных нарушений.
- Физиотерапия (магнитотерапия, транскраниальная терапия) — для стимуляции мозговой деятельности.
- Диетическое питание — для снабжения клеток мозга всеми необходимыми аминокислотами.
- Обеспечение физического комфорта и внимательный сестринский уход.
- Семейное консультирование — для создания обстановки взаимопонимания в семье.
Оптимальный срок начала реабилитационного лечения — 3–4 недели с момента получения травмы головы. Наибольших успехов в восстановлении можно достичь в последующие 1,5—2 года после выписки из стационара, дальше прогресс будет замедляться.
Источник
Судорожный синдром при черепно-мозговой травме. Выделяют стволовые тонические (см. Горметония при ЧМТ) и эпилептические судороги.
Эпилептический судорожный синдром.
Появление эпилептических судорожных припадков в остром периоде ЧМТ — зримая и эмоционально насыщенная картина, что обычно требует пересмотра врачебной тактики в плане ускорения диагностики и активизации способов лечения. Судорожный синдром, с одной стороны, дестабилизирует состояние пострадавших, а с другой стороны, несет ценную диагностическую информацию, но может отражать и патологические процессы, причинно не связанные с острой ЧМТ, выполняя таким образом маскирующую роль.
Встречаемость эпилептического судорожного синдрома при внутричерепных гематомах более чем в 10 раз выше, чем при ушибах мозга (при сотрясении мозга припадки, причинно обусловленные травмой головы, не встречаются). Следовательно, появление судорожного синдрома, причинно обусловленного острой ЧМТ, настораживает относительно формирования очага сдавления головного мозга.
Клиническая оценка эпилептических судорожных проявлений включает:
- сроки возникновения припадков;
- характер их двигательной формулы;
- распределение судорог по мышечным группам;
- количество;
- частоту припадков.
Время появления ранних эпилептических судорожных приступов с момента травмы является параметром, в ряде случаев предрешающим особенности развития и степень значимости СС. По характеру моторнотонического проявления преобладающей формулой припадков является тонико-клоническая с различной выраженностью этих фаз. По критерию топографического распределения и последовательности вовлечения мышечных групп в припадок выделяют парциальные, первично и вторично генерализованные судороги. При последних нередко сохраняется локальный акцент судорожного синдрома.
Количество припадков определяется сочетанием характера, тяжести и множественности поражения мозга, степени влияния фоновых факторов и не может быть выражено каким-либо однозначным соотношением. Такое же заключение можно сделать и в отношении частоты судорожных приступов. Их ритмичность, характерная для течения эпилепсии, обычно нарушается, отражая динамичность развития травматического процесса с возможным прекращением припадков при утяжелении состояния пострадавшего. Частота припадков не коррелирует со степенью их развернутости.
Эпилептический судорожный синдром при острой ЧМТ обычно имеет явную кортикальную окраску. В большинстве случаев это — парциальные припадки. Наиболее частый их вариант — фациальный или фацио-брахиальный, включающий тонико-клонические сокращения мимической мускулатуры половины лица с распространением (марш) на мышцы одноименной руки, чаще с преобладанием судорог в сгибателях. Такой тип припадков встречается при наличии очага поражения в базальных отделах задне-лобно-височной области со стороны, противоположной месту развертывания приступа. Однако фацио-брахиальные приступы отмечены и при отсутствии повреждения мозга — при церебральной гипоксии, что снижает локально-диагностическую ценность этого варианта парциальных судорог. Большей топической очерченностью обладают адверсивные припадки, начинающиеся с сочетанного отклонения глаз или головы и глаз в сторону; при этом очаг поражения (обычно оболочечные гематомы и гигромы) располагается преимущественно в конвекситальных отделах лобно-теменной области с противоположной стороны. Появление или присоединение фарингооральных припадков (причмокивание, сосательные движения) в большинстве случаев указывает на более базальное местоположение основной массы гематомы или на наличие ушиба полюса височной доли мозга.
Все это свидетельствует о том, что даже одномоментная оценка СС во многих случаях позволяет сделать ориентировочное суждение о латерализации и о долевом расположении внутричерепного поражения. Однако иногда определение сторонности очага клиническими способами бывает крайне затруднено. Это наблюдается в случаях несовпадения стороны повреждения при сопоставлении характера судорожных проявлений, других неврологических знаков и данных дополнительных методов обследования. Хотя развитие судорожного синдрома имеет большое локальнотопографическое значение, при наличии двухсторонних объемных очагов могут быть и односторонние, и генерализованные припадки без четкого фокального оттенка. Более чем в половине наблюдений парциальные припадки имеют тенденцию ко вторичной генерализации с утратой сознания.
Первично генерализованные судорожные припадки отмечены при ограниченных очагах повреждения (ушиб, сдавление) медиально-базальных отделов лобных долей и в случаях инструментально подтвержденного бокового вклинения поясной извилины под большой серповидный отросток.
Двигательная формула, сроки появления, частота припадков могут указывать на топографию очага, но не на его морфологию. Однако компрессия мозга — основа для развития процесса его дислокации. Припадок, сопровождаемый содроганием тела (головы), выраженными ликвородинамическими нарушениями, выступает как фактор, ускоряющий дислокацию, срывающий компенсаторные механизмы. Все это влечет за собой изменение клинической картины в сторону утяжеления состояния и появления дислокационных симптомов после однократных или повторных судорожных приступов.
Поэтому решающим клинически регистрируемым отличием эпилептического судорожного синдрома при внутричерепных гематомах и других объемных очагах является не характер припадков, не их повторяемость, а влияние на изменение клинической картины в целом с тенденцией к переходу в стадию декомпенсации.
Источник
Такое явление, как эпилепсия после травмы головы, распознается без проблем, по симптомам, и судорогам вследствие ЧМТ, специальное лечение необходимо.

Развитие болезненных припадков после травмы характерно для людей, кто имеет изначально предрасположенность к эпилепсии. Врачам попадаются случаи, когда такие пациенты ранее сталкивались с эпилепсией того или иного варианта, и после травмы головы, приступы возобновились или усилились. Однако, тяжелая травма мозга или «точечное» повреждение нейронов приводят к появлению эпилепсии даже у изначально здоровых людей.
Припадки, возникающие на фоне заболевания, различны по силе. Они могут быть практически незаметными и не мешать, а бывают и сильными, опасными для жизни.
Причины
Травматическая эпилепсия встречается не у всех при ЧМТ, после получения травмы головы нужно пройти неврологическое обследование, чтобы определить, есть ли риск развития заболевания.
Ожидать появления приступов стоит у людей с такими особенностями:
- обширные очаги гибели нейронов;
- ишемия отдельных участков мозга;
- гематомы – субдуральные, внутримозговые;
- вдавленные переломы костей черепа;
- коматозное состояние;
- огнестрельное ранение.
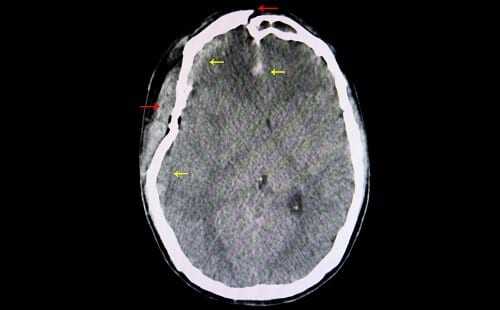
Припадки судорог не стоит ожидать сразу после травмы. Как правило, они приходят уже после выхода из острого состояния, когда вместо погибших здоровых тканей формируются рубцы.
Так что посттравматическая эпилепсия может носить симптоматический характер.
Кроме непосредственного возникновения эпилепсии на фоне черепно-мозговой травмы, риск развития заболевания и тяжелого лечение после получения удара по голове, представляют такие факторы:
- болезни эндокринной системы;
- алкоголизм;
- прием определенных препаратов;
- генетическая предрасположенность;
- заболевания нервной ткани;
- аномалии строения церебральных сосудов.
Человек без отклонений от нормы, ведущий здоровый образ жизни, имеет невысокий шанс развития эпилептического синдрома. Конечно, все зависит от тяжести травмы, но восстановление работы мозга у таких пациентов протекает заметно быстрее.
Симптомы
Характерным признаком болезни являются приступы, случающиеся с разной периодичностью. Причем их можно связать с травмой головы, даже легкой степени.

Если повреждение сопровождалось потерей сознания, гематомой, то судороги после такого скорее всего вызваны именно травмой. Внимания требуют дети: у них кости черепа мягкие и после удара, например – об угол кровати, внешне заметить повреждение сложно.
Судороги могут быть незначительные по проявлению, не мешающие жить и восстанавливаться. Однако бывают и полноценные судорожные припадки, опасные для здоровья и жизни.
В отношении прогноза, вес имеет тяжесть и длительность припадков. Если после удара головой эпилепсия не проходит по окончании восстановительного периода, то ее лечение потребует времени.
Часто за некоторое время до приступа (от 20 секунд, до 1-3 часов), возникают симптомы-предвестники болезненного состояния. Они называются аурой.
Распространенные проявления ауры:
- тошнота;
- сильное беспокойство без видимой причины;
- нарушение аппетита;
- боль в желудке;
- бессонница;
- головная боль;
- сильная раздражительность;
- депрессия.

У каждого человека вырабатывается свой список триггеров, провоцирующих развитие припадка. Как правило, это – прием алкоголя, громкие звуки, вспышки света, сильный стресс, физическая перегрузка.
Сами приступы могут различаться по силе и проявлениям. Далеко не всегда встречаются судорожные проявления.
Вероятные симптомы эпиприступа после ЧМТ:
- потеря сознания;
- временная потеря ориентации в пространстве;
- кратковременная амнезия;
- подергивание мышц;
- закидывание головы;
- непроизвольные громкие звуки;
- пена изо рта;
- непроизвольная дефекация и мочеиспускание;
- непроизвольные подергивания конечностей;
- временное замирание – абсансный вариант эпилепсии.
Эпилептические припадки способны возникать спустя месяцы после травмы, так что за людьми с ЧМТ необходимо наблюдать.

Любое отклонение от привычного поведения, ощущения своего тела, должно обеспокоить человека.
Последствия
Даже если эпилепсия выражается в редких, не мешающих жизни приступах без судорог, ее необходимо лечить. Потому что, не проявляясь физически, она наносит ущерб работе мозга, провоцируя деградационные изменения личности.
Распространенные последствия травматической эпилепсии:
- резкая частая смена настроения;
- постепенно ухудшающаяся память;
- изменения личности;
- утрата логического мышления;
- появление маний;
- деменция.
Человек перестает мыслить здраво, страдает его ориентация в пространстве, времени. Часто развивается агрессивность или депрессия.
Большинства последствий можно избежать, если вовремя начать лечение. А в будущем – избегать провоцирующих припадки факторов.
Диагностика
Людям, получившим ЧМТ, необходимо пройти обследование не только перед курсом терапии, но и после окончания лечения. И затем еще минимум год периодически посещать невролога для контроля состояния.
- Выяснение клинической картины. При опросе выясняется сила, частота припадков, их типичные признаки, провоцирующие причины.
- ЭЭГ-электроэнцефалография помогает установить факт эпилепсии даже между припадками.
- МРТ – метод нейровизуализации, показывает деградационные изменения коры головного мозга, опухоли, кисты, скопления жидкости, влияющие на состояние пациента.
После получения результатов исследования можно назначать терапию.
Лечение
Лечение посттравматической эпилепсии отличается от терапии других ее вариантов: приходится корректировать полученные повреждения головного мозга. Терапия проводится консервативными методами, направляется на устранение припадков, способных повлиять на работу мозга. При соблюдении всех рекомендаций врача, можно рассчитывать на полное излечение.
Препараты назначаются строго каждому пациенту, в допустимых для каждого случая дозировках. Курс лечения может длиться от месяцев до 5 и более лет.
Лекарства применяются противосудорожные:
- ламотриджин;
- леветирацетам;
- клоназепам;
- депакин;
- дефенин;
- карбамазепин.
Дополнительно назначаются медикаменты, способствующие улучшению кровоснабжения, коррекции имеющихся повреждений.
Кроме регулярного приема лекарств, пациенту необходимо поменять образ жизни отказавшись от вредных факторов. Разумные, одобренные врачом физические нагрузки, специальная диета также идут на пользу, ускоряя выздоровление.
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Источник