Ушиб латерального мыщелка бедренной кости
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
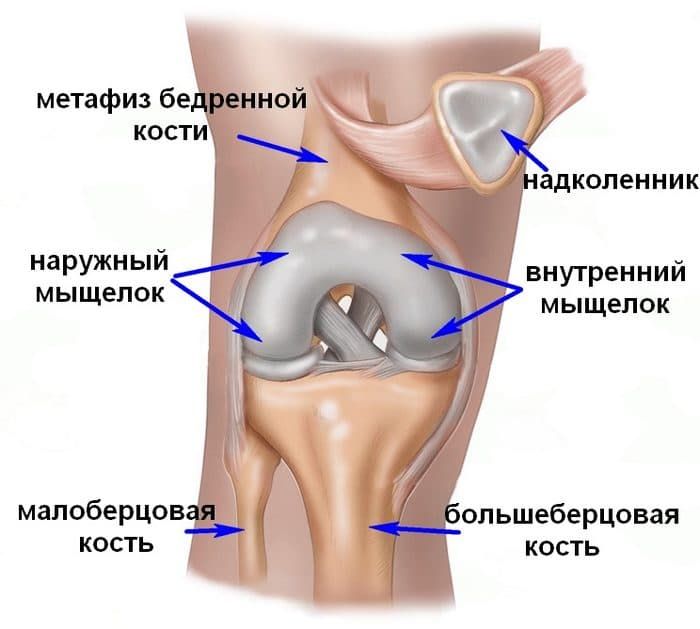 Мыщелок — парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Мыщелок — парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе — перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении — перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении — болевой. Локализация болезненности — коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором — ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
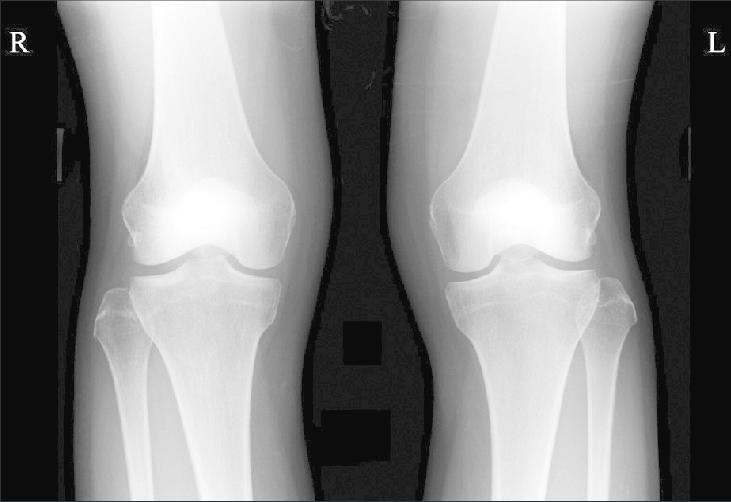
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях — прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения — проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости — к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости — повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция — то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем — активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Источник

Нижний отдел бедренной кости, переходящий в конструкцию коленного сустава, состоит из наружного мыщелка, называемого латеральным, и внутреннего – медиального. Оба мыщелка — это верхняя часть коленного сустава. Большеберцовая кость образует нижнюю часть коленного сустава. Надколенник формирует его переднюю часть.
По своему строению мыщелки бедренной кости имеют полукруглую форму с губчатой внутренней структурой. Снаружи эта составная часть сустава покрыта гладкой хрящевой тканью для лучшего скольжения и облегчения многократного разгибания и сгибания.
Остеонекроз латерального мыщелка бедренной кости классифицируется ортопедами как тяжёлое поражение коленного сустава, имеющее дегенеративную природу. Частота его приближается к двум десяткам процентов всех случаев дисфункции коленного сустава.
Что собой представляет болезнь

Остеонекроз – это отмирание остеоцитов (костных клеток) и тканей костного мозга в результате нарушенного кровоснабжения кости.
Остеонекроз снижает возможности сустава выполнять свои функции и вызывает боль. В запущенных случаях подвижность сустава утрачивается необратимо, и тогда требуется протезирование.
Чаще всего разрушительному действию остеонекротических изменений подвергаются бедренные кости в области головки. Затем, по убыванию, идут остеонекроз тазобедренных суставов, коленных суставов, плечевых суставов, остеонекроз блока таранной кости и более мелких суставов запястий и стоп. В некотором количестве случаев отмечен челюстной остеонекроз.
При травматической природе возникновения болезни наибольшему разрушению подвергаются конкретные травмированные суставы. При нетравматическом патогенезе дистрофические изменения поражают суставы симметрично в местах максимальной нагрузки. Дифференциация случаев остеонекроза по полу выражается в том, что остеонекроз головки бедренной костинаиболее характерен для мужчин, а остеонекроз коленного сустава — для женщин.
Возрастные категории пациентов, подверженных болезни – от 20 лет и выше.
Болезнь прогрессирует в течение нескольких этапов:
- Патология отсутствует;
- Появляются нарушения в виде склеротических процессов и кист;
- Разрушение сустава принимает форму «полумесяца»;
- Развиваются деформации коленного сустава.
Причины возникновения
Причины, приводящие к развитию дегенеративных процессов в суставах, делятся на травматические и нетравматические.
Травмирование чаще всего происходит в результате переломов, переломов со смещением, вывихов и сдавливания сосудов.
Нетравматические факторы развития некроза суставов связаны в большинстве своём с чрезмерным поступлением в кровоток химических веществ в составе лекарств, а также тем или иным токсическим воздействием на организм.

Факторы риска:
- Употребление алкоголя в повышенных дозах;
- Курение;
- Употребление наркотических препаратов, особенно таких, как дезоморфин, стремительно увеличивающего риск остеонекроза челюсти;
- Лечение кортикостероидами на протяжении продолжительного времени. Накапливаясь в организме, эти вещества оказывают угнетающее действие на жизнеспособность остеобластов;
- Химиотерапия;
- Приём глюкокортикоидов;
- Анемия;
- Кессонная болезнь;
- Повышенное содержание в крови холестерина низкой плотности;
- Опухолевые процессы;
- Болезни соединительной ткани;
- Подагра, отложение солей в суставах;
- Радиационное излучение, в том числе и при лучевой терапии.
Симптомы остеонекроза
На начальном этапе развития болезни нет её явных проявлений. Такое затишье может длиться несколько месяцев. Но постепенно, по мере ухудшения состояния костной и хрящевой ткани, появляется и усиливается боль.
Сначала боль даёт о себе знать при движениях в суставе, затем она остаётся и в состоянии покоя. В дальнейшем усиление интенсивности болевого синдрома лишает человека возможности вести привычную жизнь. Поражённый сустав ограничен в движении и утрачивает свою функцию.
Симптоматика некроза различна в зависимости от того, какой сустав поражён.
- Остеонекроз тазобедренного сустава проявляется хромотой и болью средней интенсивности в районе тазовых органов;
- Остеонекроз коленного сустава отличается внезапной резкой болью. Отмечаются болезненность при прикосновении, хромота;
- Остеонекроз плечевой кости не причиняет таких мучений, как предыдущие виды, но уменьшается подвижность верхней конечности;
- Остеонекроз блока таранной кости распознаётся не сразу, болевые ощущения в районе надпяточного пространства постепенно усиливаются и приводят к хромоте.
Диагностика остеонекроза
Несмотря на то, что на начальных стадиях болезнь себя проявляет только незначительными болевыми ощущениями, аппаратные исследования позволяют диагностировать изменения в костной и хрящевой тканях.

На приёме врач анализирует жалобы пациента и проводит осмотр.
В случае, если имеют место повторяющиеся боли в суставах и присутствуют факторы риска дегенеративных изменений в костях, есть предпосылки предполагать остеонекроз.
- Наиболее чувствительный и точный анализ доступен при методе МРТ;
- При невозможности воспользоваться МРТ назначают рентгенографическое обследование, показывающее картину дегенеративных изменений в суставах;
- КТ назначается нечасто, может быть полезна при специфических локальных изъязвлениях кости;
- Сцинтиграфия.
Дополнительно могут быть назначены лабораторные анализы мочи и крови. По их результатам, хотя их специфика не отражает наличие остеонекроза, можно получить данные об основном клиническом заболевании, послужившем причиной проблем с суставами.
Лечение
Чем ранее будет начато лечение повреждённых суставов, тем меньше потребуется времени на исцеление и тем эффективнее будет сохранено оставшееся здоровье.
Не доводя до обострения болезни и осложнений, своевременно обратившись к врачу, можно избежать хирургического вмешательства.
В числе первых мероприятий для улучшения самочувствия пациента применяется разгрузка поражённого сустава. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность продолжать движение без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли и др.). В случае затруднения показан режим минимальной активности.
для улучшения самочувствия пациента применяется разгрузка поражённого сустава. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность продолжать движение без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли и др.). В случае затруднения показан режим минимальной активности.
Для снятия боли используют обезболивающие препараты, назначаемые пациенту индивидуально в зависимости от его состояния.
Медикаментозное лечение имеет благоприятный прогноз чаще при остеонекрозе коленного сустава, чем при остеонекрозе тазобедренного сустава.
Кроме того, небольшие дефекты кости при снятии нагрузки и устранении провоцирующих болезнь факторов могут восстановиться самостоятельно.
В случае неэффективности консервативной терапии и наличии обширных очагов повреждения медики прибегают к оперативному лечению.
Хирургические методы лечения:
- Декомпрессия. Метод заключается в снятии внутрикостного давления путём создания пор в структуре сустава. Прогноз хороший, удовлетворительное течение выздоровления пациентов превышает 65%. Эффективность метода особенно велика на начальных этапах заболевания.
- Трансплантация, аутотрансплантация и остеотомия. Эти непростые методики требуют ограничения движения до полугода. Применяются редко.
- Эндопротезирование. Тазобедренный или коленный сустав, будучи заменён, полностью обеспечивает двигательную функцию. Качество жизни пациента восстанавливается до оптимальных возможных параметров. Долговечность протеза составляет не менее 15 лет.
- Артропластика головки бедра, как полумера, позволяющая выиграть время.
Профилактика
Профилактика остеонекроза суставов заключается в следовании принципам здорового образа жизни, отказе от табачных изделий и наркотических веществ, ограничении употребления спиртных напитков.
Следует помнить о необходимости избегать накопительного действия препаратов, имеющих побочное действие на костные ткани. Кортикостероиды и глюкокортикоиды, назначенные врачом другого профиля, должны приниматься в минимально необходимых дозах. По возможности, курс приёма их должен быть непродолжительным.
При возникновении травм, особенно переломов со смещением, нужно учитывать риск осложнений. Соблюдать в этот период назначения лечащего врача и обращать особое внимание на ход выздоровления.
При долго не проходящих болях в суставах лучшим выбором будет обращение в медицинское учреждение.
Источник
Бедренная кость (лат. femur, osfemoris) — самая крупная трубчатая кость человеческого скелета. Имеет форму цилиндра, слегка изогнута спереди. Для прикрепления мышц по задней ее поверхности проходит lineaaspera, шероховатая линия. В нижней части корпус кости слегка расширен и заканчивается 2 шишковидными утолщениями – мыщелки бедренной кости.
Структура до мыщелков – кортикальная, то есть это трубка с толстыми стенками. Нижний конец бедра 2 своими мыщелками переходит в верхнюю часть коленного сустава – внутренний медиальный мыщелок бедренной кости и наружный латеральный. Нижняя часть сустава колена образует большеберцовая кость, также имеющая 2 мыщелка.
Передняя часть коленного сустава образована надколенником. На мыщелках бедренной кости находятся суставные поверхности необходимые для сочленения с надколенником и берцовой костью. Снаружи они покрыты хрящом, который обеспечивает гладкость скольжения бедра при сгибании и разгибании колена.
По своему строению мыщелки бедренной кости имеют губчатую структуру и полукруглую форму. За счет этого они хрупкие. Еще минус губчатости заключается в том, что при переломах возможно сминание кости и возникновение вдавленного, или импрессионного перелома.
Какие еще местные патологии могут быть в мыщелках бедренной кости? Самые частые — это, конечно, травмы, остеоартрозы, остеохондриты, остеомаляция, болезнь Кенига, остеонекрозы, костная киста, врожденные деформации и прочие патологии общего характера.
Остеонекроз мыщелков бедра
Остеонекроз – это гибель костных клеток (остеоцитов) и тканей костного мозга в результате нарушения кровоснабжения кости. Его другое название — ишемический остеонекроз (ОС). 70% больных – пожилые женщины старше 60 лет.
В этом случае в 96% случаев поражаются мыщелки, и только в 6% случаев – надколенник. Частота — 20% всех случаев дисфункции коленного сустава. Патология занимает третье место среди остеонекрозов костей. Функциональность коленного сустава при этом снижается и возникает боль. При отсутствии лечения сустав полностью обездвиживается, и тогда бывает нужно протезирование. В коленном суставе остеонекроз больше встречается у женщин.
Этапы патологии:
- Симптомы отсутствуют.
- Возникают склеротические изменения и кисты.
- Сустав принимает форму полумесяца.
- Сустав деформируется.
Причины патологии
Причины дегенерации делятся на травматические и нетравматические. При травматической этиологии (переломы) страдает конкретный сустав; при нетравматической — суставы поражаются симметрично в местах максимальной нагрузки. Нетравматические факторы – это чрезмерное поступление в кровоток химических составляющих различных лекарств (гормональные препараты, НПВС, кортикостероиды), а также интоксикация организма, воспалительные процессы, внутрисуставные инъекции.
Факторы риска:
- алкоголизация;
- курение;
- наркотики;
- химио- и лучевая терапия;
- анемия;
- кессонная болезнь;
- аутоиммунные процессы в соединительных тканях;
- гиперхолестеринемия;
- опухолевые процессы;
- подагра.
Симптоматические проявления
На начальном этапе в течение нескольких месяцев симптомы отсутствуют. Процесс продолжает прогрессировать, и с ухудшением состояния тканей сустава возникает, а затем и нарастает внезапная резкая боль. Сначала она появляется при движениях в суставе, затем остается и в состоянии покоя. С прогрессированием процесса она нарастает. Сустав сначала ограничен в движениях, позже – не работает вовсе.
Лечение
В числе первых мер рекомендуется максимальная разгрузка сустава. Если дефект невелик, этого оказывается достаточно, чтобы кость восстановилась самостоятельно. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность ходить без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли, ортезы и др.).
Для снятия боли используют анальгетики. Лечение сначала консервативное, и только при его неэффективности возможно оперативное:
- Декомпрессия – для снижения давления в суставе в нем создают отверстия. Выздоровление наступает в 65% случаев.
- Трансплантация, аутотрансплантация и остеотомия – применяются редко.
- Эндопротезирование – замененный коленный сустав выполняет свою двигательную функцию полностью. Срок его службы составляет 15 лет.
Хондромаляция
Хондромаляция суставных поверхностей головок костей – это размягчение хряща в коленном суставе; частая проблема при ожирении. Также в группу риска входят любители экстрима с очень активным образом жизни, с преобладанием травматичных видов спорта для поддержания тонуса.
Другие причины:
- наследственные нарушения на уровне генов;
- гипокинезия, плоскостопие и косолапость, при которых отмечается неправильная постановка стоп, ведущая к смещению мыщелков в коленном суставе;
- травмы;
- бурситы и синовиты;
- заболевания сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- неправильный выбор обуви; ревматизм;
- болезнь Бехтерева;
- костные мозоли в местах переломов и трещин и пр.
В большинстве случаев поражается одна головка составляющих сустав костей. Это происходит из-за неравномерности распределения нагрузок при движении суставов.
Ранние стадии патологии хряща протекают без каких-либо симптомов. Это зачастую становится в дальнейшем причиной необходимости оперативного лечения. В начальной стадии при грамотном лечении целостность хряща может восстановиться полностью.
Причины хондромаляции
Хондромаляция – это изменения в мыщелках бедренной кости в виде дегенеративного процесса, который начинается с нарушения кровоснабжения мышечного волокна, окружающего коленный сустав. Сама хрящевая ткань не имеет своей сети капилляров. Питание она может получать только путем диффузного обмена из расположенных рядом мышечных волокон.
Под суставным хрящом расположена всегда замыкательная пластина – это конец эпифиза кости, богато иннервируемый и кровоснабжаемый. При повышенном весе она также испытывает усиленное давление. Происходит и сдавливание мышечных волокон. Нарушается питание гиалиновых хрящей. На первой стадии хрящ начинает размягчаться и отекать. Синовиальная оболочка по мере прогрессирования процесса постепенно обезвоживается, она уже не может моментально и быстро расправляться при физических нагрузках, а при необходимости — сжиматься.
На начальной стадии хондромаляция мыщелка бедренной кости может проявляться в виде несильной болезненности в области над коленом после непривычной физической нагрузки. Так продолжается несколько лет. Как следствие, уменьшается объем синовиальной жидкости.
В результате этого головки костей теряют свою стабильность положения в суставной капсуле и начинают двигаться хаотично. Это еще больше повышает давление в суставе. Хрящ начинает распадаться и истончаться, делится на части и растрескивается. Это уже вторая стадия хондромаляции. Среди ее проявлений:
- частая боль в колене, трудности подъема и спуска по лестнице;
- хруст при движениях;
- частые периоды воспаления и отечности в колене;
- хромота.
Хондромаляция 3 степени мыщелка бедренной кости характеризуется полным или частичным оголением головок костей, когда хрящ на их поверхности начинает замещаться грубыми костными наростами. Хрящ делится на волокна в нескольких слоях. Походка становится утиной. Завершается все деформирующим остеоартрозом коленного сустава.
На четвертой стадии разрушение хряща достигает кости. Из-за деформации хряща на 1-2 см происходит укорочение ноги на пораженной стороне. Самостоятельное передвижение становится невозможным. Появляется необходимость в эндопротезировании сустава.
Хондромаляция медиального мыщелка бедренной кости может приводить к развитию косолапости, плоскостопия и деформации голени.
Причины переломов

По силе травмы выделяют низко- и высокоэнергетические переломы. Первый тип возникает при падениях с высоты своего роста. Присущ пожилым, потому что кости у них зачастую уже страдают от остеопороза.
Высокоэнергетические связываются, например, с врезанием бампера в область коленного сустава, падением с большой высоты с неправильной постановкой ног, спортивными травмами. Чаще встречаются оскольчатые переломы, и они возникают обычно у молодых. Также они могут быть частичными, неполными (трещина) и полными.
Травмы бывают прямые и непрямые. Прямая травма колена — это результат, например, удара по колену сбоку, спереди, удара о приборную панель автомобиля при аварии, падения на колено; непрямая — падения с высоты.
Чаще всего страдает наружный латеральный мыщелок бедренной кости. На втором месте — перелом обоих мыщелков. И совсем редко страдает медиальный.
Y-образный перелом, возникающий при травме, когда имеется повреждение мыщелков бедренной кости, появляется при падении с большой высоты, когда ноги распрямлены и стопы сталкиваются с поверхностью первыми; при ударе по коленям при ДТП. Костная поверхность дробится на множество фрагментов.
Латеральный мыщелок бедренной кости ломается при сильном боковом ударе, при падении на колено. Любой перелом всегда сопровождается сильнейшей болью в момент удара. Она будет присутствовать в покое и при движении. Кроме нее присутствует скопление крови над коленом в губчатой части мыщелков. Даже прикасание к этой области сразу вызывает боль.
При смещении мыщелков голень будет вывернута в сторону. При повреждении медиального мыщелка бедренной кости она отклоняется внутрь (варусная деформация), латерального – наоборот (наружная, или вальгусная деформация).
При переломе обоих мыщелков нога укорачивается. Коленный сустав становится опухшим и покрасневшим, развивается отек, часто и кровоизлияние в нем. Движения практические невозможны из-за боли. Появляется патологическая подвижность сустава вбок.
Для диагностики перелома мыщелков бедренной кости используется рентгенографическое исследование в 3 проекциях: переднезадней, боковой, косой.
Для уточнения применяется КТ. Главное правило при любом переломе – иммобилизация ноги и обездвиживание ее. Далее нужно вызвать скорую. Доставлять пострадавшего в больницу самим нельзя, потому что вы не сможете обеспечить правильное положение ноги.
При невыносимой боли можно дать анальгин. Полезно бывает отвлечь пострадавшего от боли каким-нибудь посторонним разговором.
Консервативное лечение
При консервативном лечении первым условием является удаление крови из полости сустава (гемартроз) специальным шприцом с толстой иглой после предварительной анестезии. Затем сустав обезболивают путем введения новокаина.
После этого на сустав накладывают гипс с окном на случай необходимости повторной пункции. В гипсе пациент будет находиться до 1-1,5 месяцев. Затем делают повторно рентген, чтобы проконтролировать срастание костей. Только после этого возможно проведение реабилитационных мероприятий.
Передвижение во всем этом периоде допускается исключительно на костылях. Через 3 месяца или даже позже будет разрешена нагрузка на сустав.
Постоянное вытяжение
При переломе без смещения может поражаться медиальный мыщелок бедренной кости или латеральный – принципиального различия нет. В тканях мыщелка возникает дефект в виде трещины. Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера. Она применяется для лечения переломов ноги методом скелетного вытяжения, которое осуществляется проведением через пяточную кость спицы, после чего на нее же подвешивается груз весом 4-6 кг. В таком положении пациент находится также 4-6 недель. Гипсовая повязка накладывается тоже на несколько недель. Нагрузка на место поражения разрешена не раньше чем через 4 месяца.
Оперативное лечение
Хирургическое вмешательство применяют при переломе со смещением (чаще ломается наружный мыщелок бедренной кости). Проводится под общим наркозом через 3-7 суток после травмы.
Делается разрез на колене и через него удаляются все ненужные последствия перелома в виде крови, жидкости, осколков, не подлежащих репозиции.
Внутрисуставные переломы со смещением – разряд тяжелых травм, при которых очень важным становится максимально точно восстановить суставную поверхность, устранив смещение отломков. Это необходимо потому, что после таких переломов легко развивается остеоартроз – тяжелейшее осложнение.
Если есть откол, захватывают внутренний мыщелок бедренной кости и крепят к кости длинным винтом, устанавливая на место. Применяют открытую репозицию с внутренней фиксацией. Оскольчатый перелом часто сопровождается внутренними кровотечениями.
Делают рентген, чтобы выявить перемещение осколков. Далее пациент находится на скелетном вытяжении. Гипсовая повязка – 1,5 месяца. Функциональность сустава восстановится не раньше 4 месяцев после перелома.
Удаление металлических элементов происходит через год, после предварительного повторного рентгена.
Если произошел импрессионный перелом мыщелка бедренной кости, при котором его губчатая ткань сминается, проводят операцию чрескостного остеосинтеза. Винты здесь бесполезны. Смещенный и вдавленный мыщелок ручным способом репозируют и фиксируют с вытяжением. Иногда становится возможным использование штифта — внутрикостного стержня с винтами.
Реабилитация и прогноз
Реабилитация начинается только после снятия гипса – это массаж, ЛФК, физиотерапия. Возможные осложнения переломов мыщелков — хондромаляции и рассекающий остеохондрит, остеоартроз.
Хондромаляции – это поражение хрящевой ткани с ее истончением и разрушением. При рассекающем остеохондрите (болезнь Кенига) происходит сначала размягчение хряща на каком-то участке, а затем он и вовсе отслаивается от кости, образуя суставную мышь. Патология достаточно редко встречается.
Посттравматический остеоартроз может развиться не только при внутрисуставном переломе, но и в дистальном отделе самой бедренной кости при условии нарушения ее биомеханической оси. Ось важна потому, что она обеспечивает правильное распределение нагрузки в коленном суставе. Тем не менее внутрисуставные переломы латерального мыщелка бедренной кости или медиального очень часто приводят к посттравматическому остеоартрозу. Он не протекает так уж безобидно и, в свою очередь, сопровождается болью, ограничением движений и нестабильностью сустава.
Кисты кости
Киста — полостное образование, наполненное жидкостью. Считается доброкачественным новообразованием. Типичное место формирования — длинные трубчатые кости.
В 60% она возникает в плечевом поясе, и только в 25% случаев бывает киста мыщелка бедренной кости, ключицы, грудины, таза, челюсти и черепа (по мере убывания). Согласно статистическим данным, кисты кости возникают у детей в возрасте от 10 до 15 лет. У взрослых это бывает редко, в основном у молодых мужчин до 30 лет.
Причины и группы риска
Причины появления кист не установлены и сегодня. Существуют только концепции, предполагающие причинным фактором недостаток питательных веществ и кислорода.
Основными причинными факторами в таких случаях считают:
- остеомиелит, артрит;
- патологию эмбриогенеза;
- дегенеративный процесс:
- остеоартроз;
- перелом, ушиб.
Современные взгляды на развитие костных кист состоят в том, что дефицит питания и гипоксия приводят к активации лизосомальных ферментов, которые ведут себя аутоагрессивно. Это приводит к скоплению жидкости и росту полости.
Виды патологии
В зависимости от своего содержимого, киста кости может быть:
- Солитарная – наполнена жидкостью, возникает у детей. В 3 раза чаще страдают мальчики. Поражаются крупные трубчатые кости.
- Аневризматическая – наполнена кровью, страдают в основном девочки и девушки в возрасте от 10 до 20 лет, чаще других поражается позвоночник.
Симптоматика патологии
Костная киста очень долгое время существует без всяких симптомов – до нескольких лет. Такое происходит потому, что она очень медленно растет.
Первыми признаками становятся сильные приступообразные боли, зависимые от движений и нагрузок. В покое болей нет.
Далее появляются:
- пальпаторная болезненность мягких тканей над областью кисты и отечность;
- нарушается работа и соседних суставов;
- пораженная кость увеличивается в размерах;
- если кость близко расположена к поверхности кожи, видна пальпаторная деформация кисты.
Для диагностики делается рентген, КТ или МРТ. Для выявления содержимого кисты проводят ее пункцию, от этого зависит и лечение ее. Выбор лечения зависит и от возраста пациента. Ребенку проводится только консервативное лечение.
Операции нежелательны, поскольку идет рост скелета. Дети после костной кисты восстанавливаются очень быстро, и в 90% случаев наступает излечение. Рецидивы у них редки. Профилактики кист не существует, поскольку причины их появления не выявлены.
Источник