Ушиб нерва на лице
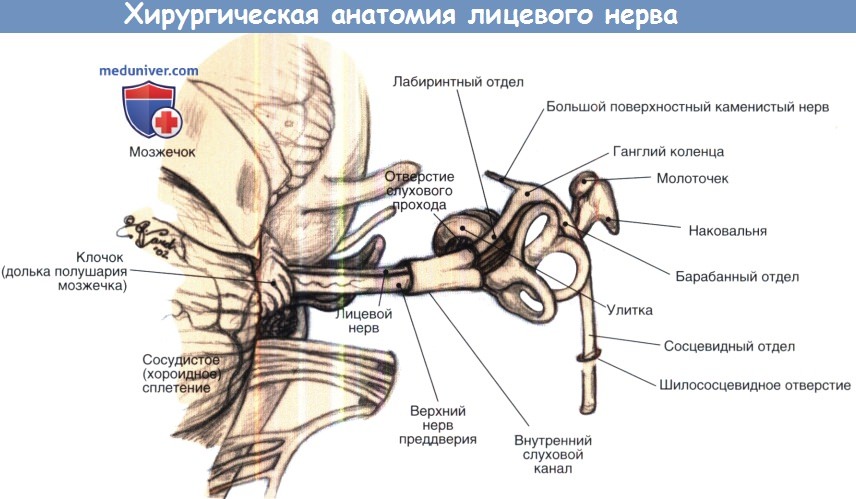
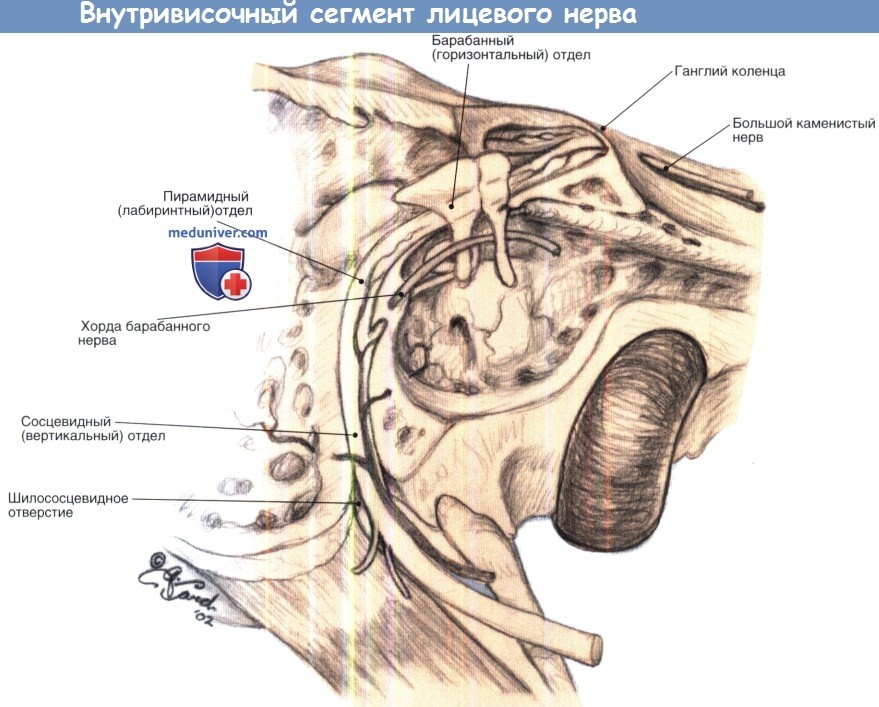
Лечение травматического повреждения лицевого нерваНаиболее частыми причинами повреждения лицевого нерва являются переломы височной кости, тупая или проникающая травма головы и шеи, ятрогенная операционная травма. Наиболее частыми причинами таких травм являются дорожно-транспортные происшествия, хотя в последние годы в связи с использованием ремней и подушек безопасности частота повреждения лицевого нерва при дорожно-транспортных происшествиях значительно уменьшилась. Лечение травматических повреждений лицевого нерва во многом основано на тех же принципах, что и при параличе Белла. После тщательного сбора анамнеза и объективного обследования больным выполняется аудиометрия и электродиагностическое тестирование. Дополнительно проводятся рентгенологические исследования (КТ височных костей — тонкие срезы в аксиальной и коронарной проекциях в костном окне), позволяющие установить места перелома височной кости, которые могут быть множественными; к сожалению, точно установить место повреждения не всегда возможно. Экспериментальные исследования на животных показали, что необходимость в хирургическом лечении при травматическом повреждении лицевого нерва возникает в том случае, если перерождение нерва достигает 90% или более в течение одной недели после травмы. К тому же время от начала паралича дает определенную предпосылку для понимания предположительного механизма травмы; так, отдаленный паралич чаще всего отражает отек нерва вследствие травмы или реактивации вирусной инфекции, а мгновенный паралич происходит чаще всего от разрыва нерва или сдавления, к примеру, костным отломком. В некоторых случаях, когда пациент поступает в бессознательном состоянии, установить срок возникновения паралича бывает невозможно. Электродиагностическое тестирование можно проводить и в бессознательном состоянии в тех случаях, когда спустя 72 часа после травмы имеется подозрение на наличие травматического паралича лицевого нерва и валлеровского перерождения. Из-за отсутствия асимметрии лица в редких случаях двухсторонний паралич не обнаруживается. Переломы височной кости делят на продольные (вдоль оси пирамиды височной кости), поперечные (под прямым углом к пирамиде височной кости) или смешанные/сложные/косые. Травмы височной или теменной области черепа приводят чаще всего к продольным переломам пирамиды, которые встречаются в 90% среди всех переломов височной кости. При этих переломах наблюдается кондуктивная тугоухость, связанная со смещением барабанной перепонки и барабанной полости и гематотимпанумом. Лицевой нерв повреждается в 20-25% случаев при продольных переломах, обычно это происходит в преганглионарной зоне, в которой ствол нерва может быть разорван, может быть нарушена целостность оболочки нерва, либо нерв может быть растянут.
Травма затылочной области чаще приводит к поперечному перелому пирамиды височной кости, который встречается приблизительно в 10% наблюдений. Манифестацией поперечного перелома являются сенсоневральная тугоухость и вестибулярные расстройства, связанные с повреждением капсулы костного лабиринта или ВСП. Несмотря на то, что эти переломы встречаются реже продольных, они довольно часто, приблизительно в 50% случаев, приводят к повреждению лицевого нерва. При поперечных переломах лицевой нерв обычно повреждается в лабиринтном сегменте. Чаще всего травматическое повреждение лицевого нерва требует диагностической операции и восстановления нерва. Как будет обсуждено ниже, при восстановлении нерва чаще всего используется трансплантат нерва, хотя при поврежденной височной кости это будет особенно трудно. Хирургический доступ определяется размерами поврежденной части лицевого нерва и степенью остаточного слуха. Потенциальные хирургические доступы включают транслабиринтный, трансканальный, трансмастоидальный и доступ через среднюю черепную ямку (который может быть использован самостоятельно или комбинированно). В тех случаях когда лицевой паралич развивается стремительно в результате экстратемпоральной травмы лицевого нерва (разрыв), восстановление должно быть выполнено в течение 72 часов от момента повреждения, учитывая электрофизиологиче-ское определение функции дистальных сегментов до проявления валлеровского перерождения. При наличии полного лицевого паралича, связанного с переломом или травмой височной кости, электрофизиологическое исследование должно проводиться спустя 72 часа, и решение о хирургическом вмешательстве должно основываться на вышеупомянутых критериях. При возможности, диагностическая операция и восстановление проводятся в пределах первой недели повреждения до образования грануляций и рубцевания, которые будут препятствовать адекватному восстановлению нерва. Только в случаях полного лицевого паралича, связанного с переломом фаллопиевого канала и разрывом нерва, отчетливо видимым на КТ, показано хирургическое вмешательство без предшествующей первичной электрофизиологической диагностики. Во многих случаях при повреждении лицевого нерва, связанного с тупой травмой височной кости, паралич может быть не распознан и не подтвержден в течение нескольких дней при наличии травм головного мозга или других повреждений, требующих интубации и седации пациента. В этих случаях и в случаях отдаленного наступления паралича в результате тупой травмы височной кости для решения вопроса о хирургическом вмешательстве поможет электродиагностическое тестирование. Для определения соответствующей тактики в таких случаях многие хирурги используют диагностические критерии, предназначенные для паралича Белла. Хирургическая декомпрессия всех вовлеченных при переломе височной кости сегментов нерва должна быть выполнена посредством доступов через среднюю черепную ямку, трансмастоидальным или транслабиринтным доступом (в случаях отсутствия слуха). Когда рентгенологически не удается идентифицировать участок поврежденного нерва, хирургическое вмешательство преследует цель выполнить минимальную декомпрессию лабиринтного сегмента лицевого нерва с последующем решением вопроса о тотальной декомпрессии. Ятрогенное повреждение лицевого нерва может произойти даже в руках высококвалифицированного отохирурга и при отсутствии прямой травмы. К примеру, термическое повреждение лицевого нерва может произойти вследствие перегрева при неадекватной ирригации в случае использования алмазного бора при сверлении. Аналогично, при удалении патологических образований (холестеатомы, опухоли, грануляционной ткани), прилежащих к лицевому нерву, может быть нарушено его кровоснабжение, и в результате ишемии наступит временный паралич. При хирургии среднего уха наиболее частым местом повреждения является барабанный сегмент, так как именно здесь чаще всего встречаются дегисценции в стенке фаллопиева канала.
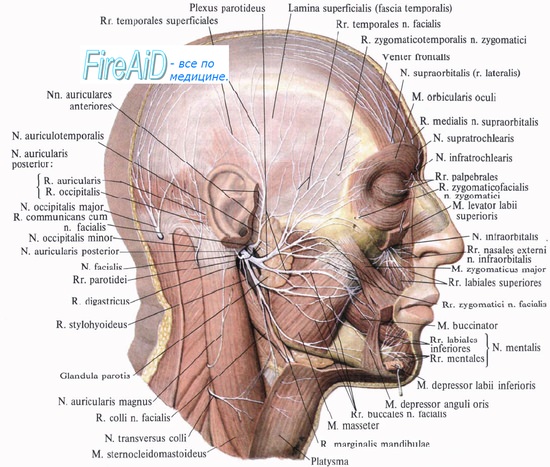
Во время операции на сосцевидном отростке лицевой нерв повреждается чаще всего в области второго колена. Существует несколько факторов, способствующих ятрогенному повреждению лицевого нерва. Это, прежде всего, технические погрешности хирурга и недостаточное знание анатомии этой области. В некоторых случаях повреждение лицевого нерва может являться результатом врожденных пороков развития, таких как дегисценция или дупликатура. Кроме этого, рубцовые изменения после перенесенной операции на ухе или эрозирование стенки фаллопиевого канала с вовлечением нерва вследствие патологического процесса (например, холестеатомы) могут приводить к тому, что нерв становится более уязвимым. Тактика ведения случаев ятрогенного паралича лицевого нерва полностью зависит от добросовестности хирурга. Если больной пробуждается после операции на среднем ухе или сосцевидном отростке с внезапным парезом лицевого нерва, ему необходимо уделить безотлагательное внимание. Часто лицевой парез бывает вызван временным действием местной анестезии и полностью проходит спустя несколько часов после операции. Если имеется смещение или ослабление мастоидальной повязки или тампонады канала, то в этих случаях возможно воздействие на обнаженный нерв либо силы избыточного давления, либо травмирующей силы. В случае, если лицевой паралич не проходит спустя несколько часов, хирургу необходимо решить, мог ли нерв быть поврежден во время операции. Если имеются какие-либо сомнения и паралич не проходит, должна быть выполнена диагностическая ревизия. В тех случаях, когда во время операции хирург выделял лицевой нерв и имеется уверенность, что нерв интактен, паралич, вероятнее всего, связан с отеком. Лечение в этом случае включает в себя назначение кортикостероидов, электродиагностическое тестирование и ряд последовательных объективных обследований. Некоторые хирурги рекомендуют наблюдение и серийную ЭНОГ в течении первых трех послеоперационных суток. Только при перерождении нерва более чем на 90% необходимо произвести ревизию. Если обнаруживается разрыв ствола нерва более чем на 50% диаметра, необходимо иссечь поврежденный фрагмент нерва и наложить анастомоз «конец в конец» или воспользоваться трансплантатом нервного ствола. Аналогично следует поступить, если разрыв лицевого нерва был обнаружен во время операции и пересечено более 50% нерва. При повреждении менее 50% нерва должны быть предприняты непрямые методы воздействия; однако декомпрессия фаллопиева канала должна проводиться на один см проксимальнее и дистальнее от места повреждения, предполагая, что отек в месте заживления будет нарастать. Во всех случаях ятрогенного паралича лицевого нерва для определения дальнейшей тактики введения предусмотрительно проконсультироваться с опытными коллегами в области хирургии уха. Любое хирургическое вмешательство на лицевом нерве или вблизи ствола нерва может привести к его повреждению. В этих случаях использование интраоперационного нейрофизиологического мониторинга (ЭМГ) лицевого нерва очень важно для профилактики его повреждений. Во время операции монитор в реальном времени постоянно информирует операционную бригаду звуковыми и визуальными сигналами о состоянии лицевого нерва. Учитывая, что монитор не функционирует во время использования электрокаутера, операционное поле покрывается пластиковой пленкой таким образом, чтобы половина лица осталась обозрима операционной сестре для наблюдения за движениями мышц лица в дополнение к электрофизиологическому монитору. Во время вмешательства на основании черепа (например, удаление опухолей в мостомозжечковом углу, к примеру, вестибулярной шванномы) лицевой нерв повреждается очень легко, особенно при опухолях больших размеров и при прорастании нерва опухолью. Хотя нейрофизиологический мониторинг лицевого нерва является стандартом помощи при нейрохирургии основании черепа, ряд исследований показал, что мониторинг лицевого нерва и при хирургии барабанно-сосцевидной области может помочь избежать интраоперационного повреждения лицевого нерва. Хотя мониторинг и не может заменить опыт, полученный в результате тренировок в лабораториях на блоках височных костей или в операционной, но может быть чрезвычайно полезным для хирургов всех уровней. Мониторинг предназначен для идентификации и определения местоположения лицевого нерва, определения щадящего пути выделения и высверливания и минимизации раздражения нерва вследствие прямой травмы его ствола или растяжения. Мониторинг можно также использовать для обнаружения места блока нервной проводимости при остром лицевом параличе: блок должен находиться между участком ствола нерва, который отвечает на электрическую стимуляцию и участком, который уже не отвечает.
Электрическая стимуляция нерва после завершения операции позволяет убедиться в сохранении его целостности. Ряд исследований показал, что интраоперационное измерение СМПД коррелирует с послеоперационной функцией лицевого нерва, например, после удаления вестибулярной шванномы. Медленно проявляющийся лицевой парез или паралич после отологических или нейроотологических операций (отсроченный лицевой паралич) является хорошо описанным феноменом, часто встречающимся вследствие вирусной реактивации в пределах узла коленца в результате хирургического вмешательства. Некоторые авторы описывают в своих работах отдаленный лицевой паралич после барабанно-сосцевидной, стремянной, кохлеарной имплантации, рассечения вестибулярного нерва или операции по поводу невриномы слухового нерва. Чаще всего отдаленный лицевой паралич наблюдается после операции по поводу невриномы слухового нерва (2,2-29% всех случаев), также описаны случаи после вестибулярной нейрэктомии (0-18%), стапедэктомии/стапедотомии (0,5-1%), операции на эндолимфатическом мешке (1%), кохлеарной имплантации (0,4-0,7%) и хирургии барабанно-сосцевидной области (0,38-1,4%). Типично протекающий отдаленный лицевой паралич наблюдается между 3-ми и 12-ми послеоперационными сутками, хотя иногда может проявиться и спустя несколько недель. Ряд авторов в работах, основанных на серологических исследованиях, наряду сданными экспериментальных исследований на животных приходят к выводу, что отдаленный лицевой паралич проявляется следствием реактивации латентной герпес-вирус -ной инфекции в пределах лицевого нерва, при термических или механических манипуляциях во время операции этой области. Большинство пациентов, перенесших отдаленный лицевой паралич, могут рассчитывать на возвращение нормальной или почти нормальной функции (по шкале HBI-II) в пределах одного или двух месяцев, хотя в некоторых случаях восстановление занимает более длительный срок. Некоторые авторы настаивают на использовании антивирусных препаратов для профилактики и лечения отдаленного лицевого паралича после нейроотологических операций, однако принимая во внимание высокую частоту спонтанного восстановления, для определения эффективности данной терапии необходимы проспективные контролируемые клинические исследования. По данным одного исследования, хирургическая профилактическая декомпрессия фаллопиева канала в лабиринтном сегменте в процессе операции по поводу удаления невриномы слухового нерва посредством транслабиринтного доступа и доступа через среднюю черепную ямку продемонстрировала более благоприятный период восстановления в отличие от удаления опухоли без костной декомпрессии, хотя различий в частоте встречаемости отдаленного лицевого паралича выявлено не было. Учебное видео анатомии лицевого нерва и проекции его ветвейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Лечение поражения лицевого нерва опухолью» Оглавление темы «Патология лицевого нерва.»:
|
Источник
При травмах головы может наблюдаться не только сотрясение мозга, перелом костей носа или скулы, ушиб мягких тканей, но и происходить поражение периферических нервов.
О причинах травмы
Наиболее вероятные причины травм лицевого нерва следующие:
- раны лица, которые образованы со стороны щеки, виска или околоушной железы;
- перелом височной кости. При этом поражении травма лицевого нерва развивается в каждом втором случае. Нерв чаще всего разрывается внутри кости, а при сохранении его целостности возникает контузия;
- перелом основания черепа. При этой травме поражение лицевого нерва возникает достаточно часто. Дело в том, что при переломе основания черепа часто сам перелом проходит по линии пирамиды височной кости, в которой находится нерв.
Хотим еще раз обратить ваше внимание, что лицевой нерв и тройничный нерв – это абсолютно разные нервы. Поэтому, если вас интересует травмы и невралгия тройничного нерва , то смотреть нужно эту статью.
Возможно, Вам будет интересна эта статья – Бывает ли невралгия лицевого нерва?
 Лицевой нерв
Лицевой нерв
О ранних и поздних параличах
В том случае, если непосредственно после травмы возникают признаки паралича, то это говорит о том, что анатомическая целостность его нарушена непосредственно во время травмы. В этом случае, по возможности, должно быть выполнено нейрохирургическое вмешательство, чтобы сшить нерв. Но все равно, прогноз при этом неблагоприятный.
Кроме того, при тяжелом состоянии пациента, который находится в отделении реанимации, разрыв или ушиб лицевого нерва диагностировать практически невозможно, пока пациент не придет в сознание. Если у него при этом выраженные отеки и ушибы мягких тканей лица, то совершенно невозможно установить факт повреждения лицевого нерва. И даже, если он будет установлен, то, скорее всего, по жизненным показаниям больного нельзя будет взять на нейрохирургическую операцию. Ведь ее объем часто неясен, пока не начать оперировать: нерв может быть, например, сдавлен обломком кости, в этом случае можно выполнить декомпрессию из малого доступа. А может быть полное размозжение, разрыв, при котором выполнить соединение концов нерва невозможно.
Поздние параличи возникают в более отдаленные периоды времени: спустя 10-12 дней. В этом случае парез или паралич обусловлен нарастанием вторичной гематомы, или сохраненным посттравматическим, асептическим воспалением. Это поражение более благоприятно, так как позднее развитие говорит о том, что при травме нервный ствол остался цел, а на позднем сроке он оказался подвергнут компрессии мягкими тканями.
 Паралич на лице
Паралич на лице
Тем не менее, нужно как можно быстрее ликвидировать эту компрессию, поскольку нужно избежать дегенерации нерва. Травма лицевого нерва, лечение которой затянулось, может оставить стойкий неврологический дефицит.
Лечение
Начинают лечить посттравматический неврит с помощью глюкокортикоидов, для снятия отека и воспаления. Для усиления эффекта можно использовать мочегонные препараты. Естественно, речь идет об отсроченных, поздних парезах, когда есть уверенность в целостности нерва. Конечно, эта целостность должна быть подтверждена электронейромиографией.
 Преднизолон – типичный глюкокортикоид
Преднизолон – типичный глюкокортикоид
Дополнять лечение нужно вазоактивными, сосудорасширяющими препаратами (никотиновая кислота), а также препаратами, улучшающими микроциркуляцию: (пентоксифиллин, трентал).
Поскольку ушиб нерва проходит на фоне травматического повреждения, то показано назначение анальгетических препаратов.
Лечение посттравматических поражений лицевого нерва должны включать миоэлектростимуляцию, массаж, инъекции поливитаминов, электрофорез.
Для улучшения восстановления функции показан массаж и самомассаж, который должен делаться без пропусков, 2-3 раза в день, с большой тщательностью, стоя перед зеркалом.
В том случае, если все мероприятия проводятся грамотно, и перерождения нерва не наступило, то полное восстановление нерва должно произойти в течение 60-90 суток после травмы.
Источник