Ушибы конечностей грудной клетки живота головы
Первая помощь при травме головы. Первая помощь при травме груди. Первая помощь при травме живота.
Травмы головы являются одними из наиболее тяжелых повреждений, которые пострадавшие могут получить в результате происшествий. Очень часто они (особенно ранения волосистой части головы) сопровождаются значительным кровотечением, которое может угрожать жизни пострадавшего на месте происшествия. Травмы головы могут также сопровождаться нарушением функции головного мозга. Для черепно-мозговой травмы характерны бледность, общая слабость, сонливость, головная боль, головокружение и потеря сознания. Пострадавший может быть в сознании, но при этом он может не помнить обстоятельств травмы и событий, ей предшествующих. Более тяжелое повреждение мозга может сопровождаться длительной потерей сознания (кома), параличами конечностей. Переломы костей черепа могут сопровождаться, кроме того, следующими признаками: выделение бесцветной или кровянистой жидкости из ушей, носа; кровоподтеки вокруг глаз.
Первая помощь:
- Пострадавшего в сознании необходимо уложить на спину и контролировать его состояние.
- Если пострадавший находится без сознания, следует придать ему устойчивое боковое положение, которое уменьшает вероятность западения языка и сводит к минимуму возможность попадания рвотных масс или крови в дыхательные пути.
- При наличии раны надо наложить повязку. В случае, если у пострадавшего отмечаются признаки нарушения целостности костей черепа, необходимо обложить края раны бинтами и только после этого накладывать повязку.
- При развитии судорог следует попытаться обеспечить профилактику дополнительных травм.
- При повреждениях глаз следует наложить повязку с использованием стерильного перевязочного материала из аптечки первой помощи. Повязка в любом случае накладывается на оба глаза.
- При отсутствии признаков дыхания необходимо приступить к проведению сердечно-легочной реанимации в объеме компрессий грудной клетки и искусственной вентиляции легких.
Травмы грудной клетки часто наблюдаются при дорожно-транспортных происшествиях (при ударе грудью о рулевую колонку, наездах транспортных средств на пешехода и т.д.). При этом часто отмечаются переломы и ушибы ребер, которые характеризуются припухлостью в месте перелома, резкой болью, усиливающейся при дыхании и изменении положения тела пострадавшего. Помимо переломов ребер возможны и ранения грудной клетки, при которых возможно нарушение ее герметичности, что, в свою очередь, приводит к резким нарушениям в работе легких и сердца. Без оказания адекватной и своевременной помощи это может привести к смерти пострадавшего в течение короткого промежутка времени. Признаками такого повреждения является наличие раны в области грудной клетки, через которую в неё во время вдоха с характерным всасывающим звуком засасывается воздух; на выдохе кровь в ране может пузыриться. Дыхание у пострадавшего частое, поверхностное, кожа бледная с синюшным оттенком.
Первая помощь при переломах и ушибах ребер:
- Придать пострадавшему полусидячее положение.
- Контролировать состояние пострадавшего до прибытия скорой медицинской помощи.
Первая помощь при ранениях грудной клетки:
- Осуществить первичную герметизацию раны ладонью пострадавшего до наложения повязки.
- Наложить герметизирующую (окклюзионную) повязку с использованием воздухонепроницаемого материала (упаковка от перевязочного пакета или бинта, полиэтилен, клеенка).
- Придать пострадавшему полусидячее положение с наклоном в пораженную сторону.
- При нахождении в ране инородного предмета – зафиксировать его, обложив салфетками или бинтами, и наложить повязку.
3. Травмы живота и таза. При различных происшествиях возможно получение тупой травмы живота и ранений живота пострадавшим. Тупая травма живота может оставаться незамеченной, пока внутреннее кровотечение не вызовет резкого ухудшения состояния, при этом пострадавшие будут жаловаться на постоянную острую боль по всему животу, сухость во рту; может отмечаться тошнота, рвота; наблюдается доскообразное напряжение мышц живота; признаки кровопотери. При ранениях живота с тяжёлыми травмами внутренних органов повреждения его передней стенки могут быть как значительными, так и малозаметными. Поэтому все пострадавшие с любыми травмами живота должны в обязательном порядке быть осмотрены врачом. При наличии проникающего ранения живота может быть выпадение внутренних органов, внутреннее или наружное кровотечение.
Первая помощь:
- На рану наложить нетугую повязку, выпавшие внутренние органы закрыть стерильными салфетками.
- Положить холод на живот.
- Пострадавшему придать положение на спине с полусогнутыми ногами.
- При нахождении в ране инородного предмета — зафиксировать его, обложив салфетками или бинтами, и наложить повязку для остановки кровотечения.
- При повреждении живота запрещается вправлять в рану выпавшие внутренние органы, туго прибинтовывать их, извлекать из раны инородный предмет, давать обезболивающие препараты, поить и кормить пострадавшего.
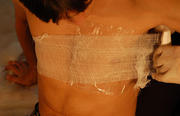
Наложение окклюзионной (герметизирующей) повязки при травме груди.
| Вначале рану на груди следует закрыть воздухонепроницаемым материалом (оболочкой от бинта)… |
| …затем закрепить этот материал бинтом… |
| …и зафиксировать бинт. |
| Возможна фиксация воздухонепроницаемого материала лейкопластырем. |
Источник
Первая помощь при ранениях мягких тканей головы должна быть направлена на остановку кровотечения. Благодаря тому что под мягкими тканями находятся кости черепа, наилучшим способом временной остановки кровотечения является наложение давящей повязки. Иногда кровотечение можно остановить пальцевым прижатием артерии (наружной височной — впереди ушной раковины, наружной челюстной — у нижнего края нижней челюсти, в 1—2 см от ее угла). При ранении головы наибольшая опасность заключается в том, что нередко одновременно происходит повреждение головного мозга (сотрясение, ушиб, сдавление). Первая помощь при таком ранении — придать раненому горизонтальное положение, создать покой, приложить холод к голове и организовать немедленную транспортировку в стационар.
Проникающие ранения грудной клетки чрезвычайно опасны тем, что при них могут быть повреждены сердце, аорта, легкие и другие жизненно важные органы, ранения которых ведут к тяжелому внутреннему кровотечению и быстрой смерти. Проникающие ранения грудной клетки и без повреждения жизненно важных органов представляют большую опасность для жизни. Это обусловлено тем, что при ранении в плевральную полость проникает воздух и развивается открытый пневмоторакс. В результате этого спадается легкое, происходят смещение сердца и сдавление здорового легкого, развивается общее тяжелое состояние — плевропульмональный шок.
Оказывающий первую помощь должен знать, что герметическое закрытие такой раны может предупредить развитие этого грозного осложнения или значительно уменьшить его. Надежно закрыть рану грудной клетки можно при помощи липкого пластыря, накладываемого в виде черепицы. При отсутствии пластыря рану следует закрыть прорезиненной оберткой от индивидуального пакета и туго перебинтовать ее. Можно наложить окклюзионную повязку с помощью марли, густо пропитанной вазелином, клеенки, воздухонепроницаемой пленки и др., наложенных по типу давящей повязки. Необходимо проведение противошоковых мероприятий. Транспортировать раненого нужно в полусидячем положении.
Ранения живота (брюшной стенки) чрезвычайно опасны: даже небольшие раны могут быть проникающими, при которых возможно повреждение органов брюшной полости. Это влечет за собой чрезвычайно грозные осложнения, требующие немедленной операции: внутреннее кровотечение и истечение содержимого кишечника в брюшную полость с последующим развитием гнойного (калового) воспаления брюшины (перитонит).
При оказании первой помощи рану передней брюшной стенки обрабатывают по общим правилам обработки ран. При обширных ранах через отверстие в брюшной стенке могут выпадать органы брюшной полости (эвентрация), иногда поврежденные. Такая рана также должна быть закрыта асептической повязкой.
Выпавшие органы нельзя вправлять в брюшную полость — это приведет к перитониту.
После обработки кожи вокруг раны на выпавшие органы накладывают стерильную марлю, поверх марли и по бокам от органов — толстый слой ваты и все это закрывают циркулярной бинтовой повязкой. Можно закрыть полотенцем, простыней, пришив края ниткой. У раненых с эвентрацией органов брюшной полости очень быстро развивается шок, поэтому необходимо проводить противошоковые мероприятия, кроме введения жидкостей через рот.
В связи с тем что при любых ранениях в живот возможно повреждение внутренних органов, запрещается пострадавшего кормить, поить, давать через рот лекарства. При проникающих ранениях кишечника это ускоряет развитие перитонита.
Транспортировать раненых в живот нужно в положении лежа с приподнятой верхней частью туловища и согнутыми в коленях ногами. Такое положение уменьшает боль и предупреждает распространение воспалительного процесса во все отделы живота.
Источник
8.1. Закрытые повреждения черепа и головного мозга – это травмы, при которых отсутствуют повреждения кожных покровов (либо имеются ушибы и кровоизлияния в мягкие ткани) или имеется перелом основания черепа без ликвореи.
При закрытых повреждениях черепа и головного мозга выделяют сотрясение, ушиб, сдавление мозга и переломы костей черепа.
Общемозговые симптомы возникают в результате нарушения деятельности мозга в целом. К ним относятся нарушение сознания, головная боль, головокружение, тошнота, рвота.
Очаговые симптомы обусловлены локальным повреждением структурголовного мозга. По характеру очаговых симптомов (параличи, нарушения слуха, зрения, чувствительности и др.) можно судить о локализации повреждения мозга. Каждое очаговое повреждение мозга сопровождается нарушением общемозговых функций.
При серьезных черепно-мозговых травмах может произойти потеря памяти на события, предшествующие травме. Пострадавший не помнит, кто он, где родился и жил, кто его родители и т. д. Под влиянием лечения память может восстановиться полностью или частично.
Важный признак сдавления мозга — замедление пульса (брадикардия) до 40-50 ударов в минуту. Часто на стороне кровоизлияния зрачок расширяется, снижается его реакция на свет, а на противоположной очагу стороне развивается гемипарез (неполный паралич половины тела).
Переломы основания черепа сопровождаются появлением кровоподтеков вокруг глаз и в области век (симптом очков), истечением наружу из носа, рта крови, мозговой жидкости и в особо тяжелых случаях мозгового вещества, наличием кровоподтеков в области сосцевидных отростков.
Открытые повреждения черепа и головного мозга. Открытые повреждения головы бывают двух видов: непроникающие и проникающие ранения. Непроникающие открытые ранения головы сопровождаются повреждением кожных покровов без нарушения костей черепа или с их нарушением. Анатомическим признаком данного повреждения служит целостность твердой мозговой оболочки.
Проникающие ранения головы сопровождаются открытым переломом костей черепа с нарушением твердой мозговой оболочки, а возможно, и мозгового вещества.
Для клинической картины открытых повреждений головы наиболее характерными симптомами являются общемозговые. Иногда развивается шок.
Инородные тела глаз, уха, носа. Признаками попадания инородного тела внутрь глаза являются светобоязнь, слезотечение, резь в глазу, наличие входного отверстия. При оказании первой помощи повязку следует накладывать на оба глаза.
Инородные тела уха или носа бывают двух видов: живые и неживые. Неживые инородные тела серьезных расстройств не вызывают, поэтому спешить с удалением не следует, так как это может привести к заталкиванию их внутрь уха или носа. Удалять инородные тела должен только специалист.
Повреждения шеи. Ранение гортани и трахеи сопровождается приступообразным кашлем, одышкой, цианозом. При кашле из раны выбрасывается пенистая кровь, слизь. На лице и грудной клетке может развиться подкожная эмфизема. Больной иногда теряет сознание, при этом наступает аспирация крови и мокроты в трахею, что ведет к асфиксии и смерти больного.
Ранение крупных сосудов шеи сопровождается сильным, часто смертельным, кровотечением. Главная опасность повреждения крупных артерий, быстро развивающееся малокровие (тошнота, головокружение, потемнение в глазах, учащение пульса, снижение артериального давления), а при ранении крупных вен — попадание в них воздуха и развитие воздушной эмболии. Поступление в вены воздуха обусловливается отрицательным давлением в грудной полости и присасывающим действием сердца.
При закрытых повреждениях в основном ограничиваются наложением толстой иммобилизирующей ватно-марлевой повязки на шею.
Закрытые повреждения грудной клетки
И органов грудной полости
Пострадавшие с повреждениями груди составляют 10-12 % всех больных с травмами. Закрытые повреждения в мирное время преобладают над ранениями, составляя более 90 % всех травм груди. В основном их причиной являются бытовые и дорожно-транспортные травмы.
К закрытым повреждениям грудной клетки относятся:
· ушибы грудной клетки;
· сдавления грудной клетки, или травматическая асфиксия;
· неосложненные и осложненные переломы ребер;
· переломы ключиц;
· переломы лопаток;
· переломы грудины.
Ушибы грудной клетки – самый частый и самый легкий вид закрытых повреждений. Возникают при воздействии травмирующей силы с относительно большой площадью приложения (удар тупым предметом, падение и т. д.), и сопровождаются нарушением целости кровеносных сосудов кожи и кровоизлиянием в мягкие ткани грудной стенки. Поскольку по нижнему краю каждого ребра проходит межреберный нерв, последний также травмируется. Клинически определяется: боль в месте приложения травмирующей силы, усиливающаяся при дыхательных экскурсиях, кашле, чихании, попытках сесть-встать, лечь-встать, ограниченная припухлость, болезненность при ощупывании, внутрикожные и подкожные кровоизлияния.
Неотложная помощь: на место ушиба на 1–2 ч кладут холод, дают болеутоляющие средства (анальгин, баралгин, пенталгин) и противокашлевые препараты (либексин, тусупрекс, кодтерпин).
Травматическая асфиксиявозникает вследствие сдавления грудной клетки при взрывах зданий, обвалах, множественных переломах ребер. При этом резко повышается давление в венах, что приводит к перерастяжению стенок мелких вен и капилляров и их разрывам. Кожа лица, головы и шеи синюшная или темно-фиолетовая. Отмечаются множественные кровоизлияния в кожу, слизистую оболочку полости рта, коньюнктиву глаз, зрительные нервы и барабанные перепонки, вследствие чего наступает снижение остроты или потеря зрения и слуха. Лицо одутловато, зрачки расширены, вяло реагируют на свет. Вены верхних конечностей расширены, переполнены кровью. При сильном сдавлении грудной клетки прекращается газообмен в легких, наступает остановка дыхания, сердца; без оказания неотложной помощи может наступить смерть.
Неотложная помощь. Устраняют сдавление, освобождают грудную клетку от стесняющей одежды, обеспечивают доступ свежего воздуха. При необходимости дают болеутоляющие. При клинической смерти – проводят ИВЛ и непрямой массаж сердца.
Переломы ребер – наиболее распространенный вид повреждений груди, составляет 5-6 % всех переломов костей у взрослых и значительно меньше в детском и молодом возрасте.
Переломы ребер характеризуются резкой локальной болью в месте перелома, ограничением подвижности в травмированной половине грудной клетки. Могут быть ссадины, кровоподтеки. Дыхание учащено, сопровождается болями, особенно при переходе из горизонтального положения в вертикальное. Пострадавшие обычно сидят неподвижно в вынужденной позе, дышат поверхностно, иногда прерывисто.
Переломы ребер могут осложняться повреждением легких с возникновением пневмоторакса, гемоторакса, подкожной эмфиземы.
Травматический пневмоторакс – скопление свободного воздуха между внутренностным и пристеночным листками плевры. При закрытом пневмотораксе воздух оказывается в замкнутом пространстве плевральной полости в небольшом количестве. При открытом пневмотораксе воздух при вдохе поступает в плевральную полость, при выдохе выходит из нее. Если воздух только входит в полость плевры, но не выходит из нее, то возникает клапанный (напряженный) пневмоторакс. Воздух, нагнетаемый в плевральную полость, оттесняет средостение вместе с сердцем и сосудами в противоположную сторону, отдавливает книзу диафрагму, приводя к опасным для жизни нарушениям дыхания и кровообращения.
Травматический гемоторакс – скопление крови в плевральной полости. При небольшом количестве крови (менее 500 мл) говорят о малом гемотораксе; при объеме крови более 500 мл – о большом. При наличии большого гемоторакса сочетаются признаки обескровливания и дыхательной недостаточности. При сочетании гемоторакса с пневмотораксом возникает гемопневмоторакс.
Постоянным осложнением повреждения трахеи, бронхов, легких является подкожная эмфизема, котораяимеетследующие внешние признаки: в месте проникновения воздуха в подкожную клетчатку и по ходу его распространения отмечается припухлость. Быстрое распространение воздуха в подкожной клетчатке на шею, лицо, грудь и т. д. свидетельствует о наличии у пострадавшего клапанного пневмоторакса. При ощупывании под пальцами слышится характерный хруст (крепитация), напоминающий хруст снега.
Переломы ключиц происходят вследствие прямого удара по ключице или при падении на боковую поверхность плеча, локоть, вытянутую руку.
У взрослых наблюдаются поперечные, косые и оскольчатые переломы ключиц, при которых часто бывает большое смещение отломков. У детей встречаются главным образом поднадкостничные переломы, когда ключица надламывается по типу «зеленой веточки».
Внешне плечевой сустав на стороне перелома по сравнению с другим стоит ниже и несколько впереди. Пострадавший здоровой рукой поддерживает локоть и предплечье поврежденной верхней конечности и прижимает ее к телу. Голова наклонена в сторону повреждения. Плечо на этой стороне кажется более длинным. В области перелома видны припухлость, кровоизлияния. Ощупывание и надавливание на область перелома болезненны. Пассивные движения в плечевом суставе возможны, но вызывают боль в области перелома; иногда при этом определяется ненормальная подвижность и костный хруст.
Переломы лопаток характеризуются болью, припухлостью, кровоизлияниями. Активные и пассивные движения на стороне перелома ограничены. При переломе шейки лопатки плечо вместе с суставной впадиной лопатки свисает книзу. Толстый массив мышц, покрывающий тело лопатки, затрудняет распознавание перелома.
Переломы грудины.Обычно эти повреждения наступают при прямом ударе. Возникают резкая боль в области грудины, припухлость, кровоподтек и дефект в области перелома, иногда костный хруст, а также расстройства дыхания и сердечной деятельности.
Неотложная помощь заключается в придании пострадавшему положения полусидя, местном применении холода, даче обезболивающих препаратов. При сильных болях накладываются давящую крестообразную повязку.
Источник