Загнивание кости при переломе
Остеомиелит – это серьёзное заболевание, которое вызывается гнойными бактериями. Само название болезни состоит из 3 частей. Поражение только костной ткани носит название остит. Если процесс воспаления переходит на надкостницу, то болезнь меняет название на периостит. А при вовлечении в воспаление костного мозга недуг будет называться миелит.
Причины
 Остеомиелит кости возникает только в одном случае – после того, как гнойные микробы проникают в нее. Произойти это может в нескольких случаях. Во-первых, микробы попадают в кости по кровеносному руслу. Это называется гематогенным путем передачи и часто поражает детишек младшего возраста и даже младенцев. У взрослых такой вид заражения не встречается.
Остеомиелит кости возникает только в одном случае – после того, как гнойные микробы проникают в нее. Произойти это может в нескольких случаях. Во-первых, микробы попадают в кости по кровеносному руслу. Это называется гематогенным путем передачи и часто поражает детишек младшего возраста и даже младенцев. У взрослых такой вид заражения не встречается.
Второй вид – это экзогенный путь передачи микробов. То есть бактерии в кости попадают из окружающей среды. Часто такое бывает при переломах, огнестрельных ранениях, или после оперативного вмешательства. И это будет уже называться гнойным остеомиелитом. К этому же виду относится и посттравматический тип, когда микробы в большом количестве попадают в открытую ранку, ссадину или огнестрельное ранение.
Но заболевание в большинстве случаев возникает не всегда, а только при наличии предрасполагающих факторов, к которым можно отнести:
- Алкоголизм.
- Сахарный диабет.
- Пожилой возраст.
- Отсутствие селезёнки.
- Варикоз.
- Атеросклероз.
Как выявить заболевание
В самом начале определить наличие остеомиелита практически невозможно, потому что симптомов его просто нет. Как правило, всё начинается с повышения температуры тела, которая за короткий период повышается до 40 градусов. Присутствуют учащение пульса, плохое самочувствие, слабость и вялость. При этом ошибочно ставится ложный диагноз, например — грипп.
Через несколько дней от момента заражения начинают проявляться и первые настоящие признаки. Это боль над тем местом, где развивается поражение кости, отёк и покраснение кожи. Чаще всего в процесс вовлекаются кости ног. А вот кости рук страдают относительно редко. Такие признаки характерны для инфекции, которая переносится по кровеносному руслу. И если человек впервые замечает эти признаки, то можно говорить о наличии острого гематогенного остеомиелита.
Если воспаление кости имеет экзогенный характер, то здесь на первый план должно выступать наличие раны. Выявляются следующие признаки: покраснение кожи на месте ранения, отёк, общее недомогание, боль, отёк. Если заболевание протекает длительно и в нём можно выделить периоды обострения и ремиссии, то здесь можно говорить о хроническом процессе.
Правильная терапия
 Лечить воспалительный процесс кости можно только в стационаре. Дома справиться с таким серьёзным заболеванием не получится. На первый план здесь выступает серьёзная антибактериальная терапия. Одновременно назначается сразу 2 или даже 3 препарата. Лечение ими может длиться до 2 – 3 месяцев. Одновременно обязательна и дезинтоксикационная терапия, и очищение крови от огромного количества микробов
Лечить воспалительный процесс кости можно только в стационаре. Дома справиться с таким серьёзным заболеванием не получится. На первый план здесь выступает серьёзная антибактериальная терапия. Одновременно назначается сразу 2 или даже 3 препарата. Лечение ими может длиться до 2 – 3 месяцев. Одновременно обязательна и дезинтоксикационная терапия, и очищение крови от огромного количества микробов
При лечении антибиотиками обязательно надо использовать препараты пробиотиков и пребиотиков, так как нередко начинает развиваться дисбактериоз, а это сильно снижает иммунитет. Для того, чтобы в поражённом месте улучшить кровообращение, стоит обязательно использовать такие лекарственные препараты, как трентал или пентоксифиллин.
Особое значение имеет перевязка раны. Это надо делать ежедневно, с использованием разных антибактериальных мазей, например — левомеколя или левосина. Для очищения раны от гнойного содержимого желательно при перевязках применять трипсин или химотрипсин.
При необходимости приходится использовать и оперативное вмешательство. Во время операции проводится очищение раны, удаление костной ткани, которая уже стала нежизнеспособной, выполнении восстановительных операций, например — установление аппарата Илизарова.
Осложнения
Острый остеомиелит – это очень серьёзное заболевание, которое имеет массу осложнений:
- Флегмона.
- Абсцесс.
- Гнойное воспаление сустава, который находится непосредственно над местом разрушения кости.
- Самопроизвольный перелом.
- Контрактуры.
- Анкилоз.
- Образование злокачественных опухолей.
- Сепсис.
- Анемия.
- Амилоидоз.
Выздоровление зависит от степени поражения и распространённости процесса на кость. При хроническом заболевании выздоровление зависит от многих причин, но самое главное здесь – это правильное и своевременное лечение, а также возраст больного.
Источник
Остеомиелит — это одно из сложнейших заболеваний в хирургии. Представляет собой воспаление костей, включая костный мозг и смежные ткани. Переходя в хроническую стадию, инфекционный процесс вызывает деформацию структур и остеосклероз.
Заболевание чаще поражает полые кости конечностей, провоцируя утолщение наружной оболочки и образование полостей с некротизированными участками. Без лечения последние замещаются гноеродными тканями и плотной оболочкой из фиброзных структур, вызывая формирование свищей.
Причины
Этиология и патогенез остеомиелита сложны и недостаточно изучены. Первые указания на инфекционную природу заболевания появились лишь в середине ХІХ века. При этом внимание заострялось только на воспалении костного мозга, что дало повод назвать болезнь остеомиелитом.
Во второй половине столетия удалось доказать ведущую роль пиогенных (выделяющих гной) бактерий и обосновать патогенез гематогенного воспаления.
Для развития заболевания необходимо проникновение патогена в костный мозг. Произойти это может разными путями: через кровь, после травмы, операции или огнестрельного ранения либо из окружающих тканей.
Сегодня медиками установлены следующие причины остеомиелита:
- любой инфекционный очаг в организме (острый тонзиллит, кариес, гайморит);
- фурункулез, одиночные карбункулы;
- хронический пиелонефрит;
- туберкулез;
- открытые ранения и переломы;
- бактериальный миозит;
- эндопротезирование сочленений;
- остеосинтез.
Рассмотренные причины не всегда порождают воспаление костного мозга. Как правило, для развития остеомиелита требуются некоторые предрасполагающие моменты, ослабляющие организм:
- плохой иммунитет;
- воздействие радиации;
- длительный стресс;
- гормональная терапия;
- очаги хронической инфекции.
И даже этих факторов недостаточно для начала болезни. Сигналом к возникновению остеомиелита являются обморожения, травмы, ожоги, ОРВИ, неадекватная реакция на стресс, переутомление.
Хроническая форма заболевания развивается, если больной или врач несвоевременно отреагировали на острую инфекцию.
Симптомы
Интенсивность симптомов, скорость их нарастания, степень разрушения костных структур — все это зависит от формы остеомиелита. Поэтому правильнее рассматривать клиническую картину болезни в зависимости от характера течения.
Первые признаки остеомиелита одинаковы для всех форм заболевания. Это:
- общая слабость;
- боль в месте инфицирования;
- контрактура в расположенных рядом суставах;
- повышение температуры;
- покраснение и отек кожи над местом поражения.
Помимо общей клинической картины, каждая форма воспаления имеет свои, присущие только ей, черты.
Острые симптомы остеомиелита:
- резкое падение АД;
- температура достигает 40° C;
- угнетенность сознания;
- слабость, одышка;
- признаки сердечной недостаточности;
- головная боль давящего характера;
- потливость;
Местные симптомы острого остеомиелита могут оставаться незамеченными или быть ярко выраженными. Врач чаще всего отмечает отек мягких тканей, контурирование венами, покраснение и болезненность кожных покровов над местом воспаления.
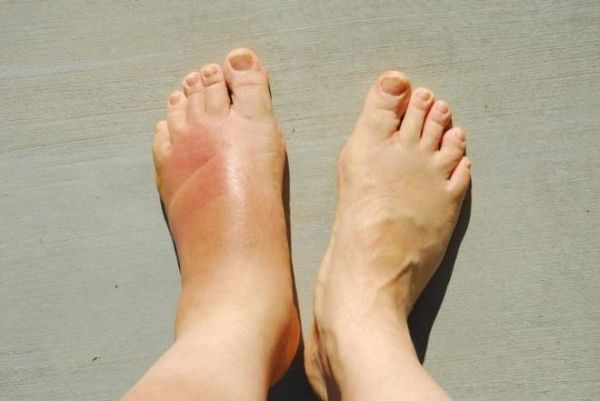
Хроническая форма остеомиелита проявляется менее ярко. При переходе болезни в запущенное состояние пациент отмечает улучшение самочувствия: исчезают симптомы интоксикации, снижается температура, боль из острой становится ноющей.
В зоне поражения формируется один или несколько свищей, иногда открывающихся в значительном удалении от очага остеомиелита. Воспалительный инфильтрат приводит к укорочению или удлинению ноги, искривлению костей.
Закрытие гнойного свища провоцирует рецидив, напоминающий своим началом острое воспаление костной ткани. В результате зарастания канала формируется остеомиелитическая флегмона, повышается внутрикостное давление, нарастает отек мягких тканей и боли. После вскрытия свища состояния пациента приходит в норму.
Классификация
Классификация остеомиелита очень разнообразна и может быть как международной, так и российской. Ну а поскольку единой общепризнанной систематизации не существует, каждый врач вправе решать сам, чем пользоваться.
Современная медицина выделяет два типа остеомиелита, оказывающих прямое влияние на выраженность симптомов и выбор терапии:
- острый процесс. Подразделяется на гематогенный, травматический, огнестрельный и переходящий на кость из смежных тканей;
- хроническое заболевание. Бывает атипичным — абсцесс Броди, синдром Олье и остеомиелит Гарре. Патогенез этих воспалений неизвестен, поскольку роль инфекционного начала не подтверждена. Вторичная форма развивается после острого процесса.
В зависимости от путей занесения инфекции, остеомиелит костей делится на:
- гематогенный. Долгое время его патогенез объясняли только микробной природой, однако аллергическая теория заметно расширила причины зарождения воспаления;
- посттравматический. Гниение кости вызывается инфекцией, попавшей в ткани при открытом повреждении.
По этиологическим признакам остеомиелит разделяют на специфический, возникающий в результате воздействия агентов актиномикоза, сифилиса или туберкулеза и неспецифический, провоцируемый пиогенными микробами.
Какой врач лечит остеомиелит?
Лечение остеомиелита, развившегося в результате травмы, ранения или остеосинтеза проводит травматолог. С остальными формами воспаления кости следует подойти на прием к хирургу. При необходимости доктор направит больного в стационар или займется лечением остеомиелита амбулаторно.
При резком повышении температуры и сильных болях в ноге можно обратиться непосредственно в дежурный травматологический пункт.
Диагностика
Диагностика остеомиелита основана на рентгенографии. Метод исследования позволяет получить разнообразную информацию о костной структуре, однако имеет ряд изъянов: показывает только твердую часть кости и не определяет потери костного вещества раньше 10 суток с начала проявления заболевания.
Поэтому врач для большей достоверности прибегает к дополнительным методам выявления остеомиелита:
- инфракрасной термографии;
- компьютерной сцинтиграфии;
- денситометрии;
- фистулографии;
- ультразвуковому сканированию.
Из лабораторных тестов используют клинический анализ крови, бактериологический посев пункционного материала, определение уровня С-реактивного белка. Подобные исследования позволяют поставить точный диагноз и начать терапию остеомиелита.
Лечение
Необходимо отметить, что воспаление костной ткани, выявленное на раннем этапе, зачастую удается победить только консервативными методами. Они обязательно должны включать назначения медикаментозного и нефармакологического характера.
Современные рекомендации по устранению хирургической инфекции предлагают следующую схему лечения:
- антибиотики — Ко-тримоксазол, Ампициллин, Ванкомицин, Амоксициллин, Цефазолин, Оксациллин;
- иммуномодуляторы — Т-активин, Амиксин, Тимоген, Тималин;
- жидкости для выведения токсинов и устранения интоксикации — Нормосоль, 0,9% хлорид натрия, раствор Рингера.
Диуретики, необходимые для удаления излишней воды из организма, врач определяет в каждом случае индивидуально. При этом Верошпирон и другие калийсберегающие препараты для устранения отеков применять нежелательно.
Местное лечение остеомиелита включает в себя постельный режим, обездвиживание пораженной конечности гипсовой повязкой, исключение любой нагрузки, способной деформировать кость и физиотерапию. Отличный терапевтический эффект показывают электрофорез, УФО, УВЧ.
Если консервативный подход не дает ожидаемого результата, используют хирургические методы борьбы с остеомиелитом.
Советы по корректировке рациона включают употребление повышенного количества белков. Это необходимо для компенсации коллагеновых потерь соединительной ткани костей и сочленений. Лечение остеомиелита подразумевает употребление мясных и молочных продуктов, рыбы и растительных протеинов. При адинамическом типе заболевания специалист назначает парентеральное питание.
Осложнения
Последствия остеомиелита проявляются часто и весьма многообразно. Местные проблемы обусловлены длительно протекающим инфекционным процессом и включают в себя:
- нарушение роста и деформация кости;
- стойкую контрактуру или анкилоз суставов;
- внутреннее кровотечение;
- ложное сочленение;
- озлокачествливание стенок свища;
- патологический вывих или перелом.
Осложнения общего характера включают в себя недостаточность печени и почек, бактериальный эндокардит, пневмонию.
Профилактика
Профилактика остеомиелита основана на соблюдении правил оказания хирургической помощи в догоспитальный период:
- изоляция раневой поверхности асептической повязкой;
- иммобилизация пораженных конечностей в момент перевозки больного;
- срочная доставка пострадавшего в стационар.
Такие меры позволяют значительно снизить риск развития посттравматического воспаления. Профилактика остеомиелита гематогенного характера включает в себя своевременную ликвидацию всех очагов инфекции в организме.
Выздоровление при инфекционном процессе в костях зависит от радикальности и своевременности принятых мер, возраста больного и тяжести состояния. Менее благоприятный исход наблюдается у пациентов с застарелым остеомиелитом, что обусловлено расстройством трофики мягких тканей, ограниченным количеством костных структур вблизи очага воспаления и выраженной дистрофией.
Источник
Посттравматический остеомиелит является серьезным заболеванием, возникающим после травмы костей или операционного вмешательства. Болезнь поражает как мужчин, так и женщин любого возраста.

Причины и особенности
Причиной возникновения заболевания являются болезнетворные бактерии и микроорганизмы, вызывающие гнойное воспаление костей. Чаще всего это золотистые стафилококки. Микроорганизмы попадают в костные и хрящевые ткани во время пореза, травмы или перелома. Различают следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые травмы и переломы способны привести к гнойному воспалению, если рана не была обработана должным образом.
Самыми уязвимыми участками человеческого тела являются те, где кость практически не защищена мягкими тканями. При переломе воспаление, как правило, возникает только на пораженном участке. При многочисленных травмах и переломах гнойные процессы захватывают не только кость и надкостницу, но и распространяются на область мягких тканей.

Огнестрельный остеомиелит является следствием заражения раны при огнестрельном ранении. Чаще всего кость поражается при значительном ранении, множественных травмах и смещении костных обломков.
Послеоперационный остеомиелит возникает при инфицировании раны во время хирургических манипуляций. Несмотря на обработку раны, в организме человека могут оставаться болезнетворные организмы, устойчивые к действию медикаментов. Кроме того, нагноение может произойти после введения спиц, наложения компрессионно-дистракционных аппаратов или скелетного вытяжения. Это спицевой остеомиелит, являющийся разновидностью заболевания.

Контактный остеомиелит является следствием распространения в окружающих кость мягких тканях болезнетворных микроорганизмов. В костномозговой канал бактерии попадают из смежных очагов инфекции. Такими очагами могут быть язвы на теле, абсцессы, флегмоны, стоматологические патологии и т. п. Этот вид заболевания чаще всего встречается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также ослабленные физически, так как слабый иммунитет не способен бороться с бактериями, проникающими в человеческий организм.
Симптомы
Посттравматический остеомиелит сопровождается определенными симптомами. Это заболевание чаще протекает в хронической форме, главными признаками которой являются:
- покраснение и отечность пораженного участка тела;
- болезненные ощущения и гнойные выделения при пальпации;
- образование свищей;
- повышение температуры;
- ухудшение общего состояния;
- нарушение сна;
- слабость и отсутствие аппетита.

При анализе крови выявляются высокие показатели скорости оседания эритроцитов, нарастающие лейкоцитоз и анемия.
Острую форму заболевания характеризуют такие симптомы, как тяжелые разрушения костной ткани, значительная кровопотеря, резкое снижение защитных сил организма, повышение температуры до фебрильных цифр. В области перелома возникают сильные боли, из раны обильно выделяется гнойная жидкость.
Помимо основных симптомов существуют и скрытые признаки остеомиелита. Их выявляют с помощью рентгенологического исследования не ранее, чем через месяц после попадания в рану инфекции и начала воспалительных процессов. К таким скрытым симптомам болезни относятся:
- облитерация сосудов;
- замена мышечных волокон соединительной тканью;
- изменение надкостницы;
- частичная замена костного мозга соединительной тканью.
Диагностика
При обращении к врачу проводится первичный осмотр пациента. На начальных стадиях заболевания поставить диагноз можно только на основании клинических симптомов, так как рентгенологические признаки появляются только через 3–4 недели.

Для изучения воспалительного процесса, степени его распространения и интенсивности пациенту назначают:
- локальную термографию;
- тепловидение;
- сканирование скелета;
- компьютерную томографию;
- фистулографию;
- рентгенограмму.
С помощью рентгена выявляются секвестры и очаги деструкции, зоны остеопороза и остеосклероза, деформация окончаний костных осколков. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Остальные методы диагностики позволяют детально изучить пораженную область, выявить причины гнойных процессов.
Лечение
Лечение посттравматического остеомиелита проводится незамедлительно. Врач ликвидирует воспалительный процесс и устраняет очаг нагноения. На ранних стадиях проводится консервативное лечение с помощью медикаментов. Пациент проходит курс приема антибиотиков с широким спектром действия. Для удаления гнойных скоплений делают пункцию. При легкой форме заболевания такого лечения бывает достаточно.

Если заболевание сопровождается образованием язв, свищей, секвестров, то проводится операция. Без хирургического вмешательства не обойтись и при выраженной интоксикации, сильных болях, нарушении функции конечностей. Также операция проводится, если консервативное лечение не дало положительных результатов.
Перед операцией в течение 10–12 дней пациент проходит необходимые обследования, дающие полную картину заболевания. Это позволяет медикам выбрать наиболее эффективный способ хирургического вмешательства, а также предотвратить возможные осложнения.
Во время операции хирург удаляет омертвевшие участки мягких тканей, некротизированные части кости, вскрывает гнойные образования. Костные дефекты исправляются различными фиксирующими конструкциями. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми средствами и антибиотиками.

Восстановление и профилактика
После операции пациент проходит курс восстановительных процедур, таких как:
- электрофорез;
- УВЧ-терапия;
- лечебная физкультура.
В течение 3 недель остается обязательным прием антибиотиков. Их вводят внутривенно и внутриартериально. В период реабилитации важно принимать витамины и соблюдать диету, направленную на укрепление организма и повышение его защитных функций.
Эффективность лечения зависит от множества факторов: сложности заболевания, возраста пациента, наличия сопутствующих травм и т. д. Поэтому профилактика — лучший способ избежать вторичного воспаления после травмы или рецидива болезни после лечения. Любые травмы, порезы и повреждения должны быть качественно обработаны антибактериальными средствами.
Сразу после повреждения следует убрать из раны инородные тела. Своевременное обращение к врачу при сложных травмах предотвратит появление гнойных процессов в мягких тканях и распространение инфекции на кость.
Источник