Закрытый перелом верхней трети бедра со смещением
Перелом бедренной кости со смещением является самой опасной травмой для человека. Особенно следует беречь себя от травм людям в преклонном возрасте, так как при повреждении шейки бедра приходится долгое время находиться в лежачем положении, из-за этого могут возникнуть осложнения со стороны работы сердечно-сосудистой и дыхательной системы.
Виды перелома бедренной кости
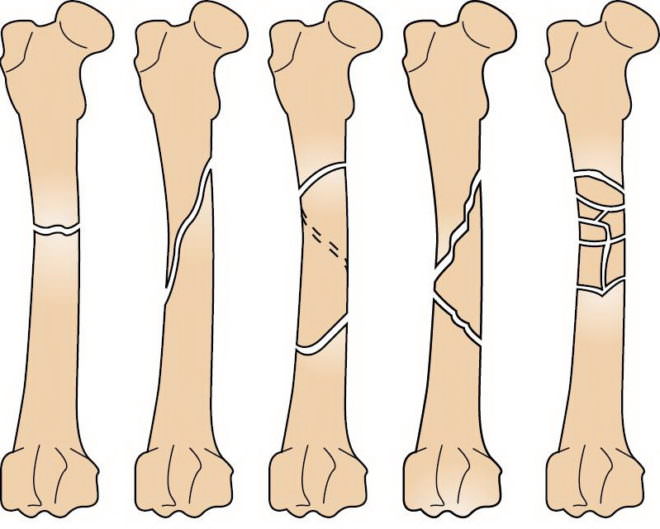
Кость бедра является самой большой трубчатой костью в теле человека. Она поделена на следующие отделы:
- верхний концевой отдел (эпифиз);
- нижний концевой отдел;
- центральный отдел (диафиз);
В связи с этим перелом бедра подразделяется на три вида.
Травма верхнего отдела бедра
Проксимальный отдел бедра располагается в районе тазобедренного, то есть в месте соединения кости с ее головкой.
При травме проксимального отдела повреждаются следующие части кости:
- шейка бедра;
- головка бедра.
Травма шейки бедра самый опасный вид повреждения, и имеет высокий процент осложнений.
Основными признаками травмы верхней трети бедра являются следующие симптомы:
- Болезненность в тазовой области.
- Боль усиливается при постукивании по пятке травмированной ноги.
- Незначительное укорочение ноги.
- Появляется «синдром прилипшей пятки», это когда пострадавший не может оторвать ногу от поверхности.
- В горизонтальном положении нога пострадавшего вывернута наружу.
Гематома появляется в течение пары дней после травмы. В положении лежа боль значительно уменьшается.
Важно! При так называемом «вколоченном переломе» некоторые пострадавшие могут спокойно отрывать ногу от поверхности и даже ходить, опираясь на нее.
Если вовремя не обнаружить такой вид травмы, то «сросшиеся» части костей распадутся, и травма осложнится смещением костей, что в свою очередь затруднит срастание и без того трудно поддающегося заживлению перелома.
Лечение
В настоящее время врачи рекомендуют оперативное лечение при данном виде перелома.
Проводят следующие виды операций:
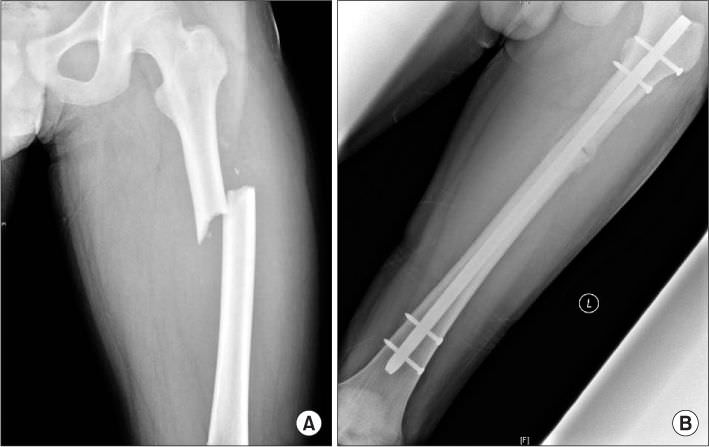
- Фиксация отломков кости при помощи различных приспособлений, например, гвоздя. После операции пациента обездвиживают на 3 недели. Нагружать больную ногу запрещается около полугода.
- Эндопротезирование. После этой операции больному рекомендуют разрабатывать ногу уже через месяц.
- Реабилитация после перелома бедра.
Замена поврежденного сустава, несомненно, является существенным плюсом для пожилых людей.
Травма средней части бедра
Основными симптомами при такой травме являются следующие признаки:
- Болезненные ощущения в месте перелома.
- Нетипичная подвижность кости.
- Нога ниже перелома вывернута кнаружи.
- Укорочение конечности.
- Отек.
Часто кость из-за такого вида травмы смещается из-за сокращения мышц во время травмы.
Лечение
При переломе средней части бедра применяют следующие виды лечения:
- Вытяжение конечности.
- Операция на бедренной кости. Она заключается в фиксации кости при помощи специального штифта.
Также фиксацию сломанной кости производят специальными пластинами.
При лечении перелома с помощью вытяжения поврежденной ноги производят следующие действия:
- Конечность фиксируют на специальном аппарате под углом в зависимости от вида перелома. Фиксацию производят на 1,5-2 месяца.
- После накладывают гипс примерно на 3 месяца.
Ходить можно примерно через два месяца после завершения вытяжки, при этом не сильно нагружая ногу, и только при помощи костылей.
Трудоспособным человек становится через 3-6 месяцев после травмы, этот период во многом зависит от возраста и физической формы пострадавшего.
Травма нижнего отдела бедра
Дистальный отдел бедра – нижняя часть трубчатой кости бедра, чаще всего перелом происходит в области над коленным суставом.
Основными симптомами такого перелома являются следующие признаки:
- боль в колене;
- отек колена;
- ограничена подвижность колена;
- голень может быть повернута внутрь или наружу.
В группе риска такой травмы находятся люди преклонного возраста. Также может возникать перелом бедра со смещением.
Лечение
При травме без смещения проводится следующее лечение:
- Из поврежденного колена спец шприцом выкачивается кровь.
- Скелетное вытяжение.
- Наложение гипса на 4-5 недель.
Лечение может проходить как со вскрытием коленного сустава, так и без вскрытия. При переломе со смещением применяется следующее лечение:
- Производится фиксация отломков специальными пластинами.
- Если перелом был зафиксирован хорошо, то последующее наложение гипса не производят.
При травме среднего отдела бедренной кости у ребенка появляется риск того, что нога укоротится в длину, так как рост конечности в длину происходит именно за счет костей, составляющих коленный сустав. При таком переломе укорочение кости происходит в 25% случаев. Поэтому после перелома бедра часто применяется операция, а также очень важна реабилитация после операции.
Важно! При оказании первой помощи пострадавшему необходимо прощупать область под коленом, для того чтобы убедится есть ли пульс в артерии, так как бедренная артерия находится очень близко к этому отделу.
Физическую активность человек начинает через 3-4 месяца после травмы.
Восстановительный период

Очень важным этапом после перелома бедра станет реабилитация, которая длится до 6 месяцев. Также она может происходить в домашних условиях.
Важно! Быстрое и полное сращивание перелома частей шейки бедра происходит только в детском возрасте.
Как быстро восстановиться после перелома? Несомненно, самый сложный период восстановления у людей наблюдается после перелома шейки бедра. В этом случае важно сразу начать реабилитировать поврежденную ногу.
ЛФК
Гимнастика является основой успешного восстановления ноги. Ее можно начать выполнять уже вскоре после операции, даже не вставая с постели. Можно выполнять следующие упражнения:
- Двигать пальцами на ногах.
- Вращение плечами из положения лежа.
- Вращение головой.
- Упражнения с небольшими гантелями или экспандером для тренировки рук.
Такие действия предотвратят застой крови в теле, и улучшат обмен веществ.
После того, как пациенту разрешат вставать с кровати, арсенал ЛФК пополнят следующие упражнения:
- Сгибание и разгибание колена.
- Поднимание прямых ног поочередно.
- Вращение стопами по кругу.
- Сведение коленей вместе и так далее.
Следующим этапом будет обучение ходьбе с помощью костылей или ходунков, уменьшая опору на руки с момента укрепления мышц ног.
Важно! Дети должны восстанавливаться под присмотром реабилитолога.
Если во время выполнения упражнений возникает боль, ее терпеть нельзя, это вредит сердечно сосудистой системе. Следует принять обезболивающее лекарство.
Массаж
Массаж способен творить чудеса. Плюсами массажа являются следующее:
- Улучшает кровообращение.
- Предотвращает проблемы с легкими.
- Нормализует состояние мышц.
Массаж можно начинать уже на 2 день после операции.
Важно! Массаж следует делать аккуратно, в особенности людям преклонного возраста, чтобы не навредить сердечно сосудистой системе организма.
Продолжительность массажа нужно согласовывать с лечащим врачом. Также не стоит доверять массаж непрофессионалу.
Питание
Питание – важная составляющая периода восстановления после операции, так как для лучшего заживления костей необходим целый комплекс витаминов и минералов. Рацион пациента с переломом ноги должен состоять из следующих продуктов:
- продукты с повышенным содержанием кальция;
- наваристые костные бульоны;
- крупы;
- овощи;
- овощные супы и пюре.
Все эти принципы реабилитации подойдут также людям с переломом бедренной кости, у которых лечение проводилось консервативным методом.
Переломы бедренной кости – очень серьезные травмы. Лучшей профилактикой перелома бедренной кости является поддержание физической активности течении всей жизни, которая укрепляет кости и организм в целом.
Источник
а)
переломы проксимального конца бедренной
кости
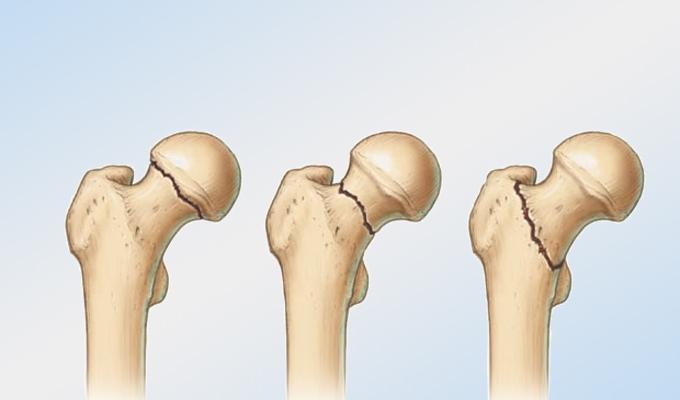
1) Переломы шейки
а.
медиальные –
внутрисуставные; линия перелома проходит
вблизи головки (субкапитальные переломы)
или непосредственно через шейку бедренной
кости (черезшеечные
переломы).
б.
латеральные – внесуставные; линия
перелома располагается вблизи вертелов
(перелом основания шейки)
При
переломах шейки бедра
чаще всего применяется скелетное
вытяжение с приданием периферическому
фрагменту положения отведения и легкого
сгибания в тазобедренном
и коленном суставах с устранением
наружной ротации и тракцией по оси. При
неэффективности консервативных
мероприятий
— оперативное лечение.
2) Чрезвертельные и межвертельные переломы
а.
аддукционные — бедро
приведено,
шеечно-диафизарный угол уменьшен (coxa
vara)
б.
абдукционные — бедро
находится в положении отведения,
шеечно-диафизарный угол увеличен (coxa
valga)
При
этих
переломах успешно применяют метод
постоянного скелетного вытяжения либо
оперативное лечение.
б)
переломы диафиза:
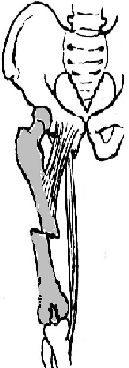
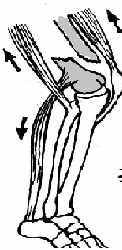
1) Верхняя треть
Центральный
отрезок:
сгибание (m.
iliopsoas)
с отведением (mm.
gluteus
medius
et
minimus)
и вращением кнаружи (m.
piriformis)
Периферический
отрезок:
приведение (приводящие мышцы, гребенчатая
мышца).
2)
средняя треть
– периферический отломок смещается
проксимально по оси (подтягивается за
счет длинных мышц передней и задней
групп). Если уровень перелома на границе
средней и нижней трети – проксимальный
фрагмент под действием приводящих мышц
приводится.
3) Нижняя треть
Центральные
отрезок:
приведение (под действием приводящих
мышц).
Периферический
отрезок:
смещается кзади (икроножная мышца)
NB!
Смещение
периферического отростка часто приводит
к повреждению подколенной артерии.
Лечение
диафизарных переломов
проводят по показаниям методом постоянного
скелетного вытяжения
или оперативным путем
в)
переломы
дистального конца (мыщелковые)
– смещение отломков как при переломах
диафиза в нижней трети.
109. Тактика хирурга при ранениях ягодичной артерии.
При
массивном кровотечении из разможенной
раны ягодичной области поиск и перевязка
центральных концов ягодичных артерий
непосредственной в ране как правило,
трудно выполнимы, а зачастую и невозможны,
т.к. возникает обширная гематома и
ягодичные артерии быстро уходят в
глубину под ягодичные мышцы. Если и
удается зажать поврежденную ягодичную
артерию инструментом и остановить
кровотечение, то этот инструмент
необходимо оставлять в ране. Это
объясняется сложными топографо-анатомическими
взаимоотношениями сосудов и нервов в
ягодичной области. Поэтому при ранениях
ягодичной артерии показана
перевязка внутренней подвздошной
артерии.
110. Обнажение и перевязка бедренной артерии в бедренном треугольнике.
Перевязка
бедренной артерии в бедренном треугольнике
осуществляется ниже
отхождения a.profundafemoris
(на 7-8 см ниже lig.
inguinale).
Техника
перевязки:
1.
Положение больного на спине, бедро
слегка отведено в сторону и ротировано
кнаружи.
2.
Разрез по передне-медиальной поверхности
бедра от середины паховой связки, начиная
на 1-2 см выше нее и вниз на 10-12 см по ходу
проекционной линии сосуда (линия Кэна
– сверху вниз, снаружи кнутри от середины
расстояния между верхней передней
подздошной остью и лобковым симфизом
к медиальному надмыщелку бедренной
кости). Рассекают кожу, подкожную
клетчатку, поверхностную фасцию.
3.
Растягивают рану, высвобождают от
клетчатки широкую фасцию бедра и область
овального отверстия, где может быть
видна большая подкожная вена.
4.
По желобоватому зонду разрезают
поверхностную пластинку fasciae
latae
книзу по направлению кожной раны.
5.
Выделяют бедренные сосуды: бедренная
артерия в ране расположена латерально,
а бедренная вена медиально.
6.
При перевязке артерии на этом уровне
следует наложить лигатуру ниже отхождения
глубокой артерии бедра, сохранив основные
коллатеральные пути кровообращения.
Если бедренная артерия повреждена выше
отхождения глубокой артерии бедра,
следует попытаться наложить сосудистый
шов.
Коллатеральное
кровообращение
при перевязке бедренной артерии
восстанавливается через анастомозы
между: a.
glutea
inferior
(из a.
iliaca
interna)
и a.circumflexa
femoris
lateralis
(ex
a.
profunda
femoris
ex
a.
femoralis);
a.
pudenda
interna
(ex
a.
iliaca
interna)
и a.pudenda
externa
(ex
a.
femoralis);
a.
obturatoria
(ex
a.
iliaca
interna)
и a.circumflexa
femoris
medialis
(ex
a.
profunda
femoris
ex
a.
femoralis).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Æàëîáû íà áîëè â ñðåäíåé òðåòè ëåâîãî áåäðà, óñèëèâàþùèåñÿ ïðè ïîïûòêå äâèæåíèÿ, íåâîçìîæíîñòü ñàìîñòîÿòåëüíîãî ïåðåäâèæåíèÿ. Êëèíè÷åñêèé äèàãíîç: çàêðûòûé ïîïåðå÷íûé ïåðåëîì ëåâîé áåäðåííîé êîñòè íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ñî ñìåùåíèåì îòëîìêîâ.
Íàæàâ íà êíîïêó «Ñêà÷àòü àðõèâ», âû ñêà÷àåòå íóæíûé âàì ôàéë ñîâåðøåííî áåñïëàòíî.
Ïåðåä ñêà÷èâàíèåì äàííîãî ôàéëà âñïîìíèòå î òåõ õîðîøèõ ðåôåðàòàõ, êîíòðîëüíûõ, êóðñîâûõ, äèïëîìíûõ ðàáîòàõ, ñòàòüÿõ è äðóãèõ äîêóìåíòàõ, êîòîðûå ëåæàò íåâîñòðåáîâàííûìè â âàøåì êîìïüþòåðå. Ýòî âàø òðóä, îí äîëæåí ó÷àñòâîâàòü â ðàçâèòèè îáùåñòâà è ïðèíîñèòü ïîëüçó ëþäÿì. Íàéäèòå ýòè ðàáîòû è îòïðàâüòå â áàçó çíàíèé.
Ìû è âñå ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäåì âàì î÷åíü áëàãîäàðíû.
×òîáû ñêà÷àòü àðõèâ ñ äîêóìåíòîì, â ïîëå, ðàñïîëîæåííîå íèæå, âïèøèòå ïÿòèçíà÷íîå ÷èñëî è íàæìèòå êíîïêó «Ñêà÷àòü àðõèâ»
Æàëîáû íà âûíóæäåííîå ïîëîæåíèå êîíå÷íîñòè, îñòðóþ áîëü â îáëàñòè íèæíåé òðåòè ëåâîé ãîëåíè. Êëèíè÷åñêèé äèàãíîç: çàêðûòûé îñêîëü÷àòûé ïåðåëîì îáåèõ êîñòåé ëåâîé ãîëåíè â íèæíåé òðåòè ñî ñìåùåíèåì. Ðåïîçèöèÿ îòëîìêîâ ïîä ìåñòíîé àíåñòåçèåé, ïðîãíîç.
èñòîðèÿ áîëåçíè [14,3 K], äîáàâëåí 23.03.2009
Çàêðûòûé ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ ïî øèðèíå è äëèíå. Æàëîáû â äåíü îñìîòðà. Îáùèé îñìîòð. Ïëàí è äàííûå îáñëåäîâàíèÿ. Êëèíè÷åñêèé äèàãíîç. Ëå÷åíèå. Äíåâíèê êóðàöèè áîëüíîãî. Âûïèñíîé ýïèêðèç.
èñòîðèÿ áîëåçíè [21,2 K], äîáàâëåí 10.11.2008
Æàëîáû íà ïîñòîÿííóþ áîëü â îáëàñòè ïåðåëîìà; ææåíèå è áîëü â ñòîïå; îòñóòñòâèå ÷óâñòâèòåëüíîñòè â îáëàñòè II ìåæïàëüöåâîãî ïðîìåæóòêà, ðàçãèáàòåëüíûõ äâèæåíèé ïàëüöåâ ëåâîé ñòîïû. Çàêðûòûé ïåðåëîì ëåâîé áîëüøåáåðöîâîé êîñòè. Õðîíè÷åñêèé ñòåàòîãåïàòîç.
èñòîðèÿ áîëåçíè [20,3 K], äîáàâëåí 23.03.2009
Àíàìíåç æèçíè áîëüíîãî, ñèìïòîìû è æàëîáû. Îáñòîÿòåëüñòâà òðàâìû. Ëàáîðàòîðíûå îáñëåäîâàíèÿ, îñìîòð âðà÷à. Îáîñíîâàíèå äèàãíîçà «ïåðåëîì âåðõíåé òðåòè ëåâîé ïëå÷åâîé êîñòè ñî ñìåùåíèåì» ñ ýëåìåíòàìè äèôôåðåíöèàëüíîé äèàãíîñòèêè. Îáùèå ïðèíöèïû ëå÷åíèÿ.
èñòîðèÿ áîëåçíè [27,3 K], äîáàâëåí 02.12.2016
Æàëîáû íà ìîìåíò ïîñòóïëåíèÿ. Îáñòîÿòåëüñòâà ïîëó÷åíèÿ òðàâìû. Ñîñòîÿíèå îñíîâíûõ îðãàíîâ è ñèñòåì áîëüíîãî. Îñìîòð ïîðàæåííîãî ñóñòàâà. Ïëàí äîïîëíèòåëüíûõ ìåòîäîâ èññëåäîâàíèÿ. Êëèíè÷åñêèé äèàãíîç è åãî îáîñíîâàíèå. Ïëàí ëå÷åíèÿ è ðåàáèëèòàöèè.
èñòîðèÿ áîëåçíè [14,1 K], äîáàâëåí 23.03.2009
Àíàìíåç æèçíè è çàáîëåâàíèÿ áîëüíîãî, æàëîáû ïðè ïîñòóïëåíèè. Ïëàí è îöåíêà ðåçóëüòàòîâ îáñëåäîâàíèÿ. Ïîñòàíîâêà äèàãíîçà — çàêðûòûé ÷ðåçâåðòåëüíûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì. Íàçíà÷åíèå ëå÷åíèÿ è ïîñëåîïåðàöèîííîå îáñëåäîâàíèå ïàöèåíòà.
èñòîðèÿ áîëåçíè [18,0 K], äîáàâëåí 22.05.2012
Èñòîðèÿ æèçíè ïàöèåíòêè, æàëîáû ïðè ïîñòóïëåíèè è èññëåäîâàíèå åå îáùåãî ñîñòîÿíèÿ. Ïëàí è ðåçóëüòàòû îáñëåäîâàíèÿ. Îáîñíîâàíèå êëèíè÷åñêîãî äèàãíîçà — çàêðûòûé ÷ðåçâåðòåëüíûé ïåðåëîì áåäðåííîé êîñòè ñî ñìåùåíèåì. Ïëàí ëå÷åíèÿ è ïðîãíîç ïîñëå îïåðàöèè.
èñòîðèÿ áîëåçíè [25,2 K], äîáàâëåí 30.05.2014
Ïåðåëîì êîñîé íåîïîðíûé íèæíåé òðåòè áîëüøåáåðöîâîé êîñòè ñî ñìåùåíèåì ïî äëèíå íà 0.5ñì ïî øèðèíå íà 1ñì. Îñêîëü÷àòûé ïåðåëîì â ñðåäíåé òðåòè ìàëîáåðöîâîé êîñòè ñî ñìåùåíèåì ïî äëèíå íà 1 ñì è óãëîâûì ñìåùåíèåì â 150 ãðàäóñîâ. Æàëîáû ïðè ïîñòóïëåíèè.
èñòîðèÿ áîëåçíè [21,0 K], äîáàâëåí 03.05.2009
Ðåçêàÿ áîëü â ëåâîì áåäðå, ïëå÷åâîì ñóñòàâå, íåâîçìîæíîñòü ñîâåðøàòü àêòèâíûå äâèæåíèÿ ïîðàæåííûìè íîãîé è ðóêîé, ðàíà êèñòè. Îòêðûòàÿ ðåïîçèöèÿ îòëîìêîâ ëåâîé ïëå÷åâîé êîñòè. Èíòðàìåäóëëÿðíûé îñòåîñèíòåç ëåâîé áåäðåííîé êîñòè øòèôòîì ñ áëîêèðîâàíèåì.
èñòîðèÿ áîëåçíè [34,1 K], äîáàâëåí 18.10.2012
Çàêðûòûé êîñî-âèíòîîáðàçíûé ïåðåëîì íèæíåé òðåòè äèàôèçà îáåèõ êîñòåé ïðàâîé ãîëåíè ñî ñìåùåíèåì îòëîìêîâ. Ñèëüíàÿ áîëü â ìåñòå ïåðåëîìà, îòåê ëåâîé ãîëåíè, íåâîçìîæíîñòü ñàìîñòîÿòåëüíîãî ïåðåäâèæåíèÿ; îáùàÿ ñëàáîñòü, ÷óâñòâî ñòðàõà, òàõèêàðäèÿ.
èñòîðèÿ áîëåçíè [20,9 K], äîáàâëåí 03.12.2010
Источник
Ïëàí ëå÷åíèÿ ïàöèåíòà ñ ïåðåëîìîì ëåâîé áåäðåííîé êîñòè. Êóïèðîâàíèå áîëåâîãî ñèíäðîìà ïðè ïîìîùè ìåñòíîé àíåñòåçèè, îáåçáîëèâàþùèõ è óñïîêîèòåëüíûõ ïðåïàðàòîâ. Ïðèìåíåíèå ìåõàíîòåðàïèè äëÿ ðàçðàáîòêè ñóñòàâîâ è âîññòàíîâëåíèÿ äâèãàòåëüíûõ ôóíêöèé.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ôåäåðàëüíîå ãîñóäàðñòâåííîå áþäæåòíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå âûñøåãî îáðàçîâàíèÿ
«Àëòàéñêèé ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò»
Ìèíèñòåðñòâà çäðàâîîõðàíåíèÿ Ðîññèéñêîé Ôåäåðàöèè
Êàôåäðà ñïåöèàëèçèðîâàííîé õèðóðãèè ïî óðîëîãèè, òðàâìàòîëîãèè è îôòàëüìîëîãèè
Èñòîðèÿ áîëåçíè
Êëèíè÷åñêèé äèàãíîç: Çàêðûòûé ÷ðåçâåðòåëüíûé ïåðåëîìëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì
Âûïîëíèëà: ñòóäåíòêà 512 ãð. ßðóíè÷åâà Å.Â.
Ïðåïîäàâàòåëü: Øîêèðîâ Ê.Ê.
Áàðíàóë 2017
ÏÀÑÏÎÐÒÍÛÅ ÄÀÍÍÛÅ
ÔÈÎ: ÕÕÕ
Ïîë: æåíñêèé
Âîçðàñò: 73 ãîäà (äàòà ðîæäåíèÿ 10.02.1944)
Ïîñòîÿííîå ìåñòî æèòåëüñòâà: ã. Áàðíàóë
Ìåñòî ðàáîòû, ïðîôåññèÿ, äîëæíîñòü: ïåíñèîíåð
Äàòà ïîñòóïëåíèÿ: 17.01.17
Êëèíè÷åñêèé äèàãíîç: ×ðåçâåðòåëüíûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì.
Îñíîâíûå æàëîáû
Íà óìåðåííóþ áîëü â âåðõíåé òðåòè ëåâîãî áåäðà ñ ëàòåðàëüíîé ñòîðîíû, óñèëèâàþùóþñÿ ïðè äâèæåíèè â òàçîáåäðåííîì ñóñòàâå.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ (Anamnesismorbi)
Ñî ñëîâ áîëüíîé òðàâìó ïîëó÷èëà 17.02.17 â 10.30. â ðåçóëüòàòå ïàäåíèÿ íà óëèöå, íà çåìëþ íà ëåâûé áîê. Ïðèáûâøåé ÷åðåç ÷àñ ïîñëå ïîëó÷åíèÿ òðàâìû, áðèãàäîé ÑÌÏ áûëà îñóùåñòâëåíà òðàíñïîðòíàÿ èììîáèëèçàöèÿ ëåâîé íèæíåé êîíå÷íîñòè ïíåâìàòè÷åñêîé øèíîé, èíúåêöèÿ sol. Tramali, sol. NaCl 0,9 % â ïðàâóþ êóáèòàëüíóþ âåíó (ïî äàííûì ñîïðîâîäèòåëüíîãî ëèñòà). Áîëüíàÿ äîñòàâëåíà áðèãàäîé ÑÌÏ â ÁÑÌÏ ÷åðåç 1,5 ÷àñà ïîñëå ïîëó÷åíèÿ òðàâìû, ëåæà íà íîñèëêàõ.
Èñòîðèÿ æèçíè (Anamnesisvitae)
Ðîäèëàñü 10.02.1994 ã. Ôèçè÷åñêè è èíòåëëåêòóàëüíî ðàçâèâàëàñü íîðìàëüíî, îò ñâåðñòíèêîâ íå îòñòàâàëà. Îáðàçîâàíèå âûñøåå. Ìàòåðèàëüíî îáåñïå÷åíà, æèëèùíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíûå, ïèòàíèå ðåãóëÿðíîå.
Ïðîôåññèîíàëüíûõ âðåäíîñòåé íåò.
Âðåäíûå ïðèâû÷êè (êóðåíèå, óïîòðåáëåíèå àëêîãîëÿ, óïîòðåáëåíèå íàðêîòèêîâ, òîêñèêîìàíèÿ) îòðèöàåò.
Ïåðåíåñåííûå çàáîëåâàíèÿ: ÎÐÂÈ 1-2 ðàçà â ãîä, âåòðÿíêà, êîðü, êðàñíóõà.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç: Âåíåðè÷åñêèå çàáîëåâàíèÿ, ìàëÿðèþ, òèôû è òóáåðêóëåç îòðèöàåò. Êîíòàêòà ñ èíôåêöèîííûìè áîëüíûìè íå èìåë. Êîìïîíåíòû êðîâè íå ïåðåëèâàëèñü, èíúåêöèè ïðîèçâîäèëèñü.
Àëëåðãè÷åñêèå ðåàêöèè îòðèöàåò.
Íàñëåäñòâåííîñòü íå îòÿãîùåíà.
STATUSPRESENSCOMMUNIS
Îáùåå ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Òåëîñëîæåíèå ïðîïîðöèîíàëüíîå, êîíñòèòóöèÿ íîðìîñòåíè÷åñêàÿ. Îñàíêà ïðÿìàÿ. Ðîñò 170cì, âåñ 67êã. Öâåò êîæíûõ ïîêðîâîâ òåëåñíûé, ýëàñòè÷íîñòü êîæè íå ñíèæåíà, êîæà ñóõàÿ. Ïîäêîæíî-æèðîâîé ñëîé ðàçâèò ñëàáî. Óãëû ðòà ñèììåòðè÷íûå, öâåò ãóá ðîçîâûé. Ñëèçèñòàÿ îáîëî÷êà ïîëîñòè ðòà ðîçîâîãî öâåòà, âëàæíàÿ. ßçûê ðîçîâûé, âëàæíûé, êîðåíü îáëîæåí áåëûì íàëåòîì. Ìèíäàëèíû èç-çà äóæåê íå âûñòóïàþò. Àêò ãëîòàíèÿ íå íàðóøåí.
Ñòåïåíü ðàçâèòèÿ ìûøå÷íîé ñèñòåìû óìåðåííàÿ. Èñêðèâëåíèÿ êîñòåé íåò.
Ôîðìà ãðóäíîé êëåòêè íîðìîñòåíè÷åñêàÿ, ñèììåòðè÷íàÿ. Ãðóäíàÿ êëåòêà ñèììåòðè÷íî ó÷àñòâóåò â àêòå äûõàíèÿ. Òèï äûõàíèÿ ñìåøàííûé. ×àñòîòà äûõàòåëüíûõ äâèæåíèé 18 â ìèíóòó, äûõàíèå âåçèêóëÿðíîå, ðèòìè÷íîå, õðèïîâ íåò. Ïàòîëîãè÷åñêîé ïóëüñàöèè â îáëàñòè ñåðäöà è âíåñåðäå÷íîé îáëàñòè íå âûÿâëåíî.
Ïóëüñ ñèíõðîííûé íà îáåèõ ðóêàõ, ÷àñòîòà ïóëüñà 75 óäàðà â ìèíóòó, ðèòìè÷íûé, ìÿãêèé, ïîëíûé. ×àñòîòà ñåðäå÷íûõ ñîêðàùåíèé 75 â ìèíóòó, íîðìîêàðäèÿ, ðèòì ïðàâèëüíûé. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Íà ðóêàõ: ÀÄs=12090ìì ðò ñò; ÀÄd=12090ìì ðò ñò.
Æèâîò ïðàâèëüíîé êîíôèãóðàöèè, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ, íå âçäóò. Âèäèìîé ïåðèñòàëüòèêè è àíòèïåðèñòàëüòèêè íå îáíàðóæåíî. Ðàçâèòèÿ ïîäêîæíûõ âåíîçíûõ àíàñòîìîçîâ íå âûÿâëåíî. Æèâîò ìÿãêèé, òîíóñ ìûøö ñîõðàíåí, ìûøå÷íîãî íàïðÿæåíèÿ íåò.
Àêò äåôåêàöèè è ìî÷åèñïóñêàíèÿ íå íàðóøåí.
Öåíòðàëüíàÿ íåðâíàÿ ñèñòåìà
Ãëàçíûå ÿáëîêè ïî ñðåäíåé ëèíèè íîðìàëüíîé âåëè÷èíû. Çðà÷êè îêðóãëîé ôîðìû, àíèçîêîðèÿ íå îòìå÷àåòñÿ. Ôîòîðåàêöèÿ íîðìàëüíàÿ. Ìûøå÷íûé òîíóñ â íîðìå.
Ñèñòåìà îðãàíîâ äûõàíèÿ
Äûõàíèå ÷åðåç íîñ ñâîáîäíîå, ðîâíîå, ðèòìè÷íîå. Ýêñêóðñèÿ ãðóäíîé êëåòêè ðàâíîìåðíàÿ. ×ÄÄ 18 â ìèí. Ïåðêóòîðíî çâóê ÿñíûé ëåãî÷íûé. Àóñêóëüòàòèâíî äûõàíèå æåñòêîå, õðèïîâ íåò.
Ñèñòåìà îðãàíîâ êðîâîîáðàùåíèÿ
Îáëàñòü ñåðäöà è êðóïíûõ ñîñóäîâ íå èçìåíåíà. Ãðàíèöû ñåðäöà íå ðàñøèðåíû. Òîíû ñåðäöà ÿñíûå. Ðèòì ïðàâèëüíûé. Ñåðäå÷íûå øóìû íå âûñëóøèâàþòñÿ. Ïóëüñ íà ìàãèñòðàëüíûõ è ïåðèôåðè÷åñêèõ àðòåðèÿõ óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ. ÀÄ 130/80 ìì.ðò.ñò. ×ÑÑ 80 â ìèí.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
ßçûê ðîçîâûé, âëàæíûé, ñ íàëåòîì áåëîãî öâåòà. Æèâîò ñèììåòðè÷íûé, óìåðåííî âçäóò, ìÿãêèé, ïðè ïàëüïàöèè áåçáîëåçíåííûé. Ïå÷åíü ïàëüïàòîðíî ïî êðàþ ðåáåðíîé äóãè, æåë÷íûé ïóçûðü íå ïàëüïèðóåòñÿ. Ïðè ïåðêóññèè — òèìïàíèò. Ïèòàíèå per os. Ñòóë îôîðìëåííûé, îáû÷íîãî öâåòà, îäíîêðàòíûé.
Ñèñòåìà îðãàíîâ ìî÷åîòäåëåíèÿ
Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå. Ìî÷à ñîëîìåííî-æåëòîãî öâåòà. Íàëè÷èå ïðèìåñåé êðîâè â ìî÷å íå îòìå÷àåò. Ãèïåðåìèè è ïðèïóõëîñòè â îáëàñòè ïî÷åê íå îáíàðóæèâàåòñÿ. Ñèìïòîì Ïàñòåðíàöêîãî è «ïîêîëà÷èâàíèÿ» îòðèöàòåëüíûå ñ îáåèõ ñòîðîí.
STATUSORTOPEDICUS
Ïàöèåíòêà ëåæèò íà ñïèíå.
Ãîëîâà ðàñïîëîæåíà ïî ñðåäíåé ëèíèè.
Íàäïëå÷üÿ ðàñïîëîæåíû íà îäíîì óðîâíå, äëèíà 16,5 ñì ñïðàâà è ñëåâà.
Ãðóäíàÿ êëåòêà ñèììåòðè÷íàÿ, íîðìîñòåíè÷åñêîé êîíñòèòóöèè, îáå ïîëîâèíû ãðóäíîé êëåòêè îäèíàêîâî ïðèíèìàþò ó÷àñòèå â àêòå äûõàíèÿ.
Òðåóãîëüíèêè òàëèè ïî 4,5 ñì ñïðàâà è ñëåâà.
Êðûëüÿ ïîäâçäîøíûõ êîñòåé íàõîäÿòñÿ íà îäíîì óðîâíå.
Ïî îòâåñó ïóïîê ïî ñðåäíåé ëèíèè.
Ôèçèîëîãè÷åñêèå èçãèáû ïîçâîíî÷íèêà âûðàæåíû óìåðåííî.
Ëèíèÿ îñòèñòûõ îòðîñòêîâ ñîîòâåòñòâóåò îòâåñó, îòâåñ ïðîõîäèò ÷åðåç ìåæúÿãîäè÷íóþ ñêëàäêó.
Óãëû ëîïàòîê íàõîäÿòñÿ íà îäíîì óðîâíå.
Èçìåðåíèÿ | Ñïðàâà(ñì) | Ñëåâà(ñì) |
Îòíîñèòåëüíàÿ äëèíà âåðõíåé êîíå÷íîñòè | 62 | 62 |
Îòíîñèòåëüíàÿ äëèíà íèæíåé êîíå÷íîñòè | 101 | 102 |
Àáñîëþòíàÿ äëèíà: ïëå÷à | 33 | 33 |
Ïðåäïëå÷üÿ | 30 | 30 |
Áåäðà | 49 | 50 |
Ãîëåíè | 46 | 46 |
Îêðóæíîñòü ïëå÷à: Âåðõíÿÿ òðåòü | 28 | 27 |
Ñðåäíÿÿ òðåòü | 25 | 25 |
Íèæíÿÿ òðåòü | 24 | 24 |
Îêðóæíîñòü ïðåäïëå÷üÿ: Âåðõíÿÿ òðåòü | 24 | 24 |
Ñðåäíÿÿ òðåòü | 20 | 20 |
Íèæíÿÿ òðåòü | 16 | 16,5 |
Îêðóæíîñòü áåäðà: Âåðõíÿÿ òðåòü | 51 | 47 |
Ñðåäíÿÿ òðåòü | 49,5 | 44 |
Íèæíÿÿ òðåòü | 47 | 39 |
Îêðóæíîñòü ãîëåíè: Âåðõíÿÿ òðåòü | 36 | 31 |
Ñðåäíÿÿ òðåòü | 32 | 24 |
Íèæíÿÿ òðåòü | 24 | 20,5 |
Èçìåðåíèÿ àìïëèòóäû äâèæåíèé â êðóïíûõ ñóñòàâàõ
Ñïðàâà | ñëåâà | |
Ïëå÷åâîé ñóñòàâ: ñãèáàíèå/ðàçãèáàíèå | 90/0/60 | 90/0/60 |
Îòâåäåíèå/ïðèâåäåíèå | 90/0/70 | 90/0/70 |
Íàðóæíàÿ/âíóòðåííÿÿ ðîòàöèÿ | 50/0/60 | 50/0/60 |
Ëîêòåâîé ñóñòàâ: ñãèáàíèå/ðàçãèáàíèå | 150/0/0 | 155/0/0 |
Ëó÷åçàïÿñòíûé ñóñòàâ: ñãèáàíèå/ðàçãèáàíèå | 55/0/55 | 55/0/55 |
Ïðîíàöèÿ/ñóïèíàöèÿ | 90/0/80 | 85/0/80 |
Ëó÷åâàÿ/ëîêòåâàÿ äåâèàöèÿ | 20/0/40 | 20/0/40 |
Òàçîáåäðåííûé ñóñòàâ: ñãèáàíèå/ðàçãèáàíèå | 45/0/0 | 105/0/10 |
Îòâåäåíèå/ïðèâåäåíèå | 10/0/10 | 50/0/30 |
Íàðóæíàÿ/âíóòðåííÿÿ ðîòàöèÿ | 0/0/0 | 45/0/45 |
Êîëåííûé ñóñòàâ: ñãèáàíèå/ðàçãèáàíèå | 30/0/10 | 130/0/15 |
Ãîëåíîñòîïíûé ñóñòàâ: òûëüíàÿ/ïîäîøâåííàÿ ôëåêñèÿ | 40/0/50 | 40/0/50 |
STATUS LOCALIS
ïåðåëîì áåäðåííûé àíåñòåçèÿ ìåõàíîòåðàïèÿ
Ïàöèåíòêà ëåæèò íà ñïèíå, ïîëîæåíèå â ïîñòåëè âûíóæäåííîå. Ëåâàÿ íèæíÿÿ êîíå÷íîñòü óëîæåíà íà øèíó Áåëåðà. Ôóíêöèîíèðóåò ñêåëåòíîå âûòÿæåíèå çà áóãðèñòîñòü ëåâîé áîëüøåáåðöîâîé êîñòè ñ ãðóçîì 6 êã. Ïðè îñìîòðå êîæíûå ïîêðîâû ëåâîé íèæíåé êîíå÷íîñòè îáû÷íîé îêðàñêè ñ åäèíè÷íûìè òåëåàíãèîýêòàçèÿìè, ôîðìà åå íå èçìåíåíà, îñü ïðàâèëüíàÿ. Îòíîñèòåëüíîãî, àáñîëþòíîãî óêîðî÷åíèÿ è ðîòàöèè ëåâîé íîãè íå âûÿâëåíî. Ïðè ïàëüïàöèè ãèïåðòåðìèÿ, êðåïèòàöèÿ è ïàòîëîãè÷åñêàÿ ïîäâèæíîñòü â îáëàñòè ïðîêñèìàëüíîãî îòäåëà ëåâîãî áåäðà îòñóòñòâóåò. Îòìå÷àåòñÿ áîëåçíåííîñòü ïðè ïàëüïàöèè â îáëàñòè áîëüøîãî âåðòåëà ëåâîé áåäðåííîé êîñòè, óñèëèâàþùàÿñÿ ïðè íàãðóçêå íà áîëüøîé âåðòåë è ïî îñè áåäðà, íåçíà÷èòåëüíîå óâåëè÷åíèå îêðóæíîñòè áåäðà â âåðõíåé òðåòè çà ñ÷åò óìåðåííîãî îòåêà ìÿãêèõ òêàíåé. Àêòèâíûå è ïàññèâíûå äâèæåíèÿ â ëåâîì òàçîáåäðåííîì ñóñòàâå ðåçêî îãðàíè÷åíû èç-çà áîëè. Ïóëüñàöèÿ ñîñóäîâ ïðîêñèìàëüíåå è äèñòàëüíåå ìåñòà ïîâðåæäåíèÿ ñîõðàíåíà, íå èçìåíåíà, îäèíàêîâîãî íàïîëíåíèÿ è íàïðÿæåíèÿ íà ñèììåòðè÷íûõ ó÷àñòêàõ íèæíèõ êîíå÷íîñòåé. Íåâðîëîãè÷åñêèõ ðàññòðîéñòâ äèñòàëüíåå ìåñòà ïîâðåæäåíèÿ íå âûÿâëåíî.
Ïðåäâàðèòåëüíûé äèàãíîç:
Çàêðûòûé ïåðåëîì ïðîêñèìàëüíîãî îòäåëà ëåâîé áåäðåííîé êîñòè.
Ïëàí è ðåçóëüòàòû îáñëåäîâàíèÿ
1. Ðåíòãåíîãðàôèÿ ëåâîãî òàçîáåäðåííîãî ñóñòàâà
2. Îáùèé àíàëèç êðîâè
3. Îáùèé àíàëèç ìî÷è
4. RW, ìàðêåðû âèðóñíûõ ãåïàòèòîâ è ÂÈ×-èíôåêöèè
5. Îïðåäåëåíèå ãðóïïû êðîâè è ðåçóñ-ôàêòîðà
6. Áèîõèìè÷åñêèé àíàëèç êðîâè
7. Êîàãóëîãðàììà
8. ÝÊÃ
9. Ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè
Ðåíòãåíîãðàôèÿ òàçîáåäðåííîãî ñóñòàâà îò 17.01.17
Íà ðåíòãåíîãðàììå ëåâîãî òàçîáåäðåííîãî ñóñòàâà â ïðÿìîé ïðîåêöèè îïðåäåëÿåòñÿ ÷ðåçâåðòåëüíûé ïåðåëîì áåäðà ñî ñìåùåíèåì îòëîìêîâ.
Îáùèé àíàëèç êðîâè îò 17.01.17
Hb 127,0 ã/ë,
ýðèòðîöèòû — 4.4210¹²/ë,
òðîìáîöèòû 187·109/ë,
ëåéêîöèòû — 7.8·109/ë, íåéòðîôèëû 65,3%, ëèìôîöèòû — 23%, ìîíîöèòû — 8,7%, ýîçèíîôèëû — 1,8 %, áàçîôèëû — 0,9 %,
ÑÎÝ 14 ìì/÷.
RW, ìàðêåðû âèðóñíûõ ãåïàòèòîâ è ÂÈ×-èíôåêöèè îò 17.01.17 îòðèöàòåëüíûå
Êîàãóëîãðàììà îò 17.01.17
Ïðîòðîìáèíîâûé èíäåêñ 87 %
Ôèáðèíîãåí 3,25 ã/ë
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 17.01.17
Îáùèé áåëîê 67 ã/ë
Áèëèðóáèí îáùèé 8,2 ìêìîëü/ë
Õîëåñòåðèí 7,0 ììîëü/ë
Ãëþêîçà 5,9 ììîëü/ë
Îáùèé àíàëèç ìî÷è îò 17.01.17
Öâåò — æåëòûé
Ïðîçðà÷íîñòü — ïîëíàÿ
Îòíîñèòåëüíàÿ ïëîòíîñòü — 1012
Ðåàêöèÿ (ðí) — êèñëàÿ
Áåëîê — 0,05
Ãëþêîçà — íåò
Ïëîñêèå ýïèòåëèàëüíûå êëåòêè — íåìíîãî
Ñëèçü — óìåðåííîå êîëè÷åñòâî
Ñîëè — íåò
ÝÊÃ îò 17.01.17
ÝÎÑ íå îòêëîíåíà. Ðèòì ñèíóñîâûé, ïðàâèëüíûé. ×ÑÑ 70 â ìèí.
Ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè îò 17.01.17
Ëåãî÷íûå ïîëÿ áåç î÷àãîâûõ è èíôèëüòðàòèâíûõ òåíåé. Ëåãî÷íîé ðèñîíîê äèôôóçíî óñèëåí, äåôîðìèðîâàí ïî ñìåøííîìó òèïó. Êîðíè ì. ñòðóêòóðíûå. Ñåðäöå ðàñøèðåíî çà ñ÷åò ëåâû îòäåëîâ. Ñèíóñû ñâîáäíûå.
Êëèíè÷åñêèé äèàãíîç:
Çàêðûòûé ÷ðåçâåðòåëüíûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì.
Ïëàí ëå÷åíèÿ
Ðåæèì — ïîñòåëüíûé
Äèåòà — ÎÂÄ.
Rp. Amoxicillini 0,5
D.t.d. N. 16 in caps
S.Ïî 1 êàïñóëå 3 ðàçà â äåíü.
Ketoroli 1,0 â/ì ïðè áîëÿõ
 ñâÿçè ñ ïîæèëûì âîçðàñòîì ïàöèåíòêè (73 ãîäà), âûíóæäåííûì ïîëîæåíèåì è ãèïîäèíàìèåé ïðè êîíñåðâàòèâíîì ëå÷åíèè (ñêåëåòíûì âûòÿæåíèåì èëè êîêñèòíîé ãèïñîâîé ïîâÿçêîé â òå÷åíèå 2,5-3 ìåñ.), è ðàííåé ìîáèëèçàöèè, áîëüíîé ïîêàçàíî îïåðàòèâíîå ëå÷åíèå. Íàèáîëåå öåëåñîîáðàçíî âûïîëíåíèå îñòåîñèíòåçà äèíàìè÷åñêèì âèíòîì ñ äèàôèçàðíîé íàêëàäêîé (DHS) èëè ñ ïîìîùüþ ïðîêñèìàëüíîãî èíòðàìåäóëëÿðíîãî øòèôòà ñ áëîêèðîâàíèåì (PFN).
ÏËÀÍ ÐÅÀÁÈËÈÒÀÖÈÈ
Îáåçáîëèâàþùèå ìåðîïðèÿòèÿ. Ïîñëå ïåðåëîìà è îñîáåííî ïîñëå îïåðàöèè ÷åëîâåê èñïûòûâàåò ñèëüíóþ áîëü. Äëÿ óñïåøíîé ðåàáèëèòàöèè áîëåâîé ñèíäðîì íåîáõîäèìî êóïèðîâàòü. Äëÿ ýòîãî èñïîëüçóåòñÿ ìåñòíàÿ àíåñòåçèÿ, îáåçáîëèâàþùèå è óñïîêîèòåëüíûå ïðåïàðàòû.
Ìåõàíîòåðàïèÿ. Ìåõàíîòåðàïèÿ — ôèçè÷åñêèå óïðàæíåíèÿ, êîòîðûå âûïîëíÿþòñÿ ïðè ïîìîùè ñïåöèàëüíûõ àïïàðàòîâ è ïðèáîðîâ, â îñíîâíîì ïðåäíàçíà÷åííûõ äëÿ ðàçðàáîòêè ñóñòàâîâ è âîññòàíîâëåíèÿ äâèãàòåëüíûõ ôóíêöèé.
Ôèçèîòåðàïèÿ. Ôèçè÷åñêèå ìåòîäû òåðàïèè — âàæíàÿ ÷àñòü ðåàáèëèòàöèè. Îíè ñíèìàþò áîëü, áîðþòñÿ ñ îòåêàìè è èíôåêöèÿìè, óñêîðÿþò çàæèâëåíèå ïîñëåîïåðàöèîííûõ ðàí è âîññòàíîâëåíèå êîñòåé, ðàññàñûâàíèþ êðîâîèçëèÿíèÿ, ïðåäóïðåæäàþò ðàçâèòèå îñëîæíåíèé, ñâÿçàííûõ ñ àäèíàìèåé (àòðîôèþ ìûøö, ïðîëåæíè è êîíòðàêòóðû) è ïîìîãàþò âåðíóòü ïîäâèæíîñòü. Âî âðåìÿ ðåàáèëèòàöèè ïîñëå ïåðåëîìà øåéêè áåäðà ïðèìåíÿþò ýëåêòðîôîðåç, ÓÂ×-òåðàïèþ, ëå÷åíèå óëüòðàçâóêîì, ìàãíèòîòåðàïèþ, ïàðàôèíîâûå àïïëèêàöèè, áàëüíåî- è ãðÿçåëå÷åíèå, à òàêæå ìàññàæ.
Ìàññàæ. Äëÿ ïîääåðæàíèÿ íîðìàëüíîãî êðîâîîáðàùåíèÿ è ìûøå÷íîãî òîíóñà ïîêàçàí ëå÷åáíûé ìàññàæ. Ìàññàæ ïîìîãàåò èçáåæàòü ïðîëåæíåé, çàñòîéíîé ïíåâìîíèè, îñòåîïîðîçà è àòðîôèè ìûøö, à òàêæå óëó÷øàåò ôóíêöèè äûõàòåëüíîé è ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû.
ËÔÊ. Ëå÷åáíàÿ ãèìíàñòèêà êðàéíå âàæíà äëÿ ñêîðåéøåãî âîññòàíîâëåíèÿ. Äëÿ ïàöèåíòà ðàçðàáàòûâàåòñÿ êîìïëåêñ ñïåöèàëüíûõ óïðàæíåíèé, êàê äâèãàòåëüíûõ, òàê è äûõàòåëüíûõ. Ïî ìåðå óëó÷øåíèÿ ñîñòîÿíèÿ óïðàæíåíèÿ ñòàíîâÿòñÿ ñëîæíåå.
Äèåòîòåðàïèÿ. Î÷åíü ÷àñòî ëþäè, ïåðåæèâøèå ïåðåëîì øåéêè áåäðåííîé êîñòè, ñòðàäàþò îò îòñóòñòâèÿ àïïåòèòà, ïîýòîìó èì òðåáóåòñÿ îñîáàÿ äèåòà — ïèùà äîëæíà áûòü íå òîëüêî êàëîðèéíîé, íî è âêóñíîé. Ïðåäïî÷òåíèå îòäàåòñÿ ïðîäóêòàì, óëó÷øàþùèì ïèùåâàðåíèå, áîãàòûì âèòàìèíàìè è êàëüöèåì, êîòîðûé íåîáõîäèì äëÿ êîñòíîé òêàíè.
Ïñèõîòåðàïèÿ. Èç-çà äîëãîé âûíóæäåííîé íåïîäâèæíîñòè è áåñïîìîùíîñòè ëþäè ñ ïåðåëîìîì øåéêè áåäðà íåðåäêî ïðåáûâàþò â ïîäàâëåííîì ñîñòîÿíèè, âîçìîæíî äàæå ðàçâèòèå äåïðåññèè. Áîëüøèíñòâó èç íèõ ðåêîìåíäîâàíû çàíÿòèÿ ñ ïñèõîòåðàïåâòîì.
Ðàçìåùåíî íà Allbest.ru
Источник