Эмболия при переломе шейки бедра
Синдром жировой эмболии. Клиника и лечение
Синдром жировой эмболии (внутрисосудистое проникновение жира) часто возникает в результате тяжелой травмы, особенно после перелома трубчатых костей. Существует много различных теорий относительно этиологии этого осложнения. Увеличение внутрикостного давления, передающееся через вены в легочные капилляры, — суть механической теории.
Метаболическая теория жировой эмболии предполагает, что в плазме в результате конгломерации и слияния существующих в виде суспензии частиц хиломикронов возникают эмболы. Синдром жировой эмболии не такая уж редкость и развивается у 19% больных с тяжелой травмой. Около трети этих больных не требуют лечения из-за легкости проявлений.
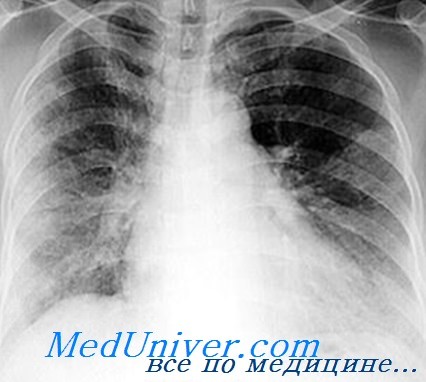
Наиболее типичной формой синдрома жировой эмболии является эмболия легочной артерии, при которой отмечаются тахипноэ, диспноэ и двусторонний отек легких. Синдром наблюдается также при ряде не связанных с травмой состояний, включающих респираторный дистресс-синдром, диабет, сепсис после массивного переливания крови, а также у больных с системными коллагенозами.
Клинические проявления жировой эмболии
Во всех случаях имеется латентный период жировой эмболии, варьирующийся от 4 ч до нескольких дней с момента травмы. В среднем время до появления синдрома — 46 ч. Различают большие и малые клинические признаки заболевания. Большие признаки — это дыхательная недостаточность, мозговые проявления и петехиальная сыпь.
Малые признаки включают гипертермию, тахикардию, изменения в сетчатке глаз, желтуху и нарушения функции почек. Наиболее частая причина — перелом бедренной или большеберцовой костей у больных на 2—3-м десятилетии жизни. У больных пожилого возраста типичной причиной развития синдрома является перелом шейки бедра.
Примерно у 25% больных симптомы жировой эмболии развиваются в течение первых 12 ч, у 75% симптомы начинают проявляться через 36 ч. Много легких случаев протекает нераспознанными. Исследования показывают, что у 60—70% больных с травмой скелета имеется та или иная степень гипоксемии. Она больше при переломах диафизов бедренной или большеберцовой кости (или обоих одновременно) и меньше при переломах других отделов бедра. РО2, обычно снижается до 60—70 мм рт. ст.
Раннее распознание синдрома жировой эмболии — ключ к адекватной терапии. Самые ранние симптомы — диспноэ и тахипноэ. Над всеми легочными полями выслушиваются влажные хрипы. Затем появляется возбуждение, сознание больного становится спутанным. Изменяющийся неврологический статус считают верным индикатором развития синдрома.
В типичных случаях над передними подмышечными складками у основания шеи обнаруживают петехиальные кровоизлияния. Последние также можно найти на слизистой щек и конъюнктивах. Распределение и интенсивность сыпи варьируются во времени. У многих больных ее можно обнаружить только с помощью лупы.
Жир в моче появляется в 50% случаев в течение первых 3 дней после травмы. Предполагают, что увеличение уровня липазы в плазме может помочь ранней диагностике синдрома. На рентгенограммах грудной полости видна пятнистая легочная инфильтрация.
Лечение жировой эмболии
Лечение вторичной дыхательной недостаточности при жировой эмболии сходно с лечением респираторного дистресс-синдрома у взрослых. Необходимо поддержание уровня кислорода в крови до насыщения выше 70 мм рт. ст. Поврежденную конечность иммобилизуют, чтобы исключить какие-либо чрезмерные движения.
И хотя нет достаточно объективных доказательств ценности применения стероидных препаратов в лечении этого синдрома, многие рекомендуют применять их парентерально. Назначают массивные дозы — 30 мг/кг метилпреднизолона внутривенно. Относительно гепарина мнения расходятся. Некоторые используют его в качестве липолитического агента.
Низкомолекулярные декстраны могут улучшить микроциркуляцию и поэтому также рекомендуются некоторыми авторами. Они противопоказаны больным с отеком легких, почечной недостаточностью, застойной сердечной недостаточностью или дегидратацией. Основой лечения является поддержание адекватного газообмена, что следует осуществлять с самого начала.
Всем больным с тяжелыми переломами костей нижних конечностей в течение нескольких дней следует определять уровень газов крови. При длительном пребывании больного в центре неотложной помощи необходимо проводить тщательный дыхательный мониторинг, а определение уровня газов крови осуществлять с самого начала, поскольку синдром может развиться гораздо раньше ожидаемого: описано его развитие уже через 4 ч с момента травмы.
— Также рекомендуем «Радиоизотопное исследование костей. Показания к сцинтиграфии скелета»
Оглавление темы «Общая травматология. Травмы кисти»:
- Ишемическая контрактура Фолькмана. Клиника и лечение
- Остеомиелит. Клиника и лечение
- Газовая гангрена. Посттравматическая рефлекторная дистрофия
- Синдром жировой эмболии. Клиника и лечение
- Радиоизотопное исследование костей. Показания к сцинтиграфии скелета
- Компьютерная томография (КТ) костей. Диагностические возможности
- Переломы костей кисти. Классификация, диагностика и лечение
- Внесуставные переломы дистальных фаланг пальцев кисти. Диагностика и лечение
- Внутрисуставные переломы дистальных фаланг кисти. Диагностика и лечение
- Переломы средней и проксимальной фаланг пальцев кисти. Диагностика и лечение
Источник
.jpg) К тяжелым ранним осложнениям переломов относится жировая эмболия. Частота жировой эмболии (ЖЭ) при травме наблюдается в 3—6%, а после множественной травмы — 27,8%. Среди погибших с диагнозом «шок» частота жировой эмболии достигала 44% в зависимости от тяжести травмы. Жировая эмболия чаще всего встречается в 20—30 лет (при переломе голени) и между 60—70 годами (перелом шейки бедра). Теорий о происхождении жировой эмболии существует несколько, но две из них до последнего времени являются ведущими, хотя находятся в определенных противоречиях. Спорным является вопрос о механическом или метаболическом происхождении жировой эмболии.
К тяжелым ранним осложнениям переломов относится жировая эмболия. Частота жировой эмболии (ЖЭ) при травме наблюдается в 3—6%, а после множественной травмы — 27,8%. Среди погибших с диагнозом «шок» частота жировой эмболии достигала 44% в зависимости от тяжести травмы. Жировая эмболия чаще всего встречается в 20—30 лет (при переломе голени) и между 60—70 годами (перелом шейки бедра). Теорий о происхождении жировой эмболии существует несколько, но две из них до последнего времени являются ведущими, хотя находятся в определенных противоречиях. Спорным является вопрос о механическом или метаболическом происхождении жировой эмболии.
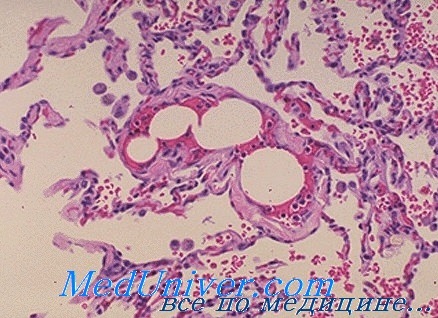
Механическая теория жировой эмболии говорит о том, что после механического воздействия на костную ткань жировые частицы костного мозга освобождаются и эмболы распространяются по лимфатическому и венозному руслу в легочные капилляры. Частицы костного мозга обнаруживаются в легких уже через несколько секунд после перелома.
Вторая теория, которой придерживаются большинство ученых, основывается на биохимических изменениях циркулирующих липидов крови. При этом нормальная жировая эмульсия в плазме изменяется и становится возможным слияние хиломикронов в большие жировые капли с последующей эмболизацией сосудов. Эта теория находит подтверждение в том, что жировая эмболия встречается не только при переломах костей, и химические соединения жировых частиц чаще соответствуют циркулирующим липидам крови, чем жиру костного мозга. Имеет определенное значение присасывающее влияние грудной клетки. Повышение артериального давления при выходе больного из шока или после восполнения кровопотери также способствует проталкиванию тромба в сосуды большого круга кровообращения.
Установлено, что, если в легкие попадает количество жира, выключающего 34 легочного кровообращения, это ведет к быстрой смерти от острой недостаточности правого сердца.
В связи с небольшой величиной капелек жира и большой эластичностью их они могут проходить капиллярную сеть, распространяясь по большому кругу кровообращения, в результате чего может возникнуть мозговая форма жировой эмболии. Таким образом, различают легочную и мозговую формы жировой эмболии и их сочетание — генерализованную форму.
Особенностью жировой эмболии является то, что она развивается и нарастает постепенно, так как жир из очага повреждения проникает в кровь не сразу, имеется промежуток между моментом травмы и развитием эмболии. Жировая эмболия нередко является причиной смерти, но редко распознается при жизни.
Клинически жировая эмболия проявляется разнообразными малоспецифичными симптомами, позволяющими лишь заподозрить ее. Считают патогномоничным симптомом появление петехиальной сыпи и мелких кровоизлияний на груди, животе, внутренних поверхностях верхних конечностей, белочной и слизистой оболочек глаз, рта, появление жира в моче. Однако последний признак может обнаружиться только на 2—3-й сутки. Поэтому при отрицательном анализе мочи на жир нельзя исключить жировую эмболию. Лабораторно-химичес’кие анализы для подтверждения диагноза жировой эмболии часто неспецифичны и затруднительны в клинических условиях. Часто первым признаком жировой эмболии является падение гемоглобина, причиной чего является геморрагия легкого. Изменения ЭКГ свидетельствуют об ишемии миокарда или перегрузки правого сердца.
Для легочной формы жировой эмболии характерно появление одышки, цианоза, кашля, тахикардии, падение артериального давления. При закупорке крупных ветвей легочной артерии развивается картина острой дыхательной недостаточности, нередко со смертельным исходом. Респираторная форма жировой эмболии не исключает и мозговых расстройств: потери сознания, судорог.
Мозговая форма жировой эмболии развивается при проталкивании эмболов в большой круг кровообращения. Для мозговой формы жировой эмболии характерны головокружение, головная боль, затемнение или потеря сознания, общая слабость, рвота, появление топических судорог, иногда параличей конечностей, причем имеет диагностическое значение наличие светлого промежутка от момента травмы до появления указанных признаков.
Лечение жировой эмболии. Для лечения жировой эмболии используются различные методы, включающие в себя противошоковые мероприятия, антикоагулянтную терапию, строгий постельный режим, применение ингибиторов протеаз трасилола, контрикала, эпсилон-аминокапроновой кислоты, реополиглюкина, гемодеза, гидрокортизона, эуфиллина, кокарбоксилазы, кордиамина, строфантина в течение одной недели. Внутривенное введение глюкозо-солевых растворов и растворов декстранов, назначение антигистаминных средств.
При респираторной форме жировой эмболии показаны ингаляции кислорода, кровопускание 300—400 мл. Массивные внутривенные вливания крови и кровезаменяющих жидкостей противопоказаны, так как они могут вызвать повышение артериального давления и проталкивание эмболов из бассейна легочной артерии в большой круг кровообращения и способствовать развитию мозговой формы жировой эмболии.
Большое значение имеют профилактические мероприятия: покой больного, ограничение транспортировки, меры по борьбе с шоком. При операциях, связанных с манипуляциями на костях и особенно с удалением костного мозга, нужно следить за тем, чтобы он не попал в рану, для чего следует обкладывать кости марлевыми салфетками.
Профилактика жировой эмболии сводится также к хорошей иммобилизации перелома, обезболиванию области перелома. При закрытых переломах с обширной гематомой необходимы пункция гематомы и отсасывание крови и жира.
При операции на трубчатых костях (металлоостеосинтез) рекомендуется открытая методика. Для остеосинтеза лучше пользоваться желобоватыми штифтами. Перед операцией остеосинтеза и после нее обязательно нужно исследовать мочу на свободный жир.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Жировая эмболия представляет собой заболевание, характеризующееся нарушением кровотока. Патологический процесс возникает вследствие закупоривания сосудов мелкими частицами жира. Последний проникает в кровеносную систему по разным причинам: при ампутации конечностей, при переломах бедра и так далее.
Опасность жировой эмболии заключается в том, что она сопровождается симптомами, характерными для пневмонии и ряда других заболеваний. В связи с этим лечение проводится неверное, наступает летальный исход.
Особенности заболевания
Так, что это такое — жировая эмболия, и какою она бывает? Следует сразу же отметить, что заболевание в основном развивается на фоне травм. В группу риска входят пациенты, у которых наблюдаются обильные внутренние кровотечения и избыток массы тела.
В медицинской практике сегодня выделяют несколько теорий патогенеза:
- Классическая. Классическая теория объясняет, как возникает жировая эмболия при переломах. Согласно данной теории, изначально частицы жира проникают через просветы в костях в венозные сосуды. Далее по ним они распространяются по организму и приводят к закупорке сосудов легких.
- Энзимная теория гласит, что заболевание возникает как следствие нарушения структуры липидов крови. Последние из-за травм становятся более грубыми. Это приводит к ухудшению поверхностного натяжения.
- Коллоидно-химическая. Данная теория также рассматривает в качестве основного «виновника» заболевания липиды крови.
- Гиперкоагуляционная теория свидетельствует в пользу того, что механизм зарождения жировой эмболии обусловлен расстройствами свертывания крови и липидного обмена. Такие патологические изменения вызваны разнообразными травмами.
Изначально именно последние провоцируют развитие нарушения в работе кровеносной системы. При травмах происходит изменение свойств крови, что вызывает гипоксию и гиповолемию.
Жировая эмболия на фоне поражения кровеносной системы представляет собой один из видов осложнений.
В механизме развития заболевания активную роль играет ЦНС. Установлено, что за регуляцию жирового обмена отвечает один из отделов гипоталамуса. Кроме того, гормоны, продуцируемые передней долей гипофиза, активируют движение жира.
По мере развития заболевания происходит закупоривание мелких капилляров. Это обстоятельство провоцирует развитие интоксикации организма. При жировой эмболии травмируются клеточные оболочки в кровеносной системе, включая легочные и почечные капилляры.
Классификация
В зависимости от характера течения заболевание подразделяют на три формы:
- Молниеносная. Эмболия развивается настолько стремительно, что патологический процесс всего за несколько минут приводит к летальному исходу.
- Острая. Травматические нарушения в костной структуре провоцируют развитие заболевания в течение нескольких часов.
- Подострая. Данная форма патологии развивается в течение 12-72 часов после получения травмы.
В зависимости от того, где скапливаются частицы жира, рассматриваемый недуг классифицируется на следующие виды:
- легочный;
- смешанный;
- церебральный, при котором страдают головной мозг и почки.
Также существует вероятность закупоривания сосудов частицами жира в других органах. Однако подобные явления встречаются достаточно редко.
Чем провоцируется заболевание
Эмболизация организма происходит достаточно часто при переломах трубчатых костей. Подобные травмы достаточно часто возникают в случаях неудачно проведенных операций, когда требуется установка разнообразных металлических фиксаторов.
Реже патология развивается на фоне:
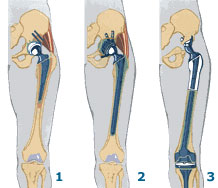
- установки протеза в тазобедренный сустав;
- закрытых переломов костей;
- проведения липосакции;
- сильных ожогов, затрагивающих большую поверхность тела;
- обширного поражения мягких тканей;
- проведения биопсии костного мозга;
- течения острого панкреатита и остеомиелита;
- жировой дистрофии печени;
- сахарного диабета;
- родов;
- алкоголизма;
- наружного массажа сердца;
- кардиогенного и анафилактического шока.
Важно отметить, что жировая эмболия в равной мере развивается как у взрослых, так и у детей. Вероятность возникновения осложнений зависит от тяжести поражений.
В большинстве случаев жировая эмболия развивается при переломах крупных костей.
Характер проявлений
Последствия жировой эмболии бывают труднопрогнозируемыми. Основной опасностью, которую несет это заболевание, является наступление летального исхода вследствие нарушения кровотока и поражения сосудов головного мозга при травмах.
Симптомы жировой эмболии малоспецифичны. Появление тех или иных признаков, свидетельствующих о закупорке сосудов, напрямую зависит от места локализации нарушений и тяжести последних.
Все проблемы, возникающие на фоне развития рассматриваемого заболевания, обусловлены тем, что в кровеносную систему проникают жировые тромбы.
Соответственно, симптоматика заболевания определяется тем, куда проникают последние.
Если у пациента наблюдается острая и подострая формы патологии, то первые симптомы жировой эмболии проявляются через 1-2 ч после получения травм. О наличии внутренних повреждений могут свидетельствовать небольшие кровоподтеки. Они появляются на верхних частях тела:
- груди;
- шее;
- плечах.
В дальнейшем достаточно быстро возникают расстройства центральной нервной и дыхательной систем. Причем интенсивность характерных симптомов увеличивается по нарастающей.
В зависимости от места локализации жирового тромба он способен вызвать такие осложнения, как:
- острая сердечная и почечная недостаточность;
- инсульт.
В ряде случаев заболевание приводит к моментальному летальному исходу.
Церебральный синдром
Первым признаком развития жировой эмболии является нарушение работы центральной нервной системы. О наличии рассматриваемого заболевания свидетельствуют следующие симптомы:
- повышение температуры тела;
- бред;
- дезориентация в пространстве;
- возбуждение.
Диагностика при церебральном синдроме указывает на наличие:
- косоглазия;
- измененных рефлексов;
- судорог, сопровождающихся ступором;
- комы;
- анзизокории;
- нарастающей апатии;
- сонливости.
К указанным симптомам достаточно быстро добавляются признаки, свидетельствующие о легочном синдроме.
Легочный синдром
Этот синдром диагностируется примерно в 60% случаев регистрации жировой эмболии. У пациента наблюдаются:
- одышка даже при низкой физической нагрузке;
- кашель без выделения мокроты;
- выделение пены со сгустками крови, что свидетельствует об отеке легких;
- снижение вентиляции легких.
Наиболее ярким, подчас единственным симптомом легочного синдрома является артериальная гипоксемия. Также заболеванию сопутствует развитие анемии и тромбоцитопии. На рентгеновском снимке отмечаются следующие явления:
- массовые очаги затемнения, затрагивающие большую часть легких;
- усиленный рисунок кровеносных сосудов.
При исследовании посредством метода электрокардиографии диагностируются изоляция проводящих путей сердца, а также ускорение или нарушение ритма последнего. При серьезном поражении кровеносных сосудов развивается дыхательная недостаточность, требующая введения в гортань специальной трубки для искусственной вентиляции легких.
Определить наличие жировой эмболии также позволяет исследование органов зрения. На заболевание указывают:
- отеки и жировые капли, локализованные в области глазного дна;
- кровоизлияние в область конъюнктивного мешка;
- переполнение кровью сосудов сетчатки глаза.
Последний признак носит название “синдром Пурчера”.
Сопутствующие симптомы
Среди сопутствующих симптомов, могущих указывать на наличие жировых тромбов в сосудах других органов, выделяются следующие явления:
- появление кожной сыпи;
- выявление сгустков жира в моче и крови;
- повышение содержания липидов в крови;
- нарушение метаболизма жиров.
Наличие капель жира в моче выявляется примерно в 50% случаев. Однако данный факт не является критерием для постановки соответствующего диагноза.
Подходы к лечению заболевания
В целях выявления жировой эмболии проводится несколько диагностических мероприятий:
.jpg)
- Исследование крови и мочи на предмет обнаружения повышенного содержания белков, жиров, липидов и так далее.
- Рентгенография грудной клетки.
- Компьютерная томография головного мозга. На жировую эмболию могут указывать множественные микрокровоизлияния, отеки, очаги некроза и другие нарушения.
- Офтальмоскопия.
К числу основных критериев, на основании которых ставится диагноз, относятся:
- резкое ухудшение общего состояния;
- гипоксемия;
- наличие симптомов, свидетельствующих о поражении ЦНС,
При выявлении указанных признаков в большинстве случаев проводится дополнительное обследование с целью подтверждения предварительного диагноза либо назначается соответствующая терапия.
Схема лечения определяется тяжестью поражения. Терапия жировой эмболии предусматривает проведение мероприятий, направленных на:
- подавление симптомов;
- поддержание жизненно важных функций организма.
В зависимости от области локализации закупорки назначается следующее:
- Устранение легочного синдрома. В случае выявления дыхательной недостаточности обязательно проводится интубация трахеи. В целях восстановления микроциркуляции в легких назначается высокочастотная ИВЛ. Посредством этой процедуры проводится измельчение жира в капиллярах.
- Устранение болевого синдрома. Данный этап считается важным во время лечения тяжелых переломов, так как позволяет предупредить развитие жировой эмболии. Назначение анальгетиков обусловлено тем, что при выраженном болевом синдроме увеличивается содержание катехоламинов. Последние, в свою очередь, способствуют увеличению уровня содержания жирных кислот. Обезболивание проводится посредством введения наркотических препаратов или общей анестезии. Этот метод можно рассматривать в качестве профилактики жировой эмболии.
- Инфузионное лечение. Такая терапия предполагает применение растворов глюкозы и реополиглюкина. Дополнительно назначается постоянный контроль за состоянием венозного давления.
- Снижение уровня жира в крови. Для снижения уровня жира в крови назначаются:
- липостабил;
- пентоксифиллин;
- компламин;
- никотиновая кислота;
- эссенциале.
Эти вещества нормализуют кровоток в организме и отдельных органах.
На ранних стадиях развития рассматриваемой патологии рекомендовано применение глюкортикоидов. Предупредить возникновение заболевания можно, если своевременно предпринять меры, направленные на подавление гипоксии и устранение последствий кровопотери.
Жировая эмболия относится к группе опасных патологий. Она способна в течение нескольких минут привести к смертельному исходу. Заболевание развивается обычно на фоне переломов и повреждений костей. Лечение жировой эмболии заключается в проведении мероприятий для поддержания жизненно важных функций организма.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник