Как оказать первую помощь при переломе костей стопы
Перелом ступни – это очень частая, но опасная травма, которая снижает двигательную активность любого лица. Бывает, что она не восстанавливается вообще. О том, что это за травма, какой она бывает и как лечиться – расскажем далее.

Анатомия стопы
Нижняя часть конечности называется медиками ступней. А та ее часть, которой человек касается земли, считается подошвой. Всего в данную часть конечности входит 19 мышц. Благодаря их активному взаимодействию больной ходит. А двигаться пальцам нижних конечностей помогают мышцы подошвы.

Виды переломов
Часто больной спрашивает врача о том, какие переломы стопы бывают. Условно все эти повреждения разделяются на следующие типы.
Сюда входят нарушения со смещением костных остатков и без него.
А еще в данную категорию входят:
- Открытые переломы стопы. У человека сильно идет кровь, видны костные остатки, рана легко инфицируется, развиваются серьезные недуги.
- Закрытые переломы стопы.
Также нарушения бывают:
- косыми;
- оскольчатыми;
- поперечными;
- фрагментными.
Боль вызывают сломанные:
- Кубовидные, ладьевидные кости. Основным признаком такого перелома стопы считается падение на нижнюю конечность крупного груза или наезд на нее машиной. Выявить такое нарушение на ранней стадии сложно, т. к. двигательная активность у человека остается на прежнем уровне.
- Пяточные, таранные кости.
- Клиновидные кости.
- Кости предплюсны, плюсны.
- Фаланги нижних конечностей.
Переломы костей предплюсны
Данные косточки также сломать легко. Этому способствует сильное травмирование пальцев ног. Некоторые пациенты даже не замечают того, что их пальцы травмированы, поэтому они продолжают активно двигаться, работать.
Переломы плюсневых костей
Такие ушибы случаются часто. Этому способствуют удары по ногам тяжелым предметом или сильное их сдавливание. Причем обычно повреждается не одна, а несколько косточек одновременно.
Переломы со смещением или без
Со смещением переломы ступни вызывает боковая нагрузка. Именно она изменяет положение и целостность косточек. Восстанавливаться после такой травмы придется длительное время.
Помимо этого, такие нарушения провоцируют прыжки с большой высоты и приземление на пятки, падение на ногу тяжелого большого предмета.
Но помните: от такого падения страдают не все кости ступни, а лишь некоторые из них.
Симптоматика при переломе плюсневой кости
У человека с переломом костей возникают следующие симптомы:
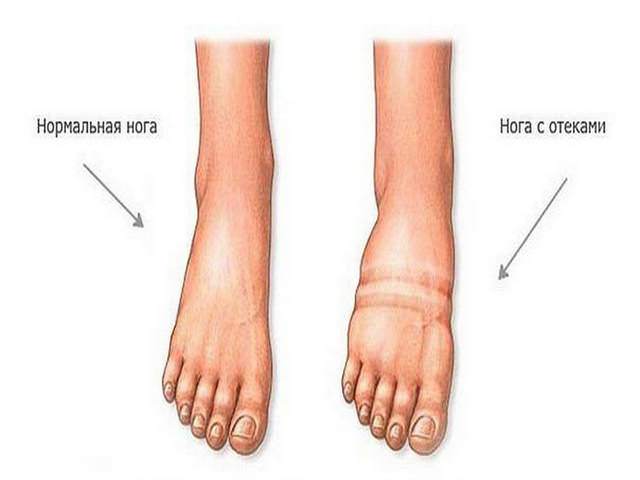
- отекает стопа, подошва;
- болят конечности, но обычно этот признак характерен при ушибах 2–3 костей. А еще у человека возникают кровоизлияния, боль при ощупывании больной зоны. При переломе стопы наступить на ногу или совершать ей движения гражданин не может.
Симптоматика при переломе костей предплюсны
Если же у человека травмирован именно этот отдел, то он даже не может нормально подвигать стопой. При этом на поврежденных пальцах образуется отечность, синева, под ногтями формируются гематомы.
Как выяснить, что есть смещение
Самостоятельно определить-то, сломаны ли у человека кости стопы, очень трудно.
Но если у него сломаны кости стопы, то у него будут следующие симптомы.
- сильная боль;
- стопа быстро отечет;
- исказится положение костей стопы.
Независимо от того, есть ли первые признаки перелома ступни у пациента или нет, но ему все равно стоит обратиться к специалисту. Он поможет понять то, как определить определенный перелом ступни.
Причины повреждения
К переломам костей стопы приводят:
- прыжки с большой высоты;
- падения на ноги крупных предметов;
- резкие движения.
При таких ушибах больного беспокоят резкие боли, поэтому после такого ушиба идет длительный период восстановления.
Основные симптомы и признаки переломов костей стопы
Перелом стопы или ноги характеризуется такими признаками.
У человека обычно:
- нога принимает нехарактерное положение;
- отекают ступня, голеностопный сустав;
- болит в ноге, в связках;
- визуально кажется меньше большой палец;
- краснеет лодыжка, появляются кровоизлияния;
- резко снижается подвижность;
- возникает резкое онемение, нога начинает холодеть.
Вышеописанные признаки при переломе ноги или конечности возникают редко.
Первая помощь при переломах костей стопы
Первоначально пострадавшего нужно отвести в больницу. Но перед этим человеку с переломом стопы стоит оказать первую помощь.
А если родственники задаются вопросом о том, как оказать помощь пострадавшему со сломанными костями стопы, то им требуется:
- Ограничить его подвижность. Для этого под сломанную ногу можно положить небольшую подушку.
- Наложить холодный компресс. Родственникам пациента можно взять в руки пакет, положить туда 2–3 кусочка льда, завернуть в платок, приложить к проблемной зоне. Удерживать компресс требуется 10–15 минут. Далее нужно сделать 5-и минутный перерыв и повторить процедуру заново.
- Наложить бинт, но не тугой.
В травмпункте человеку с переломом стопы должны сделать рентген, поставить диагноз, назначить грамотное лечение. Причем рентген делают в нескольких проекциях. Только так можно определить тип повреждения.
При этом медик осматривает поврежденную конечность, выявляет механизм травмирования.
Лечение
Лечебные процедуры зависят от того, какой ушиб человек получил.
Сломанные плюсневые кости пациенту требуется только зафиксировать. Делается это бандажом или медицинской обувью.
При легком ушибе пациенту только требуется снизить нагрузку и ходить, опираясь на костыли или трость.
Помните: для обездвиживания конечности накладывают гипс. При сложных ушибах ему делают хирургическую операцию.
Переломы без смещения
При переломе стопы без смещения пациенту нужна иммобилизация, поэтому ему накладывают гипс. Причем его накладывают не только на проблемную зону, но и на два соседних сустава, т. е. до средней трети голени. В 1 неделю пациенту необходимо соблюдать постельный режим.
Переломы со смещением
При переломе со смещением врач вначале составляет сломанные обломки, фиксирует их в конечном положении, которое должно быть максимально приближено к анатомическому.
Причем остатки косточек сопоставляются несколькими способами, и зависит способ от типа повреждения:
- Закрытым способом. Такой метод используют в том случае, если кожные покровы на месте повреждения не нарушены. При таком сопоставлении хирург и его ассистент разводят костные обломки в стороны до образования между ними большой щели. Далее костные обломки сводятся вместе, фиксируются гипсовой повязкой. Но есть у данного способа и один недостаток. Иногда остатки костей сращиваются неверно.
- Открытым способом. Пациенту проводят хирургическую операцию. Делают операцию при травмировании нескольких костей или наличии у больного осколков. При этом пациенту вставляют в поврежденную конечность спицы, винты, пластины. Они надежно фиксируют осколки. Этот способ также обладает некоторыми недостатками. У пациента может развиться инфекция, остеомиелит. Но антисептики и асептики помогают избавиться от этих недостатков.
Открытые повреждения очень трудно лечить.
Обязательно пациенту проводится антибактериальная терапия. Она снижает риск появления гноя в ране, развития инфекции. А далее медик сможет ответить на вопрос пациента о том, сколько заживает перелом ступни ноги, и сможет ли он вообще зажить.

Срок лечения
В целом период лечения перелома стопы длится от 3 до 12 недель. Но, а если больной спрашивает о том, сколько заживает, срастается перелом стопы, то ответить на него поможет специалист.
Когда можно снять гипсовую повязку
От типа недуга зависит и период иммобилизации человека.
Если у него:
- изолированный перелом заднего отростка стопы, то иммобилизация длится 1,5 месяца;
- повреждены кости плюсны, то иммобилизация длится 1,5 месяца;
- повреждены кости предплюсны, то иммобилизация длится 1 месяц. Но при сильном смещении иммобилизация длится 6 месяцев;
- повреждена шейка или тело таранной кости, то гипс носят 3 месяца;
- повреждены фаланги пальцев, то гипс носят 6 недель.
А если человек задается вопросом о том, сколько ходить в гипсе при клиновидном переломе костей стопы, то этот вопрос ему лучше задать медику.
Если пациент выполняет все рекомендации врача, то ступня у него заживет быстро и задаваться вопросом о том, сколько носить гипс при переломе стопы без смещения, ему не требуется.
Период реабилитации
Активность в конечности восстанавливается быстро. Главное выполнять следующие рекомендации.
Пациент должен:
- Не торопиться принимать вертикальное положение. Это правило касается тех пациентов, кто будет иммобилизован 6 недель. После иммобилизации человеку после перелома стопы следует 2 недели ходить, опираясь на костыли. Но если он был иммобилизован недолго, то приступать к физической активности можно сразу после разрешения врача.
- Держать нижние конечности в теплой воде. В нее можно добавить лечебную травку и морскую соль. Такие ванны укрепляют косточки, оказывают легкое успокаивающее воздействие.
- Посещать специализированного массажиста.
- Перейти на правильное питание. Именно пища делает кости твердыми. Отдать предпочтение лучше пище, в которой много витаминов и кальция.
- Понемногу ходить. Но после избавления от гипсовой повязки сразу и много двигаться нельзя. О том, сколько нельзя наступать на ступни должен сказать медик. Пациенту можно лишь 3 раза в сутки совершать кратковременные прогулки. Постепенно дистанцию можно увеличивать.
- Использовать ортопедические стельки. Они предотвращают расхождение костей, плоскостопие.
- Отдать предпочтение обуви, рекомендованной ортопедом. Носится она 6 месяцев.
На полное восстановление активности потребуется 3–4 недели.
При появлении осложнений период восстановления затягивается на 2–3 месяца. Перелом костей свода стопы считается медиками серьезным. Переходить к активному спорту следует через 4 месяца.
Физиотерапия
Она помогает снизить период восстановления пациента.
Почему же используют именно ее?
Все просто. Она:
- помогает при многих недугах;
- назначается людьми разных возрастных категорий;
- не провоцирует развитие аллергической реакции, привыкания;
- оказывает мягкое воздействие;
- редко вызывает тяжелые недуги.
Используются медицинские процедуры, помогающие прогреть проблемную зону изнутри.
Вначале пациенту назначают:
- УВЧ. Процедуру делают на 2 день. Сеанс длится 15 минут. Электромагнитное поле помогает расширить сосуды, усиливает приток крови к проблемному месту, устраняет боли, отеки.
- Магнитотерапию. Такие процедуры помогают улучшить обменные процессы, помогают восстановить целостность косточек. Делается 10–15 сеансов.
- Электрофорез. Такие процедуры отлично устраняют боль. Во время сеанса специалист закрепляет электромагнитные пластины над проблемным местом. Но обязательно пластины нужно предварительно смочить в новокаине. Так лекарственный препарат лучше проникнет к поврежденной области, устранит боль. Сделать нужно 15 сеансов по 15 до 20 минут.
- Интерференционные токи. Они помогают избавиться неприятных признаков. А еще токи создают ритмические микроимпульсы, которые усиливают приток крови и нейтрализуют застои.
- Лампу Соллюкс. Во время процедуры прибор выделяет инфракрасный цвет. Он оказывает положительное воздействие на весь организм. Такой прибор отлично прогревает ткани, ускоряет обмен веществ в них, кровообращение. После такой процедуры отек и синяки сходят.
ЛФК после перелома
Снизить период восстановления человека с переломом костей стопы и иных небольших косточек помогает и лечебно-гимнастические занятия. А еще они укрепляют мышцы, тонизируют их. Первоначально лечебный комплекс желательно выполнять под присмотром специалиста. Нагрузка должна быть минимальной. Постепенно нагрузку можно увеличивать. Но об этом должен сказать также специалист. Только так пациент не навредит себе.
Больному можно делать следующие упражнения.
Он должен:
- Лечь на спину или сесть, согнуть колени, сгибать и разгибать пальцы. Вначале движения должны быть активными, а затем пассивными, т. е. сгибания нужно делать с помощью пальцев рук или пальцев массажиста. Сделать нужно 10–15 движений.
- Принять тоже исходное положение. Теперь ему требуется сделать тыльное и подошвенное сгибание стопы. Сделать нужно 10 движений.
- Прилечь на спину или сесть, одну ногу положить на другую. Теперь ему требуется выполнять круговые движения в полусогнутом суставе. Сделать нужно 10–12 движений.
- Лечь на спину, выполнить тыльное сгибание стопы. Движения можно постепенно увеличивать. Помочь себе можно тесьмой с петлей. Движения нужно сделать 10 раз.
- Принять тоже исходное положение, согнуть колени, пытаться пальцами захватить предметы. Сделать нужно 10–12 движений.
- Принять тоже исходное положение, выполнить поворот стопы вовнутрь, наружу. Сделать нужно 10–15 движений в каждую сторону.
- Лечь на спину, положить носки ног один на второй, выполнить тыльное и подошвенное сгибание стопы. Обязательно нужно сопротивляться. Причем движения делаются одной ногой, а сопротивляться нужно второй ногой. Сделать нужно 10–12 движений.
- Лечь на спину, сесть, согнуть ноги, схватить стопами мяч. Сделать нужно 10–15 движений.
- Сесть или встать, покатать кончиками пальцев стопы набивной мяч. Сделать нужно 10–12 движений.
- Сесть, положить больную ногу на каталку, выполнить активные сгибания здоровой ногой и пассивные — проблемной конечностью. Сделать нужно 15 движений.
- Лечь на спину, сесть, положить стопу на педальный аппарат, посгибать стопы с сопротивлением. Делается 10–12 движений.
- Принять тоже исходное положение, попробовать отбивать кончиками больной ноги небольшой мячик. Сделать нужно 10–15 движений.
- Сесть, встать, положить руки на гимнастическую стенку, носки ног повернуть вовнутрь, слегка приподнять внутренний свод стопы, но тяжесть тела нужно переносить на внешнюю сторону стопы. Делается 12–15 движений.
- Встать на 2–3 ступеньку гимнастического снаряда, схватить ступеньку, расположенную на уровне груди, слегка пружинить на носках, а пятку опускать ниже. Сделать нужно 12–15 движений.
- Встать около гимнастического снаряда, переминать ногами первую ступеньку. Сделать нужно 15–20 движений.
Данные упражнения можно делать при любом ушибе нижних конечностей, но только после консультации со специалистом.
Массаж стопы после перелома
Во время восстановления массаж очень важен.
Он:
- помогает разогреть атрофированные мышцы, ткани, укрепить сосуды;
- тонизирует мышцы, делает их более эластичными;
- восстанавливает подвижность в поврежденной области;
- устраняет застои;
- повышает общую подвижность конечностей.
Подытожим: предотвратить травмирование нижних конечностей просто. Главное соблюдать безопасность при занятии той или иной деятельностью. Не стоит рисковать своей жизнью и своим здоровьем. Плата за такой риск может быть очень высокой.
Источник
Повреждения стопы происходят под воздействием сил, значительно превышающих физиологическую нагрузку на структуру стопы, резко ограничивая их способность к нормальному функционированию. Недооценка повреждения приводит к длительно сохраняющимся болям в области перелома и потере подвижности в суставах стопы с последующим развитием артрита. Эти обстоятельства следует учитывать при проведении соответствующего лечения переломов, а также повреждений мягких тканей, что позволит максимально сократить сроки нетрудоспособности пациентов.
Переломы костей и повреждения мягких тканей возникают вследствие прямого или непрямого воздействия силы, а также при перегрузке или перенапряжении. Тщательно собранный анамнез нередко помогает определить локализацию повреждения и сделать предположение относительно его объема. Это имеет важное значение, поскольку рентгенологическая оценка повреждения стопы иногда довольно трудна ввиду множества наслоений костных теней, наличия вторичных центров оссификаиии и сесамовидных косточек. Для правильной оценки часто требуется сравнительное исследование рентгенограмм обеих стоп (поврежденной и здоровой).
Анатомия
Стопу составляют три отдела: задний (куда входят пяточная и таранная кости), средний (отделяется от заднего суставом Шопара и включает в себя ладьевидную, кубовидную и клиновидные кости) и передний (состоит из плюсневых костей и фаланг пальцев и отграничивается от среднего отдела суставом Лисфранка). Стабильность и структурную целостность стопы обеспечивают 28 костей, 57 основных суставных поверхностей и множество связок, а также сухожилия и мягкие ткани.
Практическое значение имеет ряд основных положений, изложенных ниже.
- Продольный свод стопы определяется расположением костей, а не мягких тканей, как принято считать.
- Силы, обусловленные весовой нагрузкой (масса тела) на стопу, распределяются равномерно между всеми отделами стопы.
- Головка первой плюсневой кости испытывает нагрузку, вдвое превышающую нагрузку на головки других костей плюсны. Ввиду этого лечение повреждений большого пальца и особенно головки первой плюсневой кости требует более консервативного подхода.
- Наконец, максимальная нагрузка при отталкивании стопой приходится на вторую плюсневую кость. Чрезмерная или часто повторяющаяся нагрузка может привести к так называемым стрессорным переломам (или переломам перенапряжения) второй плюсневой кости.
Переломы пяточной кости
Пяточная кость, самая крупная кость предплюсны, выполняет функцию перемещения и поддержки массы тела. Эта кость ломается чаще других костей предплюсны: на нее приходится примерно 60 % таких повреждений. Определенные трудности, возникающие при пяточных переломах, объясняются отсутствием оптимального метода лечения; следовательно, хороший конечный результат может быть получен далеко не всегда. Среди переломов пяточной кости выделяют переломы костных выступов (или бугристости) и переломы тела кости. Механизмом повреждения обычно является сдавление.
Сочетанные повреждения при переломах пяточной кости встречаются нечасто. В 10 % случаев пяточные переломы сочетаются с компрессионными повреждениями поясничных позвонков, а в 26 % — с другими повреждениями конечности. Это необходимо учитывать при сборе анамнестических данных, касающихся механизма травмы. Кроме того, при осмотре пациента следует выявить возможные сочетанные повреждения, исследовав поясничную область, таз, тазобедренный и коленный суставы.
Симптомы и признаки сочетанных повреждений зависят от локализации и тяжести повреждения пяточной кости. Обычно отмечаются отек, боль и подкожная гематома в области перелома. Часто перелом сопровождается острой локальной болезненностью с ограничением объема движений и неспособностью переносить любую статическую нагрузку.
Стандартные рентгенограммы в трех различных проекциях могут оказаться недостаточными для оценки перелома пяточной кости. Кроме рентгенограмм в переднезадней, боковой и осевой проекциях, при определении нелинейных переломов пяточной кости могут потребоваться «поисковые снимки». При рентгенологической оценке пяточных переломов важное значение имеет четкая визуализация трабекул.
Для правильной оценки перелома важно хорошее отображение трабекулярного строения кости.
Лечение
Как и при любом переломе, лечение имеет целью скорейшее восстановление нормальной анатомической структуры и функции стопы. От врача требуется знание особенностей переломов пяточной кости. При наличии выраженного отека или при нестабильном состоянии пациента проводится консервативное лечение с иммобилизацией задней гипсовой лонгетой, при этом особого внимания требуют отек и повреждения мягких тканей. В любом случае окончательное восстановление анатомической структуры осуществляется как можно раньше с участием специалиста.
Переломы таранной кости
Хотя переломы таранной кости занимают второе место по частоте среди повреждений костей стопы, встречаются они относительно нечасто. Таранная кость удерживается окружающими ее связками. Мышцы к ней не прикрепляются. Так как поверхность таранной кости на значительном ее протяжении покрыта суставным хрящом, кровоснабжение кости ограничено и осуществляется через связки и капсулу. Следовательно, переломы таранной кости (особенно в области шейки), сочетающиеся со смещением ее тела, могут сопровождаться аваскулярным некрозом.
Подобные переломы обычно происходят при переразгибании стопы. Больной жалуется на интенсивную боль и невозможность переносить статическую нагрузку. Отмечаются локальный отек, сглаживание нормальных контуров стопы, изменение окраски кожи и болезненность при пальпации. Движения в любом объеме сопровождаются сильной болью. Для диагностики переломов таранной кости обычно требуются стандартные рентгенограммы стопы. В ряде случаев необходимо получение более детальных и специальных снимков.
Лечение
Лечение переломов таранной кости определяется характером травмы. При простых, оскольчатых без смешения или отрывных переломах показана иммобилизация, а также местное применение холода, возвышенное положение конечности и последующее наблюдение. Отдаленных осложнений у пациентов с такими переломами, как правило, не бывает. Напротив, лечение переломов шейки и тела таранной кости или переломов со смещением нередко сопряжено с серьезными трудностями и множеством проблем (как для пациента, так и для врача), возникающих на протяжении всего периода наблюдения. В таких случаях необходима оценка состояния иннервации и кровоснабжения стопы, а также ее адекватное позиционирование и иммобилизация; последующее лечение осуществляется с участием специалистов.
Переломы в среднем отделе стопы
Переломы в среднем отделе стопы наблюдаются редко. В случае повреждения этого отдела переломы могут быть многочисленными. Перелом обычно является результатом прямой травмы в среднем отделе стопы. Эта область стопы наиболее уязвима при прямой травме, так как она является дистальной мобильной частью стопы и включает пять костей предплюсны и все их суставные поверхности и связки. Ввиду наличия множества суставных поверхностей повреждения в среднем отделе стопы сопровождаются подвывихом и(или) смещением. В случае изолированного перелома в среднем отделе речь чаще всего идет о ладьевидной кости. Повреждения кубовидной и клиновидных костей часто наблюдаются в сочетании с повреждением ладьевидной или какой-либо другой кости и обычно являются результатом травмы по типу раздавливания.
Для описания повреждений среднего отдела стопы используются различные классификации. При этом выделяются повреждения ладьевидной кости и повреждения других костей.
Симптомы и признаки аналогичны наблюдаемым при травме других отделов опорно-двигательного аппарата (боль, отек и болезненность при пальпации в области перелома или вывиха). Для распознавания большинства повреждений этой локализации обычно достаточно получения рентгенограмм в стандартных проекциях (переднезадняя, боковая и косая).
Лечение
В лечении используют охлаждение льдом области травмы, соответствующее позиционирование конечности и фиксацию стопы в анатомически выгодном положении. В случае неэффективности перечисленных мер рассматривается (при участии специалистов) возможность выполнения закрытой репозиции или открытой репозиции с внутрикостной фиксацией.
Переломовывихи в плюснепредплюсневом сочленении
Плюснепредплюсневое сочленение известно как сустав Лисфранка. Повреждения стопы в этой области наблюдаются редко и обычно возникают при автодорожных происшествиях. Механизм травмы сложен и вариабелен, но обычно это сильное переразгибание переднего отдела стопы (по отношению к ее среднему отделу), что приводит к дорсальному вывиху. Переломы могут носить сочетанный характер, что определяется наличием выраженного связочного аппарата, соединяющего область сустава с другими отделами стопы. Краеугольным камнем данного сочленения является вторая плюсневая кость; это блокирующий механизм среднего отдела стопы. Поэтому перелом основания второй плюсневой кости практически патогномоничен разрыву сочленения.
Симптомами и признаками повреждения являются боль, отек, изменение окраски кожи, ограничение объема движений в суставе, невозможность переносить статическую нагрузку и, возможно, парестезия в среднем отделе стопы. Необходимы рентгенограммы в трех стандартных проекциях, однако для точной оценки повреждения практически обязательно получение снимка другой стопы.
Лечение
Лечение переломовывиха сопряжено с немалыми трудностями, так как полное восстановление положения кости при закрытой репозиции требует сильной тракции. Действительно, при коррекции этой деформации нередко возникает необходимость в открытой репозиции с внутрикостной фиксацией.
Переломы плюсневых костей
Вторая и третья плюсневые кости достаточно жестко фиксированы; на эти кости приходится основная нагрузка при отталкивании стопой во время бега или ходьбы. Напротив, первая, четвертая и пятая плюсневые кости относительно подвижны. Следовательно, чрезмерная нагрузка в течение какого-то периода времени может привести к переломам перенапряжения, обычно второй и третьей плюсневых костей.
Другими механизмами повреждения являются прямая травма или раздавливание, а иногда и воздействие непрямых сил (например, при повреждениях по типу выкручивания). Повреждения, получаемые при прямой травме или вследствие раздавливания, обычно бывают весьма значительными, часто с переломами двух (или нескольких) плюсневых костей. Более того, при этом могут наблюдаться сочетанные повреждения мягких тканей с развитием тяжелого отека и нарушением кровообращения.
В плюсневых костях различают переломы шейки и переломы диафиза. Отдельного упоминания заслуживает перелом основания пятой плюсневой кости, известный как перелом Джонса (или перелом балетных танцовщиков). Такой перелом обычно происходит при подошвенном сгибании и подворачивании стопы, в результате чего сухожилие короткой малоберцовой мышцы, прикрепленное к кости, отрывает часть основания. Этот специфический перелом часто путают с повреждением связок голеностопного сустава. Это должно побудить врача, проводящего исследование латеральных повреждений этого сустава, к выполнению рентгенограммы основания пятой плюсневой кости, чтобы убедиться в отсутствии перелома.
У пациентов с переломами плюсневых костей наблюдается типичная для такой травмы клиническая картина, но с особенно выраженной локальной болезненностью. Рентгенологическое исследование предусматривает получение трех стандартных снимков стопы; выполнение дополнительных рентгенограмм обычно не требуется.
Лечение
Лечение переломов плюсневых костей заключается в иммобилизации конечности лонгетной повязкой, обкладывании льдом, адекватном позиционировании конечности и применении анальгетиков. Лонгету не следует накладывать в первые 24— 48 ч после травмы, так как переломы, возникающие в результате раздавливания, сопровождаются значительным отеком мягких тканей. Как только отек спадет, необходимо наложить короткую гипсовую лонгету сроком на 4—6 нед.
Переломы основания пятой плюсневой кости
Переломы основания пятой плюсневой кости являются, вероятно, наиболее часто наблюдаемыми переломами этих костей. У пациентов отмечается характерная локальная болезненность в области перелома. Как упоминалось ранее, это повреждение часто путают с повреждением боковых связок голеностопного сустава; для исключения такого перелома необходимо получение качественных рентгенограмм голеностопного сустава с четкой визуализацией основания пятой плюсневой кости.
Кроме того, врач должен помнить, что основание плюсневой кости является вторым центром роста, с которым могут быть спутаны косые и поперечные переломы. Лечение подобных переломов обычно консервативное и включает пункцию гематомы, ношение ортопедической обуви и пользование костылями в течение непродолжительного времени.
Отдельно следует рассмотреть перелом Джонса, который описывается как отрывной перелом основания пятой плюсневой кости. В последних сообщениях подчеркивается, что в действительности речь идет о переломе диафиза, а не о повреждении авульсионного типа. Это весьма важное замечание, поскольку истинные переломы Джонса имеют более высокую частоту несрастания или замедленной консолидации как у детей, так и у взрослых, в отличие от более обычных авульсионных (отрывных) переломов.
Переломы вследствие перенапряжения
Краткого упоминания заслуживают переломы перенапряжения с повреждением второй и третьей плюсневых костей; такие переломы обычно возникают проксимальнее головки. Вначале такие переломы обычно незаметны и могут не определяться на рентгенограммах в течение 2—3 нед после травмы. У пациента с предполагаемым переломом перенапряжения лечение может быть начато даже в отсутствие положительных рентгенограмм. Позднее может быть проведено повторное рентгенологическое исследование или КТ-сканирование (через 2—3 нед), которое обычно обнаруживает место перелома. Лечение переломов перенапряжения — полный покой, а иногда и иммобилизация.
Повреждение фаланг пальцев
Повреждения фаланг пальцев наблюдаются часто и обычно возникают вследствие прямой травмы (например, при падении тяжелого предмета на пальцы). Примером травмы, обусловленной воздействием непрямых сил, может служить перелом при переразгибании пальцев, часто с вывихом проксимальной фаланги. Пациент жалуется на боль в области фаланг или межфаланговых суставов, отек, дискомфорт при надевании обуви и при ходьбе. Симптомы появляются через несколько часов после травмы. В некоторых случаях, когда имеет место вывих или подвывих, наблюдается явная деформация. Но чаще такая деформация маскируется значительным отеком. Рентгенологическое исследование в переднезадней и косой проекциях дает наибольшую диагностическую информацию.
Лечение
Как и при любом другом переломе, лечение заключается в устранении подвывиха или вывиха, восстановлении правильного анатомического положения отломков, обкладывании стопы льдом, возвышенном положении конечности и иммобилизации. Иммобилизация может быть обеспечена с помощью функциональной лонгеты, ортопедической обуви или (в некоторых случаях) лонгеты-ботинка для ходьбы. Последнее может использоваться, например, при травме первого пальца стопы, несущего до 1/3 нагрузки массой тела соответствующей стороны и, следовательно, нуждающегося в более надежной и длительной иммобилизации.
При нестабильных переломах фаланг может потребоваться ранняя внутрикостная фиксация, выполняемая в условиях специализированного отделения. Как можно более раннее направление пациента в специализированное учреждение настоятельно рекомендуется и при открытых переломах фаланг, которые требуют соответствующего лечения повреждений мягких тканей. Если перелом или вывих не поддается устранению при закрытой репозиции, то также необходимо направление пациента к травматологу, что позволит предотвратить отдаленные осложнения.
Дж. Ф. Векерле
Опубликовал Константин Моканов
Источник