Когда снимают швы после перелома ноги
Самым распространенным способом соединения краев ран является наложение хирургических швов.
Прежде чем разобраться, через сколько дней снимать швы, проясним, что различают швы двух видов: погруженные и съемные.
Погруженные швы (или несъемные) — делают из материала, который со временем рассасывается в тканях организма.
Для несъемных швов используют натуральный материал кетгут, изготовленный из тонких овечьих кишок.
Он хорошо тем, что не отторгается человеческим организмом, но при этом материал не обеспечивает большой прочности соединения тканей.
Съемные швы нужно удалять после сращения краев раны.
Съемные швы гораздо прочнее. Их делают при помощи различных материалов:
- натуральные нити — шелк и лен;
- синтетические нити — нейлон, капрон, мерсилен;
- металлические детали — проволока или скобки.
Правильно наложенные хирургические швы прочно соединяют ткани, не нарушают кровообращение в тканях, прилегающих к ране, и не оставляют в ране полостей. Такой способ лечения обеспечивает для заживления раны оптимальные условия.
После сращения краев раны кожные швы снимаются: узел тянется вверх, пока над кожей не показывается скрытая в ткани нить, которую у поверхности перерезают ножницами.
Если рана очень длинная, для начала швы снимают через один, а вторую половину-через несколько дней.
Среднестатистический срок снятия хирургических швов составляет 6-9 суток после наложения, но обычно сроки отличаются в зависимости от разных факторов.

А вы знаете, какая норма пульса для вашего возраста?
О том, как поднять уровень мужского гормона — тестостерона читайте в этой статье.
Особенности, которые влияют на срок снятия швов
С частей тела с хорошим кровоснабжением (на шее и лице) швы снимают раньше — на 4-6 день. С мест с пониженной регенерацией (стопы или голени) швы снимают позже — на 9-12 сутки.
Также, многое зависит от характера самой раны. Если рана инфицирована, часть швов снимают на следующий день после наложения, чтобы рана лучше заживала открытым способом. С чистой раны швы снимают через 5-7 дней.
Имеют значение и особенности организма прооперированного больного, ведь способность к регенерации тканей у разных людей различна. Так, пожилые люди должны носить швы дольше, им швы снимают не раньше, чем через 14 дней. Также срок ношения швов удлинен для тяжелобольных людей, организмы которых ослаблены длительной болезнью.
Еще срок снятия швов зависит от сложности операции и глубины разреза раны. Сами хирурги утверждают, что края ран при полостных операциях срастаются быстрее, если у пациента нет излишних жировых отложений.
Когда снимают швы с раны после распостраненных операций
Вот в какие сроки обычно снимают швы после самых распространенных хирургических операций и для различных частей тела:
- после кесаревого сечения: на 8-10 день;
- после ампутации: на 12 день;
- после лапаротомии: на 7 день;
- после склеропластики: на 7 день;
- на брюшной полости: на 7 день;
- на грудной клетке: на 7 день;
- на лице и шее: на 7 день.
Швы надо снимать только в том случае, когда надежно срослись края раны. Однако если шов не будет снят вовремя, это тоже грозит проблемами. Швы могут загноиться, а нитки врасти в кожу, тогда от раны останется более заметный след.
В любом случае, решение о необходимости или возможности снятия швов должен принимать врач-хирург после осмотра раны.
Источник
Переломы лодыжек являются одной из наиболее частых причин обращения к травматологам-ортопедам.
Консервативное лечение методом гипсовой иммобилизации возможно в ситуации изолированных переломов наружной или внутренней лодыжек без смещения костных фрагментов и повреждения связочных структур. Даже в случаях подобных изолированных повреждений сроки иммобилизации не могут быть меньше 6 недель, что в конечном счёте значительно затрудняет реабилитацию и может приводить к более продолжительным срокам нетрудоспособности в сравнении с оперативным лечением. Плюсами консервативного лечения перелома лодыжек являются отсутсвие рисков связанных с самим оперативным вмешательством и наркозом, а также отсутсвие необходимости удалять металлофиксаторы в будущем.
Итак, подавляющее большинство переломов лодыжек требует оперативного вмешательства, при отсутсвии противопоказаний. Для планирования оперативного вмешательства и понимания взаимоотношений между различными анатомическими структурами в области голеностопного сустава и стопы, которые могут повреждаться при переломах лодыжек, существуют различные классификации. Наиболее широко распространённой в международной практике, подробной, и оценивающей все аспекты как собственно травмы, так и возможных путей её лечения является классификация АО. Вы можете найти её на сайте международной ассоциации остеосинтеза.
К сожалению данная классификация довольно сложная и громосткая, мы не будем приводить её здесь полностью, так как только её треть относящаяся к группе А выглядит примерно так:
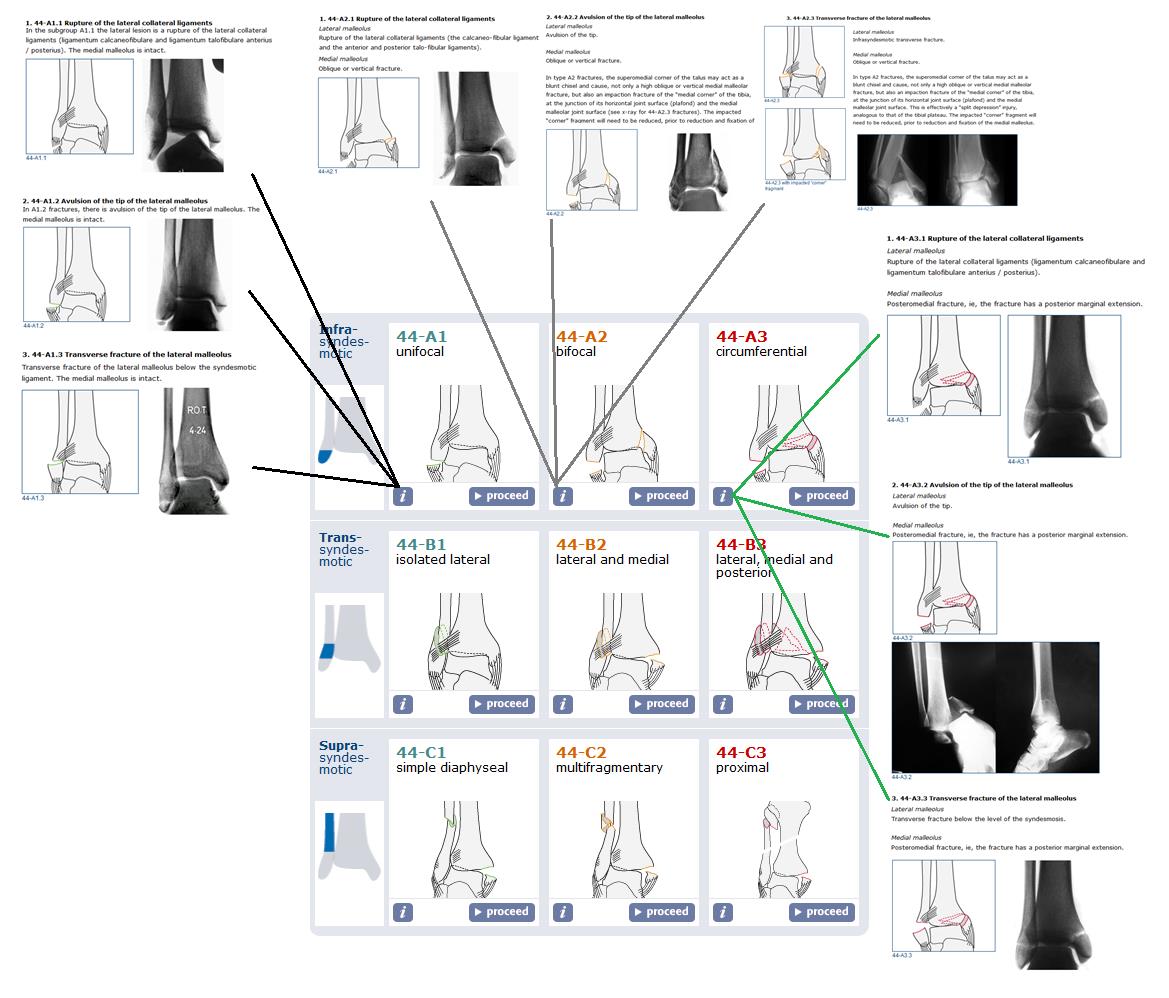
Максимально упрощая, можно свести переломы лодыжек к однодвухтрёх- лодыжечным переломам и их эквивалентам. Консервативное лечение применимо только в случае однолодыжечных переломов. При консеравтином лечении двух- и трёх-лодыжечных переломов и их эквивалентов вторичное смещение практически неизбежно, что приводит в дальнейшем к нарушению взаимоотношений между таранной костью и соответсвующих ей суставных поверхностей большеберцовой и малоберцовой костей, что в свою очередь приводит к неправильному распределению нагрузки, износу суставного хряща и формированию посттравматического артроза с грубым нарушением функции опоры и ходьбы уже в течение 1-2 лет после травмы. Именно это и объясняет возросший за последние 2 десятилетия интерес хирургов-ортопедов к данному виду травмы.
Главной целью хирургического лечения перелома лодыжек является восстановление нормального взаимоотношения костей в голеностопном суставе. Даже при смещении таранной кости кнаружи на 1 мм площадь её контакта с большеберцовым плато уменьшается на 40%. Получается что при сращении наружной лодыжки с, казалось бы, небольшим смещением в 1 мм кнаружи, на 60 % площади будет приходиться 100 % нагрузки.
Вторым важным моментом является обеспечение условий для сращения перелома за счёт плотного контакта костных фрагментов и их надёжной фиксации, предотвращающей движение отломков между собой.
Третьей целью является уход от иммобилизации. Гипсовая повязка сама по себе способна нанести значительный вред её обладателю за 6 недель, приводя к нарушению питания тканей, атрофии мышц, повышая риски тромбоза глубоких вен нижних конечностей, препятствуя движению в суставе, что в конечном счёте может приводить к его контрактуре. При правильно выполненном остеосинтезе движения в голеностопном суставе разрешаются уже на следующий день после операции. Вы можете посмотреть статью посвящённую операции при переломе лодыжки перейдя по этой ссылке.
В нашем центре мы стараемся максимально быстро и эффективно оказывать помощь пациентам с переломами любой локализации, в том числе и с переломами лодыжек. Полное предоперационное обследование и операция выполняются в течение первых 24 часов после обращения. Выписка под наблюдения травматолога поликлиники в большинстве случаев происходит уже на вторые сутки после обращения и операции. При обращении вам выполнят рентгенограммы для подтверждения диагноза, будет наложена транспортная гипсовая иммобилизация. Непосредственно перед операцией с профилактической целью вводятся внутривенно антибиотики. Возможно использование спинномозговой анестезии или эндотрахеального наркоза. С целью снижения стресса от оперативного вмешательства за 10 минут до операции вас погрузят в медикаментозный сон, проснётесь вы также через 10 минут после её окончания. Во время операции ортопедический хирург произведёт открытое сопоставление отломков с их фиксацией пластинами и винтами. После операции вам понадобятся костыли, так как полная нагрузка всё равно не рекомендуется до сращения перелома. На следующий день после операции вам выполнят перевязку, научат как правильно ходить с дополнительной опорой на костыли и какие упражнения делать для разработки движений и укрепления мышц голени, после чего вы можете быть выписаны домой.
При переломе лодыжек выполняется оперативное вмешательство называемое: открытая репозиция и внутренняя фиксация, или остеосинтез. Для доступа к сломанной кости выполняются разрезы вне проекции крупных сосудисто нервных пучков.
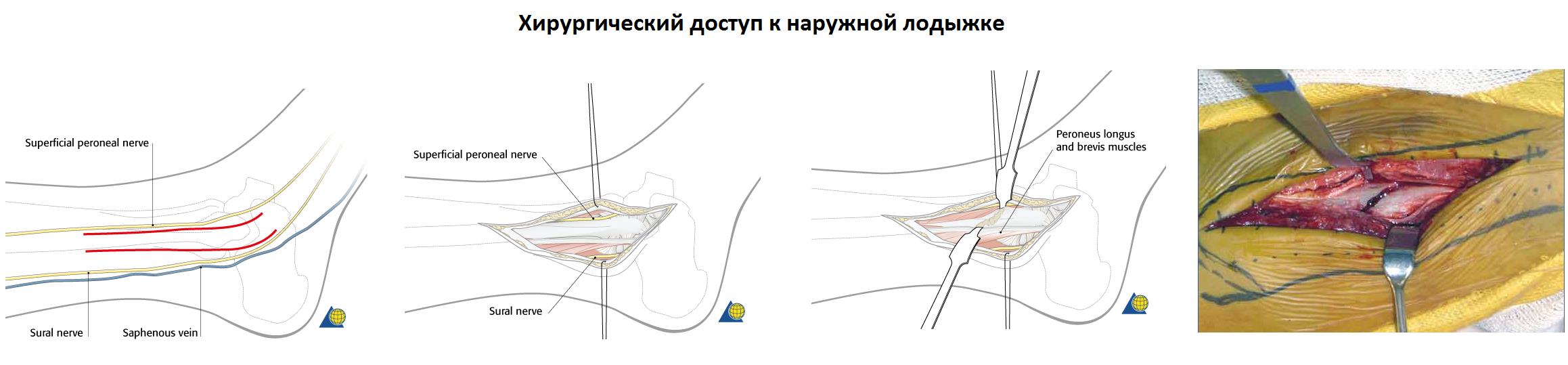
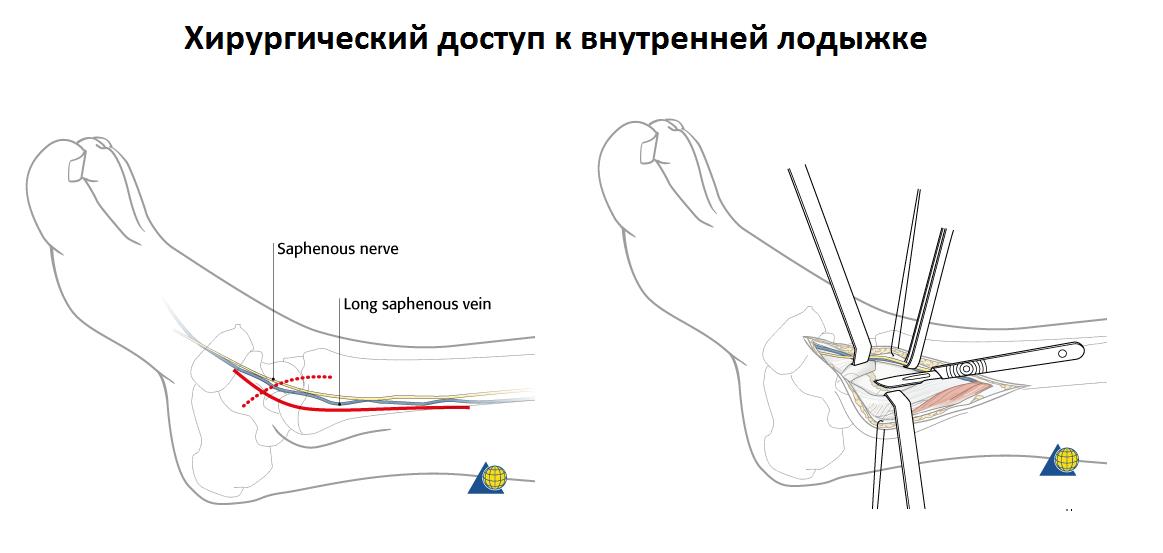
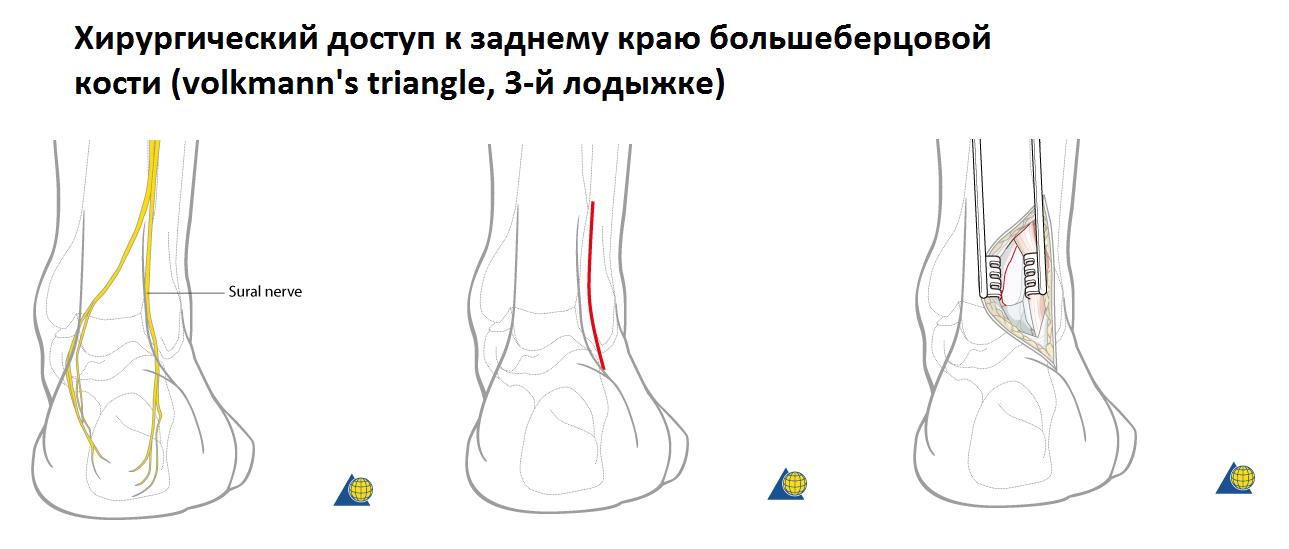
Сломанная кость обнажается, производится сопоставление костных отломков, временная фиксация при помощи костодержателей, спиц, костных цапок. Далее выполняется остеосинтез при помощи пластин и винтов. Временная фиксация удаляется.
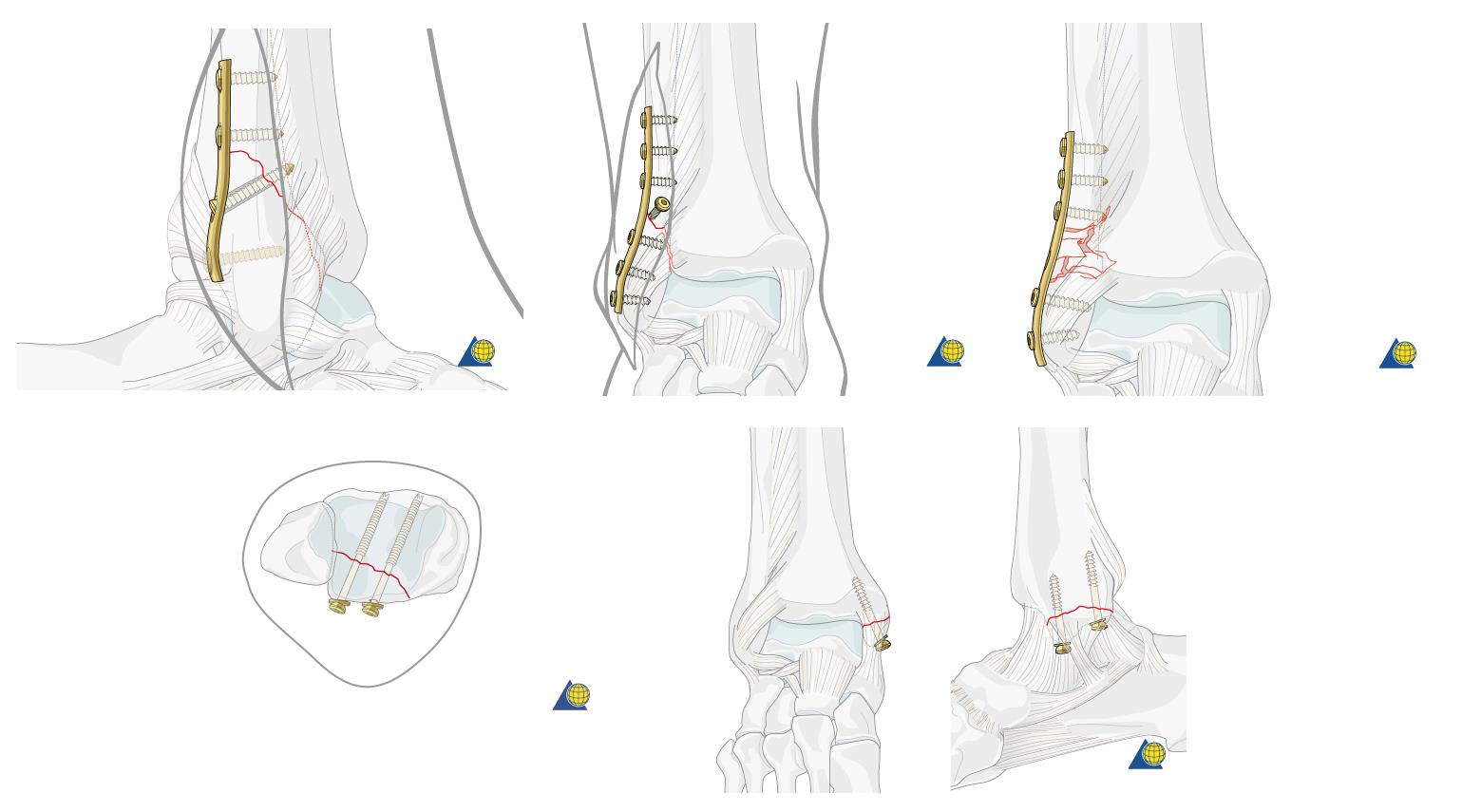
Производится гемостаз, рана послойно ушивается, накладывается асептическая повязка, эластическая компрессия.
После операции нога должна находится на возвышении, через повязку на область оперативного вмешательства укладывается лёд (лучше всего мягкая резиновая грелка наполненная льдом и холодной водой) на 30 минут каждые 3 часа. Это позволяет уменьшить отёк и боль в зоне вмешательства. После операции вам будут вводиться обезболивающие и противовоспалительные препараты. Вечером в день операции или на следующий день после операции инструктор по лечебной физкультуре обучит вас каким образом надо правильно ходить с дополнительной опорой на костыли и покажет вам упражнения которые надо будет выполнять для сохранения массы и силы мышц голени. Утром на следующий день после операции вам сделают перевязку. После этого вы можете быть выписаны под наблюдение травматолога по месту жистельства. Дома также следует продолжать использовать возвышенное положение конечности и лёд для более быстрого спадения отёка и уменьшения болей. Через 2 недели после операции вам надо будет приехать в клинику для того чтобы снять швы. Через 6 недель производится рентгенконтроль и при наличии признаков консолидации разрешается нагрузка на ногу. Обычно требуется ещё около 2 недель для того чтобы полностью восстановить функцию конечности. На этом этапе очень полезно позаниматься с инструктором по лечебной физкультуре. Форсированные(спортивные) нагрузки на ногу не рекомендуются до 6-12 месяцев после травмы.
Существует ряд осложнений характерных для любого хирургического вмешательства и для любого вида анестезии. Операция при переломе лодыжек не исключение. К ним относятся инфекция, повреждение сосудов и нервов, кровотечение, тромбоз глубоких вен. Их риск не превышает 2 % от общего числа вмешатльств.
Также существуют специфические осложнения. К ним относятся тугоподвижность голеностопного сустава, слабость мышц голени, формирование посттравматического артрозп голеностопного сустава. Эти риски в значительной степени зависят от морфологии перелома, наличия сопутсвующих заболеваний, таких как диабет, аутоимунные заболевания требующие приёма стероидных препаратов, курение.
Пластины и винты используемые в современной хирургической практики сделаны или сплава титана или хирургической стали не вызывающих реакции со стороны организма. Их удаление показано в случаях когда они вызывают раздражение мягких тканей за счёт механического их повреждения, в случаях инфекционных осложнений, а также при настойчивом желании пациента. Также зачастую требуется удаление позиционного винта через 6-8 недель при фиксации межберцового синдесмоза. Полное удаление металлофиксаторов при переломе лодыжек рекомендуется не ранее 12 месяцев после операции.
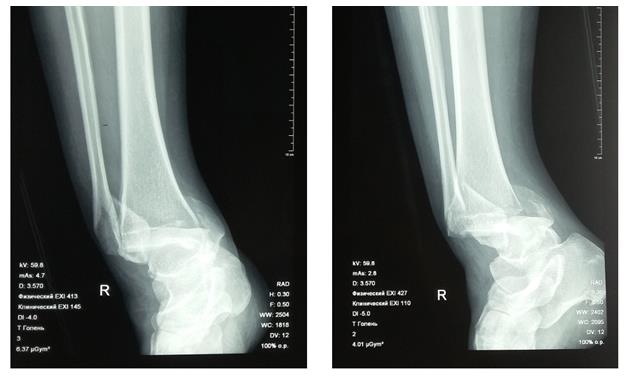
Пациентка Т. 80 лет. Травма за 3 недели до обращения, получила перелом обеих лодыжек правой голени со смещением, подвывихом стопы кнаружи. Обратилась в РТП, выполнена рентгенография, наложена гипсовая повязка. В связи с сохраняющимся выраженным отёком и болевым синдромом обратилась в клинику К+31.
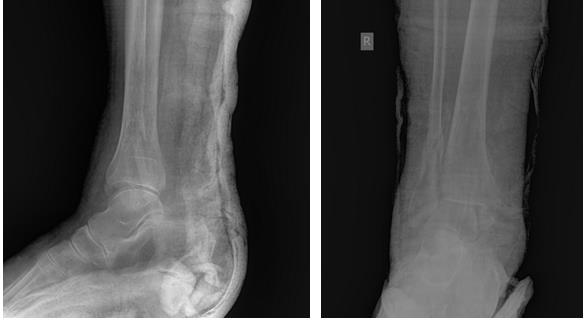
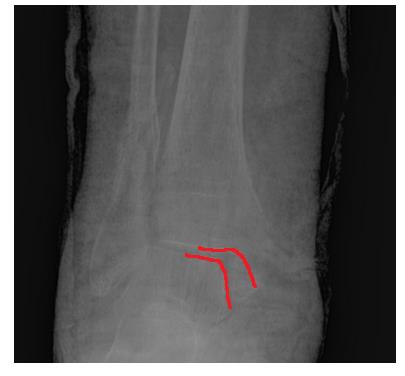
На рентгенограммах в гипсе определяется значительный подвывих таранной кости кнаружи, консолидирующийся перелом нижней трети малоберцовой кости.
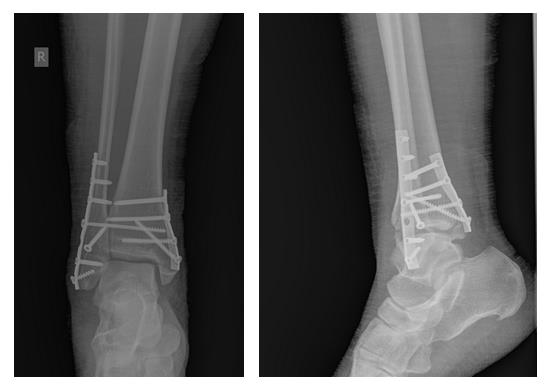
В день обращения пациентка послоностью обследована, проведено оперативное лечение, открытая репозиция, остеосинтез перелома нижней трети малоберцовой кости пластиной, внутренней лодыжки винтом, внутренняя лодыжка дополнительно фиксирована анкерным фиксатором.
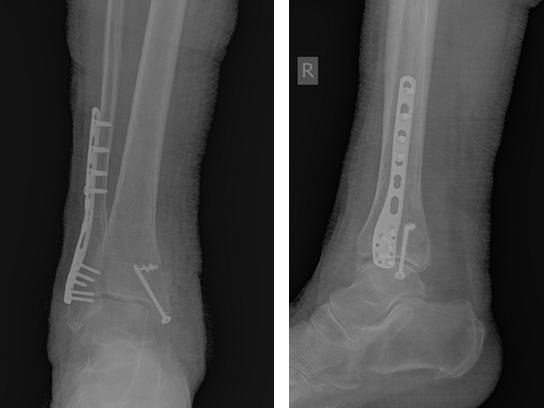
На контрольных рентгенограммах после операции положение отломков, металлофиксаторов правильное, подвывих таранной кости устранён.
Пациентка выписана на 2 сутки после операции на амбулаторное долечивание.
Пациентка Л. 50 лет, травма в быту, получила закрытый перелом обеих лодыжек с вывихом стопы кнаружи и кзади. Данный случай интересен значительным повреждением мягких тканей произошедшем при травме и потребовавшем значительных усилий в борьбе с отёком, а также морфологией перелома внутренней лодыжки, сломавшейся одним большим блоком вместе с задним краев большеберцовой кости, что потребовало её фиксации при помощи пластины и винтов.
В связи с выраженным отёком мягких тканей, высоким риском некроза краёв ран и инфекционных осложнений пациентке с целью предоперационной подготовки выполнялись скелетное вытяжение, сосудистая и метаболическая терапия, лимфодренаж, физиотерапия. После спадения отёка, на 3 день после поступления выполнено оперативное вмешательство: открытая репозиция, остеосинтез переломов наружной и внутренней лодыжек пластинами и винтами.
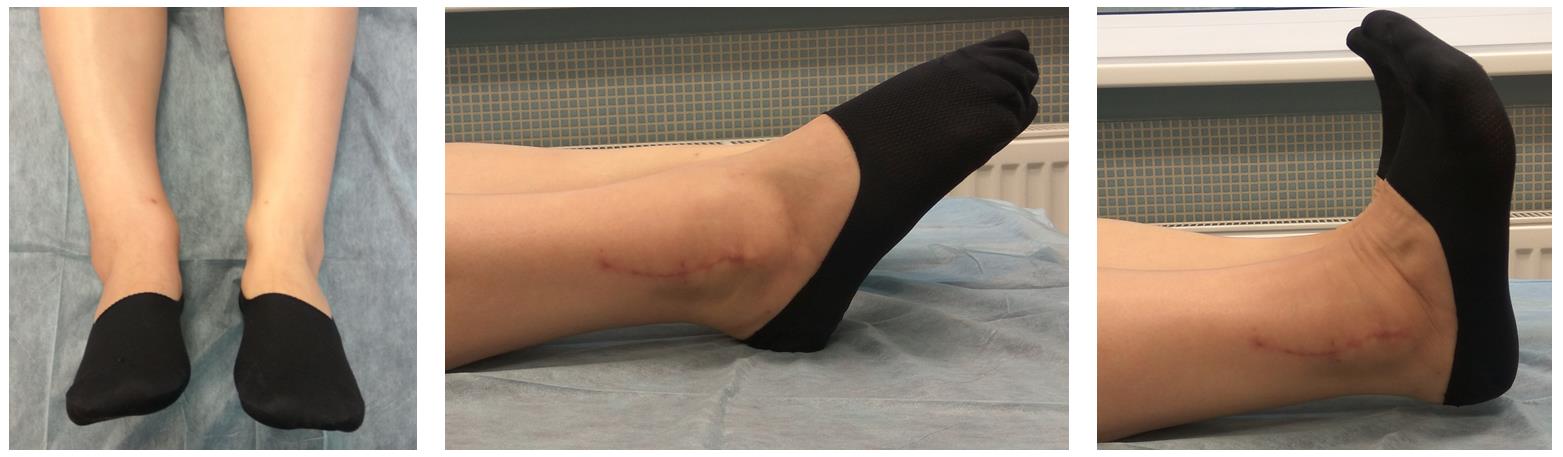
Через 4 дня пациентка выписана на амбулаторное долечивание. Послеоперационные раны зажили первичным натяжением, швы удалены через 14 дней.
Через 6 недель после первичного вмешательства произведено удаление позиционного винта, пациентка приступила к активной разработке движений в голеностопном суставе.
Амплитуда движений через 8 недель после травмы и оперативного вмешательства по поводу этого тяжёлого повреждения близка к полной. Пациентка ходит с полной опорой, не используя костыли или трость, не хромает, боли не беспокоят. Сохраняется умеренный отёк в области голеностопного сустава.
Ещё одну статью посвящённую переломам лодыжек вы можете посмотреть тут.
Источник
В большинстве случаев швы после хирургической операции необходимо снимать. Когда и как это делается, знает медицинский персонал. Пациент, в свою очередь, должен следовать всем указаниям врача, что застрахует от непредвиденных неприятностей и осложнений.
Что такое послеоперационный шов?
Любое хирургическое вмешательство сопровождается рассечением кожных покровов тела человека или слизистых оболочек, для создания доступа к органу или полости с целью диагностики или лечения. Заключительным этапом операции является соединение разрезанных тканей с помощью шовного материала — это и есть послеоперационный шов.
Для каждой операции хирург подбирает оптимальный шов и материалы, из которого его делает, что позволяет надёжно и аккуратно зашить разрез. На выбор врача влияет глубина и протяжённость раны, а также степень расхождения краёв. Хирургические швы отличаются друг от друга сроками наложения, использованием различных материалов, а также методиками нанесения стежков. Основная классификация и характеристики представлены в таблице.
| Классификация | Характеристика |
| По виду шва |
|
| По своей способности рассасываться в тканях |
|
| В зависимости от сроков наложения |
|
| По типу материала |
|
| По методике наложения |
|
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Также швы могут быть однорядные или двухрядные, вворачивающиеся и выворачивающиеся, с разными узлами. Разобраться во всех тонкостях человеку без специальных знаний довольно непросто, поэтому снятие послеоперационных швов на дому возможно только с привлечением медицинских работников.
Когда необходимо снимать швы
В последнее время используются специальные рассасывающиеся нити, которые со временем самостоятельно выводятся из организма человека. На выбор шовного материала влияет время, в течение которого должен оставаться соединительный эффект. Если невозможно использовать рассасывающиеся нити, то применяются обычные, которые врач удаляет после заживления раны. Как правило, в медицине существуют определённые промежутки времени между наложением и снятием швов:
- на брюшной полости — 7-10 дней;
- на грудной клетке — 10-14 дней;
- на голове/лице/шее — 6-7 дней;
- голени/стопы — 10-14 дней;
- при лапароскопии — 6-14 дней;
- после кесарева сечения — 8-10 дней.
Точно заранее определить, когда и как проводить процедуру, невозможно, ведь способность тканей к регенерации — процесс индивидуальный, от которого во многом зависят сроки снятия швов. На длительность ношение швов также могут повлиять пожилой возраст, ослабленный организм, сопутствующие заболевания у пациента, нагноение или инфицирование раны.
В стоимость входит:
- Обработка антисептиком
- Удаление шовного материала (снятие швов)
- Вторичная обработка антисептиком
- Нанесение заживляющей мази
- Наложение повязки
- Необходимые материалы и препараты
Главный показатель того, что пора снимать швы — заживление раны. Определить это можно по нескольким признакам:
- плотно сросшиеся края раны;
- отсутствие воспаления, покраснения и боли в области шва.

Стоит иметь в виду, что слишком рано проведённая процедура приводит к расхождению швов, а если затянуть со снятием, есть риск нагноения раны и вросших в кожу ниток. В любом случае, проводит ли пациент снятие швов на дому или в больнице, необходима консультация хирурга. Только опытный специалист способен оценить заживление раны, тем самым свести к минимуму вероятные осложнения.
Можно ли снимать швы самостоятельно?
На первый взгляд может показаться, что ничего сложного в процедуре снятия швов нет. Но даже незначительная ошибка грозит серьёзными проблемами. Всеми необходимыми навыками и инструментом обладает только медицинский персонал, и самостоятельно заниматься снятием швов не рекомендуется.

В случае, когда обратиться за помощью невозможно, в крайней мере допускается самостоятельное снятие швов, но только на небольших ранах и при уверенности в полном заживлении. Важнейшим правилом является стерильность инструментов. Также стоит учитывать, что категорически запрещается трогать швы:
- после сложных полосных операций;
- после косметических операций;
- в случае, когда используются скобы или металлическая нить;
- при наличии воспаления или нагноения.
Если пациент желает провести снятие швов после операции на дому, целесообразней будет пригласить обученного специалиста, чем самостоятельно пытаться это сделать, и провести процедуру без риска для здоровья.
Как снимают швы врачи?
Снять швы после операции может врач или медицинская сестра. Предварительно проводится осмотр, и при некоторых обстоятельствах может продлиться срок ношения швов. Также бывают случаи, например, при большой протяжённости надреза, когда стежки на первом этапе снимаются не все, а через один. Так делают, чтобы снизить риск расхождения раны. Оставшиеся швы снимают через несколько дней.
Процедура проводится с использованием стерильных инструментов, во избежание воспаления и инфицирования раны. Предварительно шов обрабатывается антисептиками.
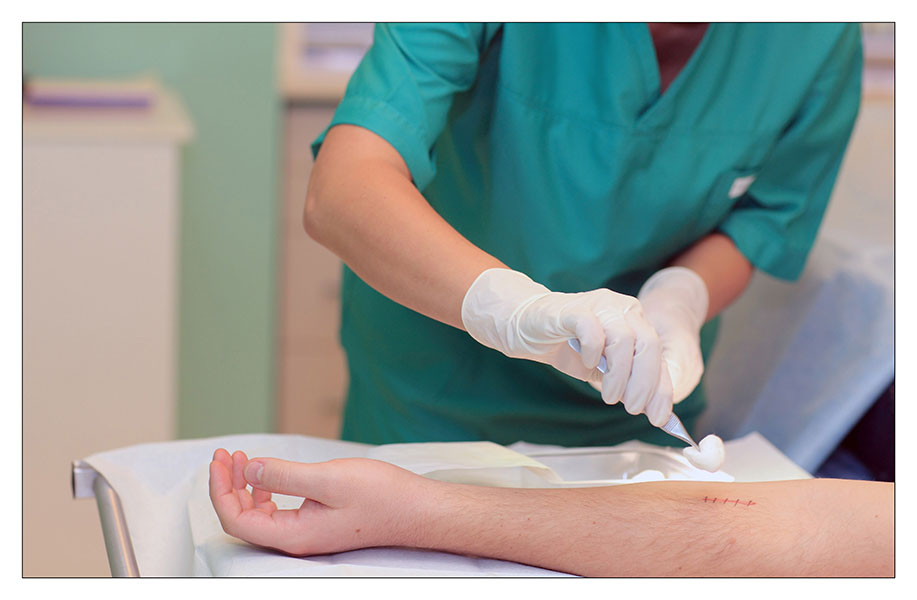
Снятие швов включает следующие этапы:
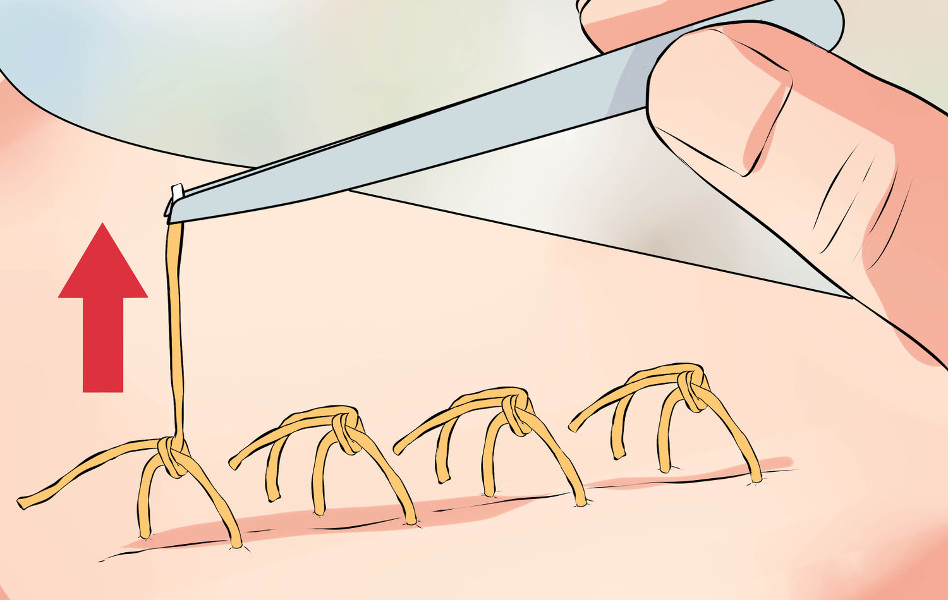
1. Врач или медицинская сестра с помощью анатомического пинцета захватывает и приподнимает узелок шва, и осторожно перерезает нить.
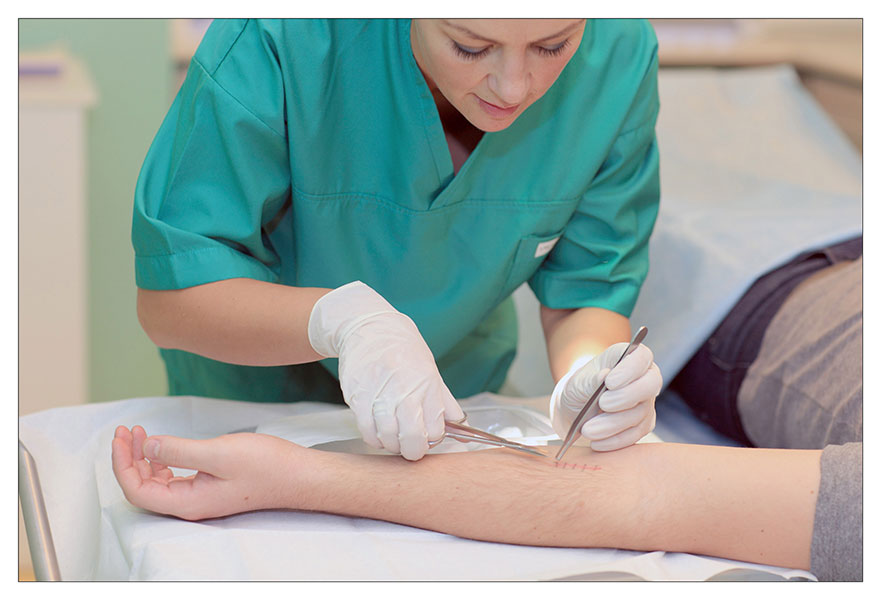
2. Далее аккуратно, не прилагая чрезмерного усилия, специалист вытягивает нить. На этом моменте есть несколько важных правил: нельзя протягивать узелок через кожу, и нить, находящаяся на поверхности, не должна при извлечении попасть под кожу.
3. Врач выполняет вышеописанные действия по всем оставшимся узлам.
4. Если швы наложены в несколько рядов, снимают их поочерёдно.
5. В конце процедуры врач внимательно осматривает кожу на остаток шовного материала, потом повторно дезинфицирует место рассечения и накладывает повязку с антибактериальной мазью.
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Процедура отличается в случае применения другой методики наложения швов или использования металлических скоб. Правильная техника снятия швов и соблюдение всех правил антисептики предотвращает осложнения.
Почему швы могут разойтись?
Причин расхождения послеоперационных швов несколько:
- преждевременное снятие швов до полного заживления раны;
- в результате избыточного давления на область шва или после тяжёлой физической нагрузки (особенно после поднятия тяжестей);
- инфицирование раны;
- недостаток витаминов, микроэлементов и снижение защитных сил организма;
- неправильная техника наложения шва.
Также существуют факторы, увеличивающие риск расхождения швов:
- проблемы с кровообращением на фоне сахарного диабета или атеросклероза;
- лишний вес;
- курение;
- пожилой возраст;
- длительный приём кортикостероидов, глюкокортикоидных гормонов;
- наличие злокачественных опухолей, а также проведение лучевой и химиотерапии;
- опасность для швов в районе брюшной полости могут нести сильный кашель, рвота и проблемы с кишечником.
В случае, если вы заметите расхождение стенок швов, кровотечение или открытую рану, необходимо обратиться за помощью в больницу. Насторожить также должны покраснение, резкая боль в области шва, отёк и повышение температуры тела.
Расхождение раны редко становится серьёзной угрозой для здоровья и жизни пациента, и чаще всего приводит к замедлению сроков заживления, образованию грубых рубцов, инфицированию раны и образованию грыжи на месте шва.
Врач, исходя из причин, повлекших расхождение шва, может назначить консервативное лечение (частая смена повязки, антибактериальная терапия) или повторное наложение швов. В редких ситуациях, например, при эвентрации, может понадобиться оперативное вмешательство с повторным наложением швов и медикаментозной терапией.
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Выезд оплачивается отдельно — 300 рублей
Звоните в любое время суток:
Снять послеоперационные швы лучше доверить медицинским работникам. Это поможет снизить риск инфекции, повреждения тканей, а также расхождения швов. Техника снятия швов требует внимательности, ловкости и соблюдения всех правил антисептики.

Источник


