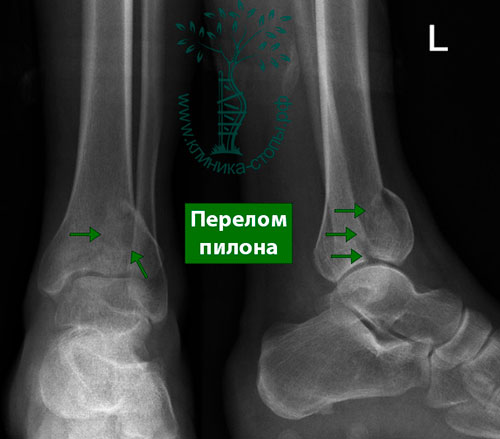
Перелом дистального эпиметафиза кости голени
Перелом дистального метаэпифиза большеберцовой кости (перелом Пилона)
В отличие от травм в результате подворачивания, которое является причиной большинства переломов в области голеностопного сустава, этот тип повреждения вызван очень большой травмирующей силой. При переломе пилона тело таранной кости ударяется о суставную поверхность большеберцовой кости, которая из-за своей гораздо меньшей прочности раскалывается на множество осколков.
СИМПТОМЫ ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
Сразу после травмы быстро нарастает отек. Голеностопный сустав часто деформирован и может находиться в состоянии вывиха. В области повреждения появляются волдыри (фликтены) с кровью, что свидетельствует о тяжелейшей травме кожи и мягких тканей. Иногда выступающий острый конец отломка большеберцовой кости пробивает кожу, и тогда перелом становится открытым.
ДИАГНОСТИКА ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
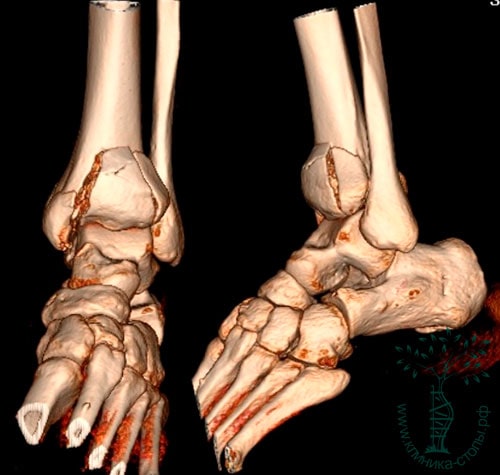
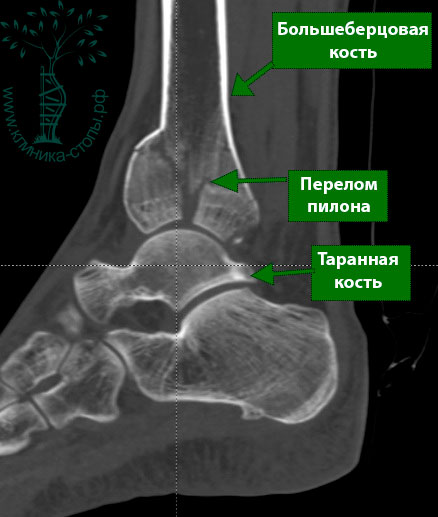
На рентгенограммах определяется внутрисуставной оскольчатый перелом дистального конца большеберцовой кости. Во всех случаях диагностировать перелом пилона лучше с помощью КТ (включая режим 3D-реконструкции), чем с помощью обычной рентгенографии.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ПИЛОНА
+
Лечение внутрисуставных переломов в общем и перелома пилона в частности – хирургическое. Чтобы спланировать операцию, необходимо провести компьютерную томографию. Также при подготовке к вмешательству важен контроль отека мягких тканей, что наилучшим образом достигается путем придания конечности возвышенного положения или наложения наружного фиксатора на голеностопный сустав. Если у пациента образовались фликтены или волдыри, перед операцией они обязательно должны зажить. До улучшения состояния кожи может пройти от двух до трех недель.
Оперативное вмешательство при переломах пилона обычно очень сложное, выполняют его самые опытные врачи. Основная задача хирурга-травматолога – сохранить функцию голеностопного сустава. При этой операции стараются не делать обширных разрезов мягких тканей, чтобы избежать трудностей с заживлением операционной раны и исключить присоединение инфекции. Лучшие результаты в настоящее время можно получить, используя малоинвазивную технику операции. При ней костные отломки большеберцовой кости вначале закрыто растягиваются специальным аппаратом, а потом через мини-разрезы фиксируются подкожно проведенными пластинами и винтами. После малоинвазивной операции при переломе пилона отек обычно меньше, рана заживает быстрее, а что самое главное – снижается риск инфекционных осложнений.
Больше информации о лечении переломов большеберцовой кости.
Лечение перелома пилона занимает от трех до четырех месяцев. Эта травма представляет собой очень серьезное нарушение как мягких тканей, так и костей. Перелом также сопровождается значительным повреждением суставного хряща, который не виден на рентгенограмме, поэтому важно восстановить не только костные, но и хрящевые структуры. При неправильно выполненной операции имеется высокий риск развития артроза голеностопа, который проявляется тугоподвижностью, отеком и болью в области сустава.
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ «ПИЛОНА» В НАШЕЙ КЛИНИКЕ
+
Пример 1
Пациент Н., 32 года, доставлен в клинику с места работы. С его слов, травма при падении со строительных лесов, с высоты около 2,5 метров. Приземлился на ноги. При осмотре определялись деформация и выраженный отек обеих конечностей. По внутренней поверхности левой голени была рана размером 3 на 6 см. Выполнены рентгенограммы. Установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза обеих костей правой голени. Открытый оскольчатый внутрисуставной перелом дистального метаэпифиза левой большеберцовой кости со смещением отломков. Gustilo-Anderson II».
Следует обратить внимание, что переломы пилона чаще всего являются результатом так называемой «высокоэнергетической травмы», например, при падении с высоты, ДТП, занятиях экстремальными видами спорта.
Экстренно, сразу при поступлении, в операционной был наложен стержневой аппарат внешней фиксации на обе голени и стопы. Выполнена хирургическая обработка раны левой голени, налажена VAC-система.
VAC — это система лечения ран отрицательным давлением, которое усиливает кровообращение в ране, что позволяет добиться её скорейшего заживления раны, а также разрешения отека в поврежденной области.
На восьмые сутки выполнен остеосинтез левой большеберцовой кости двумя пластинами и винтами. VAC-система удалена, рана ушита.
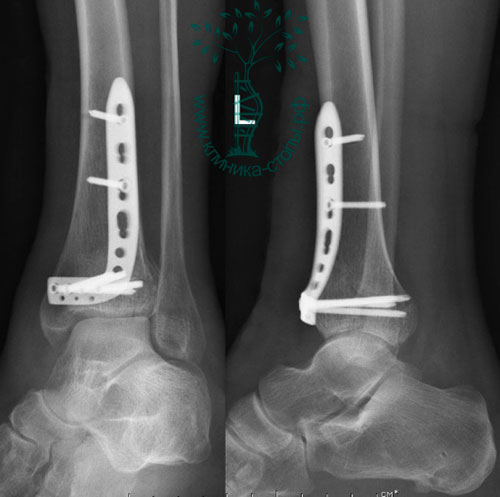
На 17-е сутки выполнен остеосинтез правой большеберцовой кости пластиной и винтами. Послеоперационный период прошел без осложнений. На контрольных рентгенограммах через четыре месяца видно, что переломы полностью консолидированы. Разработан индивидуальный курс 6-месячной программы реабилитации.
Мы интересуемся судьбой наших пациентов, анализируем отдаленные результаты своей работы. При контрольном осмотре через год установлено, что пациент полностью восстановился после травмы, вернулся на прежнюю работу. Отмечаются явления артроза левого голеностопного сустава 1 степени. Учитывая тяжесть повреждения, данный результат мы оцениваемый как хороший.
Пример 2
Пациент, 36 лет, во время пожара выпрыгнул из окна второго этажа. Был доставлен в нашу клинику. После осмотра травматологом и выполнения рентгенограмм установлен диагноз: «Закрытый фрагментарный внутрисуставной перелом левой большеберцовой и малоберцовой кости со смещением отломков».
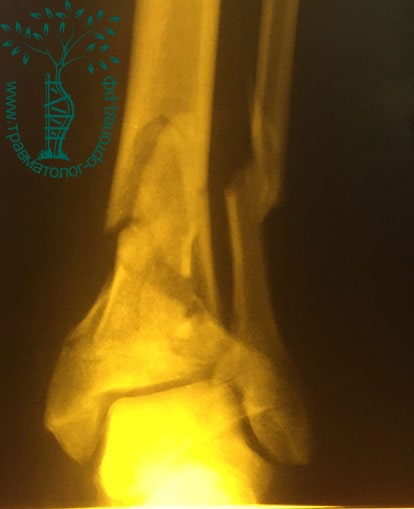
У пациентов с подобными переломами на первом этапе используется временная фиксация голени и стопы аппаратом внешней фиксации, предотвращающая дальнейшее повреждение мягких тканей подвижными костными отломками. Создаются благоприятные условия для спадения отека, также улучшается питание поврежденных тканей.
Вторым этапом на шестые — восьмые сутки выполняется окончательная открытая операция с фиксацией отломков большеберцовой кости пластинами и винтами, во время которой восстанавливается нормальная анатомия голеностопного сустава.
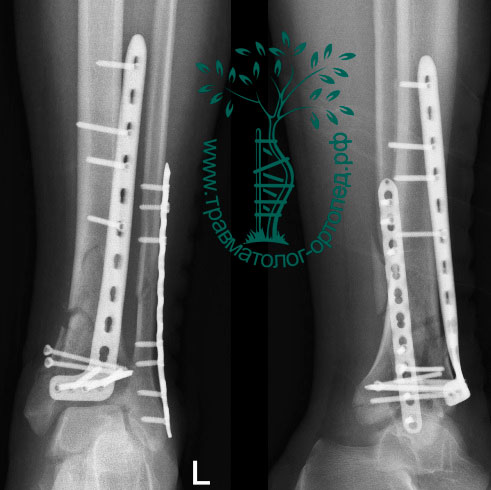
Открытые операции на голеностопном суставе при переломе пилона сразу после травмы не выполняются не случайно: их неблагоприятный исход в ранние сроки подтвержден опытом предыдущих поколений. В 80-х годах прошлого столетия в Америке была популярна тактика первичного хирургического вмешательства, но результаты были неутешительными. Большой процент нагноений послеоперационных ран, остеомиелиты, несращения и другие осложнения привели к формированию современной концепции лечения таких переломов, которые мы используем в своей повседневной практике.
Пример 3
Пациентка, 36 лет, получила травму в результате ДТП. Сидела на переднем пассажирском кресле автомобиля, который врезался в отбойник на МКАД. При осмотре обращал на себя внимание выраженный отек правой ноги, деформация правого голеностопного сустава. Кожа багрово-синюшного цвета. После осмотра врача и рентгенографии был установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза правой большеберцовой кости со смещением отломков. Закрытый надсиндесмозный перелом нижней трети правой малоберцовой кости со смещением отломков».
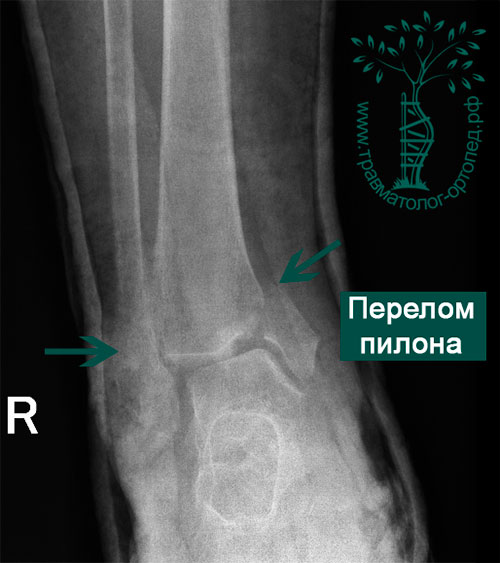
В неотложном порядке пациентка подана в операционную, где было выполнено наложение аппарата внешней фиксации на голень-стопу.
Особенностью повреждений пилона является массивная травма окружающих мягких тканей, даже при отсутствии ран, что и является основной проблемой в лечении переломов данной локализации. В связи с этим всегда существуют высокие риски осложнений при выполнении открытых операций непосредственно после получения травмы.
Через 12 дней с момента получения травмы, после уменьшения отека и улучшения состояния кожи, была выполнена открытая операция. Через два отдельных разреза восстановлена анатомия малоберцовой и большеберцовой костей, а также голеностопного сустава. Отломки зафиксированы титановыми пластинами и винтами.
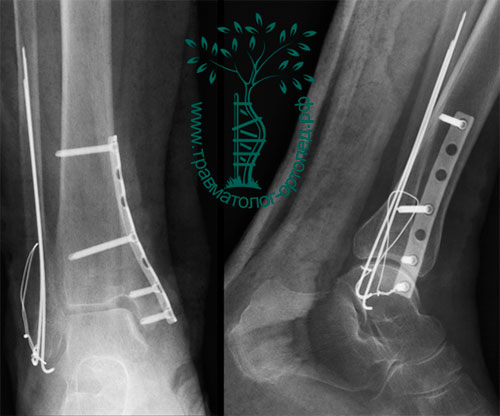
Послеоперационный период протекал без осложнений, пациентка выписана с рекомендациями передвигаться на костылях без нагрузки на оперированную конечность в течение десяти недель. Впоследствии контрольные рентгенограммы показали, что перелом сросся в правильном положении.
На момент описания данного клинического случая пациентка заканчивает пятимесячный курс реабилитации. Жалоб не предъявляет. Планирует продолжить заниматься спортом.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение внутрисуставных переломов большеберцовой кости — от 49500 рублей до 99500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтеза внутрисуставного перелома большеберцовой кости
- Расходные материалы и импланты (пластины и винты от ведущих мировых производителей)
* Анализы и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Источник
Перелом «пилона» — термин, который используется при описании внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Частота встречаемости этих повреждений составляет от 9% до 12% от всех переломов большеберцовой кости.
Данный вид перелома возникает при воздействии компрессирующих сил и связан с высокоэнергетической травмой. Комбинация сил, таких как компрессия, ротация и элементы чрезмерного тыльного сгибания приводят к тяжелому виду повреждения, сочетающемуся с обширным травматическим поражением мягких тканей. Классификация переломов по АО /ASIF переломы типа 44: А – внесуставные переломы дистального метаэпифиза большеберцовой кости, деление 44 -А1, А2, А3 основано на количестве отломков метафизарной области и степени их фрагментации. Переломы типа 44 -В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизом коси. Деление на 44 — В1, В2, В3 основано на оценке импакции суставной поверхности и характере осколков. Переломы типа 44 — С — полные внутрисуставные переломы с полным прерыванием линиями перелома связи суставной поверхности и диафиза кости. Подразделение на 44 -С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и диафиза.
Характер и объем полученных повреждений определяет тактику лечения и вариант оперативного вмешательства.
С 2010 по 2015 г. г. в отделении травматологии и ортопедии ФГБУ КБ №1 УДП РФ по поводу переломов дистального метаэпифиза большеберцовой кости «пилона» наблюдалось 49 пациентов в возрасте от 24 до 65 лет, из них женщин — 15 (30, 6 1%), мужчин — 34 (69, 38%). Переломы типа В (по классификации AO/ASIF) встретились у 27 пациентов (55, 1%), переломы типа С — у 22 (44, 8%). Сроки после травмы составили от 1 суток до 2 недель. У 2 пациентов были переломы обеих нижних конечностей. У 11 пациентов была сочетанная травма (повреждение сегментов конечностей, травма органов грудной, брюшной полости). У 41 (83%) пациента перелом пилона сочетался с переломом малоберцовой кости. У 1-го пациента перелом пилона сочетался с переломом пяточной кости.
Внеочаговый остеосинтез аппаратом наружной фиксации, как основной и окончательный метод лечения был применен в 11 (22% ) случаях. Как метод первичной фиксации в 2-х случаях с последующим погружным остеосинтезом пластиной с угловой стабильностью из переднемедиального доступа. Данный вид фиксации перелома применяется при открытом характере перелома, при обширных повреждениях мягких тканей. Дает возможность ранней активизации больного с осевой нагрузкой на оперированную ногу. Операция открытая репозиция из переднемедиального доступ, остеосинтез пластиной с угловой стабильностью осуществлен у 22 (45%) пациентов. Данный вид фиксации применен при переломах А1-С1.
Осевая нагрузка при таком оперативном лечение возможна примерно после 6-8 недель. В 5-и случаях (22%) у пациентов наблюдался поверхностный некроз мягких тканей в проекции операционного доступа.
Накостный остеосинтез из заднелатерального доступа использовался в 8 (10%) случаях. Применялся при переломах А1-В1. В 1-м случае наблюдался незначительный поверхностный краевой некроз мягких тканей в проекции доступа. Данный вид остеосинтеза позволяет выполнить репозицию и фиксацию перелома с хорошей визуализацией, при минимальном травматизме мягких тканей.
Таким образом, правильно проведенная предоперационная подготовка, оптимально подобранный метод фиксации перелома, стабильный и функциональный остеосинтез, ранняя функциональная реабилитация больных предопределяет успешное восстановление статико-динамических функция сегмента, а так же является профилактикой ранних и поздних осложнений.
Статья добавлена 18 февраля 2016 г.
Источник
Введение
Внутри- и околосуставные переломы дистального отдела большеберцовой кости составляют около 1 % среди переломов всех локализаций и до 9 % среди всех переломов большеберцовой кости [1]. Применение термина «перелом пилона» обусловлено тем, что pilon в переводе с французского обозначает «булава» или «трамбовка», а механизм травмы при данных повреждениях характеризуется ударом блока таранной кости, как булавой, о дистальный отдел большеберцовой кости [2]. Ошибки в диагностике и лечебной тактике переломов дистального отдела костей голени остаются достаточно частым явлением и обусловливают длительный период нетрудоспособности, а в ряде случаев приводят к инвалидизации.
Одной из причин этих неудач является неадекватный подход к лечению, когда врачи ортопеды-травматологи пытаются лечить такие повреждения как переломы лодыжек. В настоящие время стандартным подходом к лечению является тактика, базирующаяся на классификации АО (рис. 1) [3, 4].

Цель исследования: представить особенности лечебной тактики при повреждениях pilon’a и их последствиях.
Материалы и методы исследований
Исследование проведено на основании результатов лечения 2 групп пациентов с закрытыми повреждениями.
I группу составили 11 пациентов в возрасте от 24 до 45 лет (мужчин — 8, женщин — 3), которым выполнены оперативные вмешательства в остром периоде травмы. Среди пострадавших переломы типа А отмечены в 5 случаях, В — в 4 случаях, С — в 2 случаях.
II группу составили 9 пациентов в возрасте от 28 до 60 лет (мужчин — 7, женщин — 2), у которых имели место стойкие деформации, развившиеся на фоне неадекватной хирургической тактики и нарушений репаративного остеогенеза. Наиболее частым видом деформации являлись varus и antecurvatio.
Диагностические мероприятия в первой группе в обязательном порядке включали: оценку состояния мягких тканей (наличие и выраженность отека), выполнение рентгенограмм в двух стандартных проекциях. КТ производилось по показаниям для оценки степени повреждения кости, определения количества основных фрагментов и их смещения, а также выраженности повреждения суставной поверхности большеберцовой кости.
При лечении последствий повреждений для выработки тактики лечения, кроме видов исследования, применяемых в острых случаях, проводились: ЭНМГ, допплерсонография, денситометрия (по показаниям), оценка состояния мягких тканей для определения рационального хирургического доступа (наличие, выраженность и распространенность рубцовых изменений).
Общие принципы лечения
Свежие повреждения
Выбор лечебной тактики определяется характером повреждения. Так, при внесуставных переломах (тип А) допустимо консервативное лечение с выполнением одномоментного вправления и фиксации гипсовой повязкой. Такой вид лечения является предпочтительным для пациентов с тяжелой сопутствующей патологией. Возможность применения малоинвазивных технологий следует рассматривать в качестве метода выбора при относительно простых переломах с минимальным смещением фрагментов (тип А или тип В). Абсолютным показанием для оперативного лечения при закрытых повреждениях являются сложные многооскольчатые внутрисуставные переломы (тип С) со смещением фрагментов, участвующих в формировании суставной поверхности, на 2 мм и более, нестабильные переломы области метафиза большеберцовой кости. Ключевым моментом, регламентирующим время проведения оперативного вмешательства, является состояние мягких тканей, в связи с чем в ряде случаев обоснованным является проведение отсроченного на 7–10–14 дней оперативного вмешательства.
Стандартом хирургического лечения при закрытых переломах является оперативное вмешательство, выполняемое из 2 доступов. Производятся отдельные доступы к малоберцовой и большеберцовой костям. Ключевыми моментами и задачами вмешательства являются: восстановление длины сегмента, осевых взаимоотношений, целостности суставной поверхности дистального отдела большеберцовой кости, стабильный остеосинтез.
Технология стандартного оперативного вмешательства подразумевает следующую последовательность действий:
1) реконструкция малоберцовой кости и ее стабильный остеосинтез;
2) восстановление суставной поверхности большеберцовой кости;
3) замещение образовавшегося костного дефекта костным аутотрансплантатом;
4) фиксация фрагментов большеберцовой кости с использованием накостной пластины в качестве опорной [3–5].
В качестве иллюстрации приводим следующий клинический пример.
Больной Л.А.И., 36 лет, поступил в клинику института 05.09.2008 г.
Получил травму 29.08.2008 г. при падении с высоты 2,5 м. Лечился в течение 7 дней в травматологическом отделении по месту жительства методом накроватного скелетного вытяжения, затем переведен в институт. Местно — резко выраженный отек правого голеностопного сустава с грубой деформацией и наличием эпидермальных пузырей по задней поверхности голени с обширными внутритканевыми гематомами. Отек и гематомы левой стопы.
На рентгенограмме правой голени с захватом голеностопного сустава определяется многооскольчатый внутрисуставной перелом эпиметадиафиза большеберцовой кости и оскольчатый перелом малоберцовой кости, что соответствует повреждению типа С3 (рис. 2). Для уточнения выраженности повреждения костных структур, смещения фрагментов и тяжести повреждения суставной поверхности большеберцовой кости произведена спиральная томография зоны перелома с 3D-реконструкцией (рис. 3). На рентгенограмме левой стопы определяется многооскольчатый внутрисуставной перелом пяточной кости с подвывихом ее кнаружи и смещением фрагментов.


В ходе предоперационной подготовки проводилась противоотечная терапия, санация кожных покровов. 08.09.2008 г. произведена операция: открытое вправление фрагментов костей правой голени, накостный остеосинтез. В связи с категорическим отказом пациента от выполнения открытой репозиции фрагментов пяточной кости осуществлена одномоментная репозиция с использованием стержня в качестве джойстика (проведенного через пятку), с последующей фиксацией в гипсовой повязке и удалением стержня (рис. 4).

Особенности оперативного вмешательства
Операция выполнена из 2 доступов. Вначале из доступа в проекции заднего края малоберцовой кости произведено открытое вправление фрагментов малоберцовой кости, стабилизация 1/3 трубчатой пластиной LCP (2 + 2).
Затем выполнен переднемедиальный доступ (расстояние между доступами составляло не менее 9 см). При ревизии зоны перелома большеберцовой кости установлено наличие множественных свободных мелких фрагментов, которые удалены. После сопоставления фрагментов, участвующих в артикуляции, произведена превентивная фиксация спицами внутренней лодыжки с частью эпифиза большеберцовой кости (рис. 5). Затем произведен накостный остеосинтез пластиной LCP, разработанной для фиксации данных переломов, отмоделированной по шаблону (рис. 6).


Послеоперационное течение гладкое, заживление первичным натяжением. В послеоперационном периоде получал комплексное медикаментозное и физиотерапевтическое лечение. Через 4 месяца после оперативного вмешательства отмечено сращение переломов, пациенту разрешена полная нагрузка на обе нижние конечности, что позволило ему вернуться к прежнему виду трудовой деятельности. Пациент снабжен ортопедическими стельками. Клинико-рентгенологически определяется остеоартроз правого голеностопного сустава.
Отличительные черты хирургической тактики при лечении последствий повреждений pilon’a с наличием деформаций
Особенности хирургических вмешательств обусловлены следующими факторами:
— наличием стойкой деформации обеих костей голени, развившейся на фоне нарушений репаративного остеогенеза и неадекватной нагрузки;
— наличием металлофиксаторов, зачастую деформированных и не выполняющих своей функции;
— наличием рубцово-измененных кожных покровов, интимно спаянных с подлежащей костной тканью;
— трофическими нарушениями кожных покровов, преимущественно по передневнутренней поверхности нижней трети голени;
— наличием нейродистрофического синдрома;
— наличием выраженного регионарного остеопороза, в том числе обусловленного длительным периодом ненагружения конечности.
Этапы хирургического лечения (на примере сросшегося перелома с остаточной деформацией и наличием металлофиксаторов на обеих костях голени):
— удаление металлофиксаторов;
— корригирующие остеотомии малоберцовой и большеберцовой костей;
— восстановление осевых взаимоотношений малоберцовой и большеберцовой костей, превентивная фиксация;
— стабильный остеосинтез обеих костей голени, начиная с малоберцовой кости;
— заполнение образовавшихся дефектов малоберцовой и большеберцовой костей аутокостью и керамическими имплантатами.
В качестве иллюстрации приводим следующий клинический пример.
Больной Л.Ю.Н., 48 лет, поступил в клинику института 02.06.2008 г., через 5 месяцев после травмы, полученной 30.01.2008 г. при падении на улице.
Первичный диагноз (согласно представленной выписке из истории болезни): закрытый оскольчатый внутрисуставной перелом дистального эпиметафиза левой большеберцовой кости, перелом нижней трети малоберцовой кости со смещением фрагментов.
По месту жительства произведена операция: открытое вправление, накостный остеосинтез переломов обеих костей левой голени с дополнительной фиксацией гипсовой повязкой. Через 3 месяца разрешена осевая нагрузка, после чего отмечено развитие деформации, усиливающейся по мере продолжения нагрузки. На момент поступления отмечены: деформация нижней трети голени varus — 25°, antecurvatio — 27°, нарушение опорной функции конечности и функции голеностопного сустава (рис. 7, 8). При анализе рентгенограмм обращают на себя внимание особенности выполненного остеосинтеза, а именно отсутствие адекватной фиксации дистального эпиметафиза с расположением пластины по передненаружной поверхности.


19.06.2008 г., через 5,5 месяца после травмы, произведена операция. Из 2 доступов, после удаления обеих пластин, произведены корригирующие остеотомии малоберцовой и большеберцовой кости (на вершинах деформаций), с последующей нормализацией осевых взаимоотношений. Затем осуществлен накостный остеосинтез малоберцовой кости 1/3 трубчатой пластиной LCP и большеберцовой кости пластиной LCP «лист клевера» (рис. 9).

Послеоперационное течение гладкое, заживление первичным натяжением.
В настоящее время отмечается консолидация переломов костей голени, восстановление опороспособности конечности, возвращение пациента к прежнему виду трудовой деятельности.
Наблюдается ограничение движений в голеностопном суставе (подошвенная/тыльная флексия: 30°/0/10°) на фоне посттравматического остеоартроза голеностопного сустава (рис. 10). Пациент получает периодические курсы консервативной терапии по поводу остеоартроза, пользуется ортопедическими стельками.

Послеоперационное ведение пациентов
Основные принципы ведения пациентов обеих клинических групп в послеоперационном периоде практически одинаковы, однако длительность каждого из этапов реабилитации и особенности медикаментозной коррекции определяются индивидуально и основываются на тяжести повреждений костных и мягкотканных структур, выраженности репаративных процессов, состоянии артикулирующих поверхностей (особенно важно при лечении последствий переломов с длительно существующими деформациями). В обязательном порядке в комплекс лечебных мероприятий должны быть включены: противовоспалительная, противоотечная, хондромодулирующая и остеотропная терапия, физиофункциональное лечение с обязательным осуществлением мониторинга репаративного остеогенеза. В послеоперационном периоде обязательно выполнение контрольных рентгенограмм спустя 2, 6 и 12 недель после операции. Полная осевая нагрузка на оперированную конечность разрешается по достижении сращения.

Результаты лечения
Результаты лечения у всех пациентов обеих групп оценены в сроке от 4 месяцев до 2 лет. Сращение переломов отмечено у всех больных, однако средний срок сращения среди пациентов первой группы составил 4 месяца, а у пациентов второй группы — 6,5 месяца, со значительным снижением функции голеностопного сустава у пациентов 2-й группы с развитием остеоартрита.
Выводы
1. Повреждения pilon’a относятся к тяжелым повреждениям не только костно-хрящевых образований, но и мягкотканных структур.
2. Повреждения pilon’a значительно отличаются от «трехлодыжечных» переломов по следующим критериям:
— механогенезу травмы (осевое сдавление со значительным силовым воздействием при повреждениях pilon’a, преимущественно ротационный механизм при переломах лодыжек);
— локализации и тяжести повреждения костных/хрящевых и мягкотканных образований;
— подходам к лечению и тактике оперативного вмешательства.
3. Для достижения хороших результатов лечения необходимо тщательное предоперационное обследование, планирование последовательности этапов операции, анатомическая репозиция фрагментов артикулирующих поверхностей, стабильный остеосинтез, замещение костных дефектов, мониторинг репаративного процесса костной ткани и мягкотканных образований с проведением индивидуальной реабилитации.
Источник