Перелом костей предплечья классификация
Перелом костей предплечья — нарушение анатомической целостности лучевой и (или) локтевой кости, возникающее в результате прямого удара или при падении.
Переломы костей предплечья проявляются резкой болью в месте травмы, отеком, болезненностью при пальпации, крепитацией отломков. При переломе проксимального отдела костей предплечья возникает ограничение движений в локтевом суставе, при переломе дистального отдела костей предплечья — в лучезапястном суставе. При переломе обеих костей предплечья в средней трети возникает видимая деформация и укорочение предплечья. Переломы дистального метаэпифиза лучевой кости часто называют переломами «в типичном месте». Такие переломы чаще встречаются у женщин пожилого и старческого возраста на фоне остеопороза и возникают при падении на вытянутую руку.
Классификация переломов предплечья
1. Переломы проксимального отдела лучевой и локтевой костей
А = Внесуставные переломы
- А1 Внесуставные переломы локтевой кости при интактной лучевой
- А2 Внесуставной перелом лучевой кости при целой локтевой
- A3 Внесуставной перелом обеих костей
В = Внутрисуставные переломы одной кости
- В1 Внутрисуставной перелом локтевой кости при интактной лучевой
- В2 Внутрисуставной перелом лучевой кости при интактной локтевой
- ВЗ Внутрисуставной перелом одной из костей и внесуставной перелом другой
С = Внутрисуставные переломы обеих костей
- С1 Внутрисуставные переломы обеих костей простые
- С2 Внутрисуставной перелом обеих костей: одной простой, другой многооскольчатый.
- СЗ Внутрисуставные переломы обеих костей многооскольчатые.
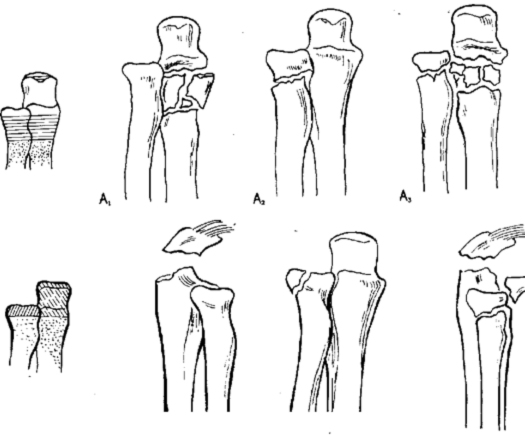
Переломы проксимального отдела костей предплечья
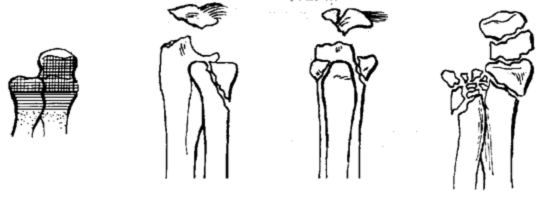
2. Переломы диафизарного отдела лучевой и локтевой костей
А = Простые переломы
- А1 Простой перелом локтевой кости при интактной лучевой
- А2 Простой перелом лучевой кости при интактной локтевой)
- A3 Простой перелом обеих костей
В = Переломы с клиновидным фрагментом
- В1 Клиновидный перелом локтевой кости при интактной лучевой
- В2 Клиновидный перелом лучевой при интактной локтевой
- ВЗ Клиновидный перелом одной кости, и простой или клиновидный перелом другой кости
С = Сложные переломы
- С1 Сложный перелом локтевой
- С2 Сложный перелом лучевой
- СЗ Сложные переломы обеих костей
Переломы диафизарного отдела костей предплечья
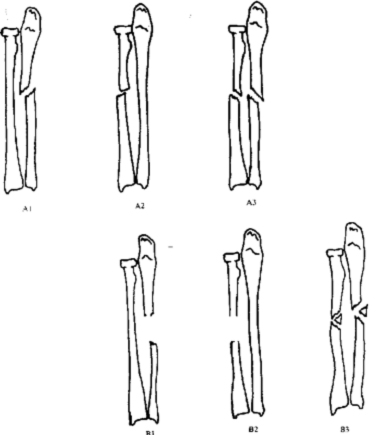
3. Переломы дистального отдела лучевой локтевой костей
А = Внесуставные переломы
- А1 Внесуставной перелом локтевой при интактной лучевой
- А2 Простой или вколоченный перелом лучевой кости внесуставной
- A3 Внесуставной многооскольчатый перелом лучевой кости
В = Частично внутрисуставные переломы
- В1 Частично внутрисуставной сагитальный перелом лучевой кости
- В2 Частично внутрисуставной перелом тыльного края лучевой кости(
- ВЗ Частично внутрисуставной перелом ладонного края лучевой кости
С = Полные внутрисуставные переломы
- С1 Полный внутрисуставной перелом лучевой кости: простой внутрисуставной, простой метафизарный
- С2 Полный внутрисуставной перелом .тучевой кости: простой внутрисуставной, многооскольчатый метафизарный
- СЗ Полный внутрисуставной многооскольчатый перелом лучевой кости
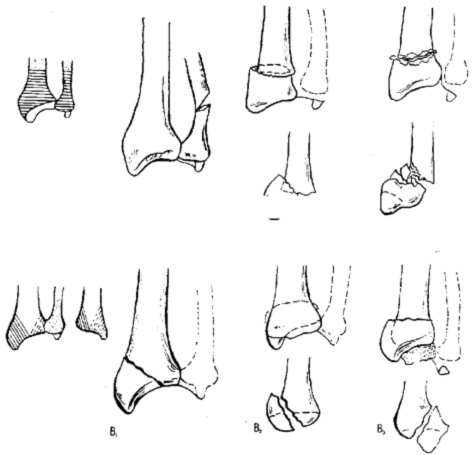
106. Переломы дистального отдела костей предплечья
При переломах лучевой кости «в типичном месте» обычно проводится консервативное лечение. При наличии смещения отломков под местной анестезией выполняется закрытая репозиция с последующей иммобилизацией. Срок иммобилизации 4–6 недель с последующим назначением восстановительного лечения (физиотерапевтических процедур, лечебной гимнастики). В ряде случаев показано назначение препаратов кальция и сосудистых препаратов. Переломы костей проксимального отдела предплечья без смещения также обычно не требуют выполнения хирургического вмешательства. Для сохранения функции локтевого сустава важно раннее начало лечебной гимнастики.
Хирургическое лечение переломов предплечья
Для стабильно-функционального остеосинтеза костей предплечья применяют пластины (узкие, желобоватые, реконструктивные и малые Т-образные), малые спонгиозные, кортикальные винты, а также 8-образный серкляж.
Остеосинтез стержнями часто не обеспечивает стабильной фиксации, а введение прямого стержня в лучевую кость приводит к выравниванию физиологической кривизны лучевой кости, что ведет к нарушению ротационных движений.
При переломах локтевого отростка прочная фиксация достигается при применении метода 8-образного серкляжа, при оскольчатых переломах в ряде случаев целесообразна дополнительная фиксация малым спонгиозным винтом.
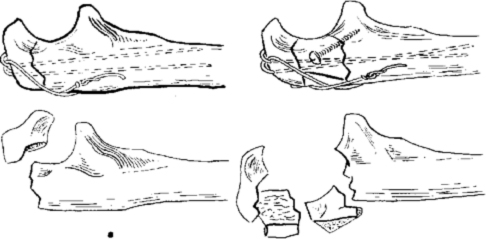
Остеосинтез локтевого отростка методом 8-образного серкляжа.
При переломе венечного отростка остеосинтез выполняют 3,5 мм винтом. Для остеосинтеза перелома головки лучевой кости применяют фиксацию малым спонгиозным винтом.
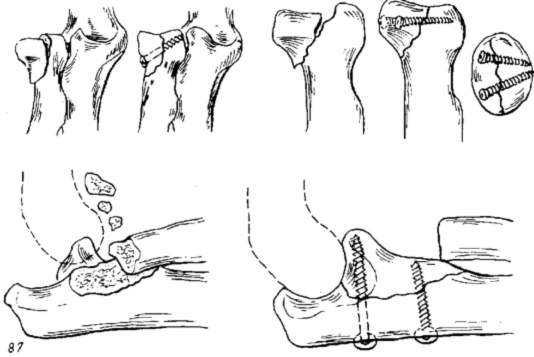
Остеосинтез головки лучевой кости и венечного отростка локтевой винтами.
При переломах диафиза и метафиза обеих костей или изолированных переломах лучевой и локтевой костей остеосинтез производят прямыми узкими, желобоватыми пластинами.
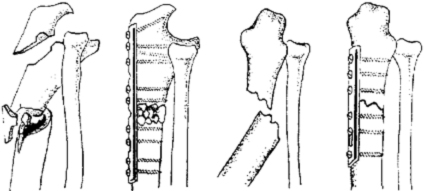
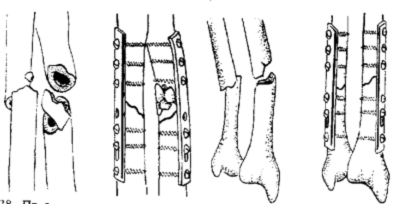
Принципы экстракортикального остеосинтеза костей предплечья.
Остеосинтез при переломах дистального отдела лучевой кости производят редко, как правило, при неудаче консервативного лечения. Для остеосинтеза применяют малую Т-образную пластину (Рис. 140).
Первый винт вводят через продолговатое отверстие в проксимальный отломок, тем самым создавая опору для дистального фрагмента. Сам отломок фиксируют компрессионным спонгиозным винтом через отверстие пластины. Рану ушивают с тщательным восстановлением квадратного пронатора. Движения в лучезапястном суставе разрешают через 3–5 дней.
В некоторых случаях остеосинтез производят спицами или спонгиозным винтом.
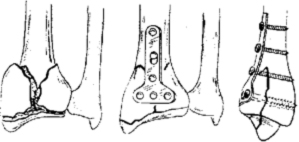
Остеосинтез лучевой кости в дистальном отделе
Аппарат внешней фиксации применяют при открытых переломах костей предплечья, а также при переломах дистального отдела предплечья.
При диафизарных переломах предплечья внешний фиксатор применяют как временное устройство до заживления раны мягких тканей, после чего производят внутренний остеосинтез. При закрытом остеосинтезе в исключительных случаях для анатомической репозиции можно выполнить малый разрез над линией перелома.
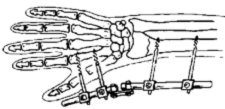
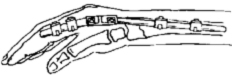
Вешняя фиксация при переломе лучевой кости в типичном месте.
После стабильно-функционального остеосинтеза костей предплечья обычно иммобилизация в гипсовой повязке не требуется. С первых дней после остеосинтеза назначается лечебная гимнастика направленная на восстановление функции травмированной конечности.
Источник
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов. Переломы костей предплечья характеризуются отечностью, синюшностью и нарушением формы конечности в месте перелома; крепитацией и резкой болью при попытке движений. Внутрисуставные переломы могут сопровождаться гемартрозом. Основной метод диагностики — рентгенологический, при подозрении на гемартроз показана пункция сустава. Лечение переломов костей предплечья включает открытое или закрытое сопоставление отломков, их фиксацию и наложение гипсовой повязки, реабилитационные мероприятия (лечебную гимнастику в сочетании с массажем).
Общие сведения
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов.
Анатомия
Скелет предплечья образован локтевой (ulna) и лучевой (radius) костями. Лучевая кость располагается со стороны I пальца, локтевая – со стороны мизинца. Расширенная в верхней части локтевая кость сверху соединяется с плечевой костью, образуя локтевой сустав. Тонкая сверху и массивная снизу лучевая кость сочленяется с костями запястья, участвуя в образовании лучезапястного сустава. В верхней и нижней части кости предплечья соединяются посредством сочленений, в средней части – посредством межкостной мембраны.
На верхнем широком конце локтевой кости имеется углубление (полулунная выемка) для сочленения с плечевой костью. Позади выемки расположен локтевой отросток, впереди – венечный отросток локтевой кости. Сбоку от венечного отростка находится небольшая выемка для сочленения с головкой лучевой кости. Нижний узкий конец локтевой кости сочленяется с лучевой костью и в образовании лучезапястного сустава не участвует.
Классификация
В травматологии выделяют следующие переломы костей предплечья (все виды переломов костей предплечья перечисляются от периферии к центру):
- переломы лучевой кости в типичном месте;
- переломы диафиза (средней части) обеих костей предплечья;
- переломы локтевой кости в ее средней части (переломы диафиза);
- переломы лучевой кости в ее средней части (переломы диафиза);
- переломы шейки или головки лучевой кости;
- переломы Монтеджа (переломы локтевой кости в верхней трети, сочетающиеся с вывихом головки луча);
- переломы Галеацци (переломы нижней трети лучевой кости, сочетающиеся с вывихом нижнего конца локтевой кости и разрывом периферического сочленения костей предплечья).
- переломы локтевого отростка;
- переломы венечного отростка.
Частота различных переломов костей предплечья у людей разных возрастов неодинакова. В верхних отделах переломы костей предплечья у детей наблюдаются реже, чем у взрослых пациентов.
Перелом локтевого отростка
Следствие падения на локоть, удара в область локтя или резкого сокращения трицепса (мышцы, разгибающей предплечье). Область локтевого сустава синюшна, отечна, деформирована. Выпрямленная рука больного свисает. При попытке движений возникает резкая боль. При смещении осколков пациент не может самостоятельно разогнуть предплечье.
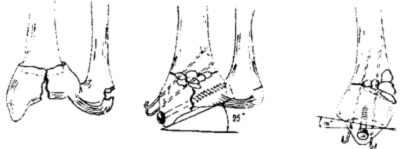
При переломе локтевого отростка без смещения на согнутый под углом 90 градусов локтевой сустав накладывают гипс. Срок иммобилизации – 3-4 недели. При переломе локтевого отростка со смещением костных фрагментов более, чем на 5 мм проводится остеосинтез.
Перелом венечного отростка
Повреждение является следствием падения на согнутый локоть. При обследовании выявляется гематома и отек в области локтевой ямки. Сгибание предплечья ограничено. При прощупывании определяется боль в области локтевой ямки. При переломах без смещения на согнутый под углом 90 градусов локтевой сустав накладывают лонгету на 3-4 недели. При вклинении фрагмента отростка в локтевой сустав проводят операцию по его удалению.
Перелом шейки и головки лучевой кости
Причиной становится падение на прямую руку. Выявляется отек и боль чуть ниже локтевого сустава. Сгибание предплечья ограничено. Возникают резкие боли при вращении предплечья кнаружи. При переломах без смещения на область согнутого локтевого сустава накладывают лонгету на 3 недели. При смещении показан остеосинтез, при раздроблении – удаление головки луча.
Диафизарный перелом локтевой кости
Механизм повреждения – прямой удар по предплечью. При обследовании пациента с переломом локтевой кости выявляется отек, деформация, резкие боли при прощупывании, осевой нагрузке и сдавлении предплечья с боков. Движения ограничены. При переломе локтевой кости без смещения травматолог фиксирует согнутое предплечье на 4-6 недели. Лонгетой обязательно захватывается два соседних сустава – лучезапястный и локтевой. При переломе локтевой кости со смещением предварительно выполняют репозицию.
Диафизарный перелом лучевой кости
Развивается при прямом ударе по предплечью. При осмотре больного с переломом лучевой кости выявляют деформацию, отек, подвижность отломков, резкие боли при прощупывании места повреждения и осевой нагрузке. Активное вращение предплечья невозможно. При переломах лучевой кости без смещения накладывают гипсовую лонгету, захватывающую два соседних сустава (лучезапястный и локтевой) на согнутое предплечье. Иммобилизация на срок 4-5 недель. При переломах лучевой кости со смещением предварительно выполняют репозицию. Срок иммобилизации в этом случае составляет 5-6 недель.

Рентгенография предплечья. Диафизарный перелом лучевой кости с угловым смещением отломков.
Диафизарный перелом обеих костей предплечья
Распространенное повреждение. Возникает при непрямой (падение на руку) или прямой (удар по предплечью) травме. Практически всегда сопровождается смещением отломков. Из-за сокращения расположенной между костями мембраны фрагменты лучевой и локтевой костей обычно сближаются между собой. Предплечье деформировано, укорочено. Больной придерживает конечность здоровой рукой. Выявляется подвижность отломков, резкая боль при прощупывании места повреждения, осевой нагрузке и боковом сжатии предплечья вдали от места перелома костей предплечья.
При переломах костей предплечья без смещения на согнутую руку накладывают лонгету, захватывающую два соседних сустава, сроком до 8 недель. При переломах костей предплечья со смещением предварительно выполняется репозиция. При невозможности сопоставить и/или удержать отломки проводится остеосинтез с использованием накостных, внутрикостных или наружных металлоконструкций. Остеосинтез абсолютно показан в случае углового или вторичного смещения, интерпозиции мягких тканей, а также смещения фрагментов на половину и более диаметра костей. После операции при переломах костей предплечья гипс накладывают на 10-12 недель.
Перелом Монтеджа
Комбинированное повреждение, включающее в себя перелом локтевой кости, сочетающийся с вывихом головки лучевой кости, а нередко – и с повреждением ветви локтевого нерва. Возникает при падении на руку или отражении удара поднятым и согнутым предплечьем. В зависимости от смещения осколков выделяют сгибательный (фрагменты локтевой кости смещаются кзади, головка лучевой кости – кпереди; в результате образуется открытый кпереди угол) и разгибательный (фрагменты локтевой кости смещаются кпереди, головка лучевой кости – кнаружи и кзади; в результате образуется открытый кзади угол) переломы Монтеджа.
Выявляется укорочение поврежденного предплечья, выпячивание со стороны лучевой кости и западение – со стороны локтевой, пружинящее сопротивление при попытке пассивного сгибания. Для подтверждения перелома Монтеджа выполняется рентгенография с захватом области повреждения и локтевого сустава. При сгибательных переломах Монтеджа травматолог выполняет репозицию и вправление вывиха. Затем конечность фиксируют в разогнутом положении с развернутой кверху ладонью на 6-8 недель. При разгибательных переломах Монтеджа после репозиции и вправления вывиха руку фиксируют на 4-5 недель в положении ладонью кверху, а затем переводят ладонь в среднее положение и накладывают лонгету еще на 4-6 недель. Операция проводится при невозможности одномоментной репозиции, при интерпозиции мягких тканей и разрыве кольцевидной связки.
Перелом Галеацци
Комбинированное повреждение, включающее в себя перелом луча в нижней трети, сочетающийся с вывихом головки локтевой кости. Возникает при ударе по предплечью или падении на прямую руку. При этом фрагменты луча смещаются кпереди, а головка локтевой кости – в сторону ладони или тыла.
При обследовании выявляется выбухание на предплечье со стороны ладони и западение – со стороны тыла. Ось лучевой кости искривлена. Головку локтевой кости можно прощупать в области лучезапястного сустава с его локтевой стороны. При надавливании головка вправляется, однако при прекращении давления она снова вывихивается. Для подтверждения перелома Галеацци выполняют рентгенографию с сустава и области повреждения. Выполняется репозиция, накладывается гипсовая повязка сроком на 8-10 недель. Если отломки невозможно сопоставить и/или удержать, показана операция.
Перелом лучевой кости в типичном месте
Широко распространенное повреждение. Чаще страдают пожилые женщины. Причиной травмы становится падение на прямую руку с упором на ладонь, реже – на тыльную сторону кисти. Целостность кости нарушается на 2-3 см выше лучезапястного сустава.
Встречаются сгибательные и разгибательные переломы лучевой кости в типичном месте. Чаще возникают разгибательные переломы лучевой кости в типичном месте, характеризующиеся смещением дистального (расположенного дальше от туловища) фрагмента в лучевую сторону и к тылу и некоторым его разворотом кнаружи. Проксимальный (расположенный ближе к туловищу) фрагмент смещается в локтевую и ладонную сторону. При сгибательном переломе лучевой кости в типичном месте периферический фрагмент смещается в сторону ладони и немного разворачивается кнутри, а центральный – смещается к тылу и немного разворачивается кнаружи.
Предплечье над лучезапястным суставом отечно, синюшно, деформировано, резко болезненно при прощупывании и осевой нагрузке. При сопутствующем повреждении ветвей срединного и лучевого нерва выявляются нарушения чувствительности, ограничение движений четвертого пальца. При переломах лучевой кости без смещения на руку накладывают лонгету сроком на 3-4 недели. При переломах со смещением предварительно выполняется репозиция (обычно – ручная, реже – аппаратная), после чего накладывается гипс сроком на 4-5 недель. При повреждениях нервов пациентам назначают тиреокальцитонин, анаболические гормоны, неостигмин и витамины группы В.
Источник
Перелом
— это нарушение анатомической целостности
кости, вызванное насилием, превышающим
пределы ее прочности [2,13,46].
Различают
травматические, патологические и
врожденные переломы. Наиболее часто
встречаются травматические переломы
вследствие действия какой-то внешней
механической силы — падения, ударов,
сдавления землей, обломками при
землетрясениях, при дорожно — транспортных
авариях, при занятиях спортом. Так, по
данным Захаровой Г. Н. и Топилиной Н. П.,
[26]., 52,6 % открытых переломов конечностей
отмечались при транспортных авариях.
По данным различных авторов среди
спортивных травм на долю переломов
верхней конечности приходится от 16,2 %
до 35,5 % [30].
Переломы
верхней конечности подразделяются на
переломы плечевого пояса и свободной
верхней конечности. К переломам свободной
верхней конечности относятся переломы
плечевой кости, костей предплечья,
кисти, плечевого и локтевого суставов.
В
зависимости от уровня повреждения
различают несколько разновидностей
переломов
костей предплечья [34]:
переломы
локтевого отростка,переломы
венечного отростка,перелом
головки и шейки лучевой кости,изолированный
перелом лучевой кости,изолированный
перелом диафиза локтевой кости,перелом
обеих костей предплечья,перелом
локтевой кости с вывихом головки лучевой
кости (перелом Монтеджа),перелом
лучевой кости с вывихом головки локтевой
кости (перелом Галеацци ),перелом
лучевой кости в типичном, классическом
месте;
Среди
вышеперечисленных переломов костей
предплечья наиболее часто, по данным
Башкирова В.Ф., [4,5]; Мироновой З.С. и
Морозовой Е.М., [30]., наблюдаются у
спортсменов диафизарные переломы костей
предплечья, переломы Монтеджа и Галеацци
и переломы плечевой кости в типичном
месте. По данным Юмашева Г. С. и соавт.,
[46], диафизарные переломы предплечья и
переломы костей предплечья в типичном
месте составляют 53 % всех переломов
костей верхних конечностей.
Рассмотрим
этиологию, механизмы возникновения и
симптоматику этих переломов.
Перелом
лучевой кости в типичном месте. Одним
из наиболее частых переломов костей
верхней конечности является перелом
дистального метаэпифиза лучевой кости
—
перелом в типичном месте, составляющий
около
15-20 % всех
переломов. Перелом лучевой кости в
типичном месте возникает у пожилых
женщин в
2-3
раза чаще, чем у мужчин. Частота этого
перелома имеет сезонную зависимость:
в зимнее время, особенно в гололед,
количество переломов лучевой кости в
типичном месте резко возрастает.
Под
переломом лучевой кости в типичном
месте подразумевают перелом на
2-3
см проксимальнее суставной поверхности.
Линия перелома проходит в поперечном
или косопоперечном направлении. У лиц
старшего возраста наблюдается
многооскольчатый (раздробленный) перелом
дистального конца лучевой кости. Перелом
нижнего эпифиза чаще всего возникает
при падении на вытянутую руку, кисть
которой находится в положении тыльного
или ладонного сгибания. Если больной
падает на кисть, находящуюся в положении
тыльного сгибания, дистальный отломок
смещается в тыльную и лучевую сторону
и несколько супинируется, а центральный
—
в ладонно-локтевую сторону (экстензионный
перелом Коллиса).
В
противоположность перелому Коллиса
при падении на кисть, находящуюся в
положении ладонного сгибания, возникает
флексионный перелом дистального
метаэпифиза (перелом Смита). При этом
дистальный отломок несколько пронирован
и смещен в ладонную сторону, тогда как
центральный
—
супинирован и частично смещен в тыльную
сторону (рис.
1).
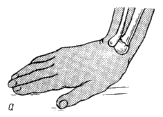
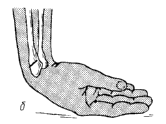
Рис.
1.
Диагностика.
При наружном осмотре при переломах
лучевой кости в типичном месте со
смещением отломков определяется
вилкообразная или штыкообразная
деформация. При переломе Коллиса на
тыльной поверхности предплечья можно
пальпировать дистальный отломок, а на
ладонной
—
проксимальный. Кисть вместе с дистальным
отломком смещена в лучевую сторону. При
переломе Смита, наоборот, дистальный
отломок пальпируется на ладонной
поверхности предплечья, а проксимальный
—
на тыльной. Пальпация лучевой кости с
тыльной или ладонной поверхности
предплечья и шиловидного отростка
локтевой кости при наличии перелома
резко болезненна. Осевая нагрузка
вызывает усиление болей в месте перелома.
Движение в лучезапястном суставе резко
ограничены и болезненны. Проверять
подвижность между отломками и костную
крепитацию не следует. При переломах
лучевой кости в типичном месте
сместившимися отломками иногда
травмируются срединный нерв, а также
межкостные ветви срединного и лучевого
нервов (неврит Турнера), что проявляется
резкими болями, парестезиями или зонами
анестезии, а в дальнейшем
—
«тугим отеком кисти», пятнистым
остеопорозом костей кисти и др. Движения
IV
пальца ограничены, кожа на тыле кисти
лоснится.
Лечение.
При переломах лучевой кости в типичном
месте без смещения отломков достаточна
фиксация кисти и предплечья ладонной
или тыльной гипсовой лонгетой от
основания пальцев до верхней трети
предплечья. Предплечье зафиксировано
в положении, среднем между пронацией и
супинацией, кисти придано положение
легкого тыльного сгибания (рис. 2).
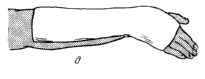
Рис.
2.
Изолированный
перелом диафиза локтевой кости.
Эти переломы чаще всего возникают под
воздействием прямой травмы. Возможно
смещение отломков чаще всего по ширине.
Изолированный перелом кости может
произойти на любом уровне диафиза, но
чаще всего возникает в дистальном ее
отделе. При осмотре пострадавшего в
области перелома обнаруживается
деформация и припухлость мягких тканей.
При пальпации локтевой кости определяется
локальная болезненность в области
перелома, нарушение непрерывности ребра
локтевой кости, ненормальная подвижность
отломков [46]. Нагрузка по оси предплечья
болезненна в области перелома. Активные
движения сгибания и разгибания в локтевом
суставе, пронация и супинация предплечья
возможны в небольшом объеме.
Рентгенограммы
в двух проекциях позволяют уточнить
клинический диагноз, определить характер
перелома и смещение отломков.
При
изолированном переломе локтевой кости
накладывают гипсовую повязку от основания
пальцев до верхней трети плеча, при этом
предплечье, согнутое в локтевом суставе
до 90 °, фиксируют в положении, среднем
между пронацией и супинацией. Иммобилизацию
проводят в течении 12 — 14 недель [34,46].
Изолированный
перелом диафиза лучевой кости.
Этот перелом также возникает под
действием прямой травмы. Линия перелома
чаще всего располагается поперечно.
Перелом лучевой кости может локализоваться
на любом уровне диафиза кости, но наиболее
частая локализация — на границе нижней
и средней, средней и верхней трети
предплечья. Смещение отломков, по данным
Юмашева Г. С. и соавт., 1995, зависит от
уровня перелома и действия мышц,
прикрепляющихся к костям предплечья.
Лучевая кость расположена глубже
локтевой, поэтому при целости локтевой
кости изолированный перелом лучевой
кости трудно распознать. При пальпации
лучевой кости определяется локальная
болезненность в области перелома,
усиливающаяся при надавливании. При
осмотре области перелома обнаруживается
деформация и припухлость мягких тканей.
Нагрузка по оси предплечья болезненна
в области перелома. Характерно для
перелома лучевой кости отсутствие
активных пронационных и супинационных
движений предплечья. Пассивные ротационные
движения предплечья резко болезненны.
Для уточнения диагноза необходима
рентгенография в двух проекциях.
Изолированные
переломы диафиза лучевой кости в верхней
и средней трети без смещения отломков
лечат, по данным Юмашева Г. С. и соавт.,
1995, в гипсовой повязке, которую накладывают
от основания пальцев до верхней трети
плеча, при этом предплечье, согнутое в
локтевом суставе до 90°, фиксируют в
положение супинации. При переломе
диафиза в нижней трети лучевой кости
гипсовую повязку накладывают до нижней
трети плеча, предплечье при этом фиксируют
в положение, среднем между пронацией и
супинацией. Иммобилизацию проводят в
течение 8 — 10 недель [34,46].
Сочетанные
переломы диафиза обеих костей предплечья.
Эти переломы могут возникать как при
прямом, так и непрямом механизме травмы
— при падениях, ударах. Преимущественно
носят закрытый характер и локализуются
чаще всего в средней трети предплечья
[34,46]. Характерные симптомы — боль,
припухлость тканей, деформация, хруст,
подвижность в месте перелома, нарушение
функции, возможно укорочение конечности
при переломах костей со смещением.
Больной придает руке щадящее положение:
пострадавшая рука фиксирована к туловищу
здоровой рукой [46]. Степень деформации
определяется характером и степенью
смещения отломков.
При
переломе обеих костей предплечья без
смещения отломков накладывают лонгетно
— циркулярную гипсовую повязку от головок
пястных костей до середины плеча при
согнутом до прямого угла в локтевом
суставе предплечья. Предплечью придают
положение среднее между супинацией и
пронацией, кисть устанавливают в
положение тыльного сгибания под углом
25 — 35°. Срок иммобилизации — 8 — 10 недель.
Показанием
к оперативному лечению диафизарных
переломов костей предплечья является
смещение отломков более чем на половину
диаметра кости, вторичное и угловое
смещение отломков. Фиксацию отломков
костей осуществляют посредством
накостного, чрескостного или внутрикостного
остеосинтеза пластинами, проволочными
швами, шурупами, винтами. После операции
остеосинтеза костей предплечья на руку,
согнутую в локтевом суставе под прямым
углом, накладывают гипсовую лонгету от
пястно-фаланговых сочленений до верхней
трети плеча. Срок иммобилизации 10 — 12
недель [34,46].
Во
врачебной и спортивной практике чаще
наблюдаются диафизарные переломы
лучевой и локтевой кости с одновременным
вывихом головки лучевой или локтевой
кости [30].
Переломы
локтевой кости с вывихом головки лучевой
кости ( перелом Монтеджа ).Причинами
этих переломов могут быть: падения на
землю с опорой на руку, ударе предплечьем
о твердый предмет во время падения,
отражении удара палкой поднятым вперед
и вверх согнутым под прямым углом
предплечьем. Различают сгибательный и
разгибательный перелом диафиза локтевой
кости с вывихом головки лучевой кости
( Рис. 3).

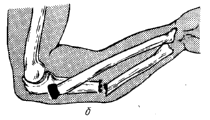
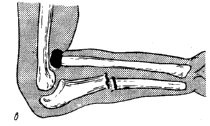
Рис.
3.
При
сгибательном переломе головка лучевой
кости смещается кпереди, а отломки
локтевой кости — кзади. Образуется угол,
открытый кпереди. Этот вид перелома
встречается редко. При разгибательном
типе перелома головка лучевой кости
после разрыва кольцевидной связки
вывихивается кзади и кнаружи, отломки
локтевой кости смещаются кпереди,
образуя угол, открытый кзади [46].
При
осмотре отмечается характерная для
данной травмы деформация конечности:
со стороны локтевой кости имеется
западение, на лучевой — выбухание,
предплечье укорочено. При пальпации
определяются нарушение непрерывности
локтевой кости и уступообразное смещение
ее отломков, а также вывихнутая головка
лучевой кости. В местах деформации
пальпация вызывает локальную болезненность
и усиление ее при надавливании. Активные
движения невозможны. При пассивном
сгибании ощущаются боль и пружинящее
сопротивление.
При
сгибательном типе перелома Монтеджа
отломки локтевой кости репонируют,
вправляют головку лучевой кости и
накладывают гипсовую лонгету в разогнутом
положении руки с супинированием
предплечья от пястно — фаланговых
сочленений до подмышечной ямки. В целях
профилактики разгибательной контрактуры
локтевого сустава через 4 недели
предплечье переводят в 2 — 3 этапа в
согнутое до прямого угла положение.
Срок иммобилизации 6 — 8 недель.
При
разгибательном типе перелома Монтеджа
после вправления головки лучевой кости
и репозиции отломков локтевой кости на
разогнутую руку накладывают гипсовую
повязку от пястно-фаланговых сочленений
до верхней трети плеча, сохраняя тягу
предплечья в положении супинации и в
момент застывания гипса дополнительно
надавливают на область головки лучевой
кости. Через 4 — 5 недель гипсовую повязку
снимают, предплечье переводят в среднее
между пронацией и супинацией, которое
фиксируют новой гипсовой повязкой до
8 — 12 недель.
Иногда,
если одномоментное вправление головки
лучевой кости и репозиция отломков
локтевой не удается произвести, проводят
оперативное лечение с последующим
наложением гипсовой повязки до 8 — 10
недель [34,46].
Перелом
лучевой кости с вывихом головки локтевой
кости (перелом Галеацци).
Обычно причинами этого перелома являются
падения с опорой на вытянутую руку и
удары по предплечью. Лучевая кость
ломается в наиболее слабом месте —
область кривизны. Отломки лучевой кости
смещаются кпереди, образуя угол, открытый
кзади, а головка локтевой кости — в
ладонную или тыльную сторону. Дистальный
отломок кости, помимо смещения кверху,
под влиянием сокращения мышц, занимает
положение пронации (рис. 4).
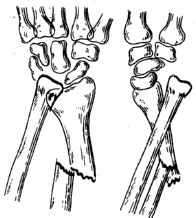
Рис.
4.
При
осмотре определяется характерная для
данного вида травмы деформация предплечья
в нижней трети и в области лучезапястного
сустава. На тыльной поверхности предплечья
с лучевой стороны имеется западение, а
на ладонной — выпячивание, обусловленное
угловым смещением отломков луча. На
тыльной или ладонно — локтевой поверхности
лучезапястного сустава наблюдается
выбухание при соответствующем западении
с ладонной или тыльной стороны этой
области, обусловленное смещением головки
локтевой кости [34,46]. Пальпация вызывает
болезненность в области травмы,
искривление оси лучевой кости. При
ощупывании определяется плотное костное
выпячивание на локтевой стороне
лучезапястного сустава — головка локтевой
кости. При надавливании на область
головки локтевой кости она легко
вправляется и повторно смещается при
прекращении надавливания. Рентгенография
в двух проекциях уточняет диагноз и
характер смещения отломков.
После
репозиции отломков и вправлении вывиха
накладывают гипсовую повязку от основания
пальцев до верхней трети плеча, предплечье
устанавливают при этом в среднефизиологическое
положение. Срок иммобилизации 8 — 12 недель
[34,46].
Исследования,
проведенные Каптелиным А. Ф., [27,28]
Башкировым Ю. Ф., [4,5], и др., свидетельствует
о значительных функциональных
расстройствах, наступающих после
переломов костей предплечья — ограничении
амплитуды движений в лучезапястном,
локтевом суставах, снижении функциональной
способности мышц плеча и предплечья,
атрофии мышц, вегето — трофических
нарушениях иногда появление ишемической
контрактуры Фолькмана. Подобные
функциональные нарушения требуют, по
мнению Каптелина А. Ф., [27,28] , длительного
систематического лечения, дифференцированного
подбора средств и дозированного их
использования, комплексного подхода к
назначению реабилитационных мероприятий.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник