Перелом ладьевидной кости стопы рентген
Перелом ладьевидной кости стопы – это довольно редкая патология, свойственная спортсменам, которые занимаются прыжками и бегом. Перелом среднего отдела стопы всегда сопровождается сильной болью, нога быстро отекает и приобретает синюшный оттенок.

Перелом ладьевидной кости случается при серьезных спортивных травмах.
Даже небольшое повреждение этого отдела приводит к нарушению опорной функции всей стопы. Это можно объяснить сложным строением и тесной взаимосвязью всех отделов нижней части ноги. Патологию важно своевременно лечить, так как неправильно сросшиеся кости могут привести не только к изменению походки, но и к инвалидности.
Анатомия перелома ладьевидной кости стопы
Стопа человека имеет 26 костей. Все эти кости соединены между собой разными суставами и связками, за счет чего этот отдел ноги достаточно прочный и подвижный. Благодаря эластичности связок уменьшается нагрузка на ноги, смягчаются прыжки и удары.
Перелом ладьевидной кости стопы встречается не так часто. Такая патология не несет угрозы для здоровья и жизни человека, но только в том случае, если не развились осложнения. Если лечение не было начато своевременно, то это грозит инвалидностью. Самыми серьезными считаются травмы суставного характера. При таком виде травм происходит деформация, как сустава, так и костной ткани.

Все фрагменты человеческой стопы можно разделить на три довольно большие группы.
- Предплюсна – сюда входит 7 костей. Это таранная, пяточная, ладьевая, кубовидная кость, а также 3 клиновидные кости. Такие фрагменты находятся между малоберцовой и большеберцовой костью голени и плюсны. За счет этих фрагментов сформирован сустав голеностопа и несколько малоподвижных суставов, расположенных в стопе.
- Плюсна – к этой части относятся 5 трубчатых костей. Именно они соединяют фаланги пальцев на ноге и косточки предплюсны. Концы этих трубчатых фрагментов состоят из суставов, чем и объясняется хорошая подвижность пальцев ног.
- Фаланги пальцев. Сюда относится 14 косточек – 2 фаланги для больших пальцев ноги и по 3 косточки для остальных пальцев.
Все фрагменты стопы взаимодействуют между собой. Благодаря этому человек может держать равновесие, плавно передвигаться и выполнять разные мелкие движения. Стопа – это своеобразная амортизированная структура, которая может выдерживать большие нагрузки. За счет уникального строения этого отдела ноги, человек может не только ходить, но также бегать и прыгать.
Причины и симптомы перелома
Ладьевидная кость может повреждаться в результате прямого и непрямого воздействия. В первом случае травма возникает в результате сильного удара по ноге, например, при падении на нее тяжелого предмета. Второй случай может быть, если человек носит слишком тесную обувь. Это приводит к тому, что при ходьбе мышцы сдавливают кости, и они не выдерживают нагрузку.
Есть группы людей, которые больше всего подвержены травмам ладьевидной кости. К ним относятся:
- Люди, которые обувают слишком тесную обувь. Особенно часто это бывает у женщин, которые долго ходят в модельных туфлях на высоком каблуке;
- Спортсмены, которые занимаются прыжками и бегом;
- Танцоры, которые профессионально занимаются танцами;
- Фигуристы;
- Пожилые люди. Здесь переломы объясняются возрастным истончением костей.
Переломы ладьевидной кости нередко бывают при дорожных происшествиях. Фрагменты стопы могут травмироваться при сильных ударах или при наезде на ногу автомобиля. Под тяжестью машины возникают множественные переломы, в том числе травмируется и ладьевидная кость. Подобная травма частенько сопровождается смещением не только костей, но и костных осколков.
Перелом может быть как первичным, так и повторным. Это часто встречается у спортсменов, которые, окончательно не вылечившись, приступают к тренировкам.
Перелом ладьевидной кости всегда сопровождается характерной симптоматикой. Заподозрить травму можно в таких случаях:
- На стопе заметна отечная область. Человек жалуется на боль, которая усиливается при любом движении ногой;
- Вокруг поврежденной кости отек выражен больше, в редких случаях отечность распространяется до голеностопного сустава;
- При вывихе сустава к тыльной части стопы в месте припухлости ноги можно нащупать кость;
- При переломе обычно повреждаются разные сосуды, поэтому наблюдается гематома;
- Больной не может нормально ходить, он хромает и при передвижении старается опираться лишь на пятку;
- Стопа становится малоподвижной. Пострадавший не может делать движения нижней частью ноги вверх-вниз;
- Даже минимальная нагрузка на плюсневые кости стопы приводит к усилению боли.
- Если у пострадавшего наблюдается изолированный отрыв осколка в бугристой части ладьевидной кости, то в этом месте наблюдается сильная отечность и болезненность.
Необходимо знать, что симптомы повреждения костей стопы могут проявиться не сразу, а только спустя время. Иногда пострадавший еще несколько дней ходит нормально, ощущая лишь слабую боль. Некоторые люди с такой патологией умудряются ходить на работу и заниматься спортом. Делать этого категорически нельзя, так как при неправильном сращивании костей хромота останется на всю жизнь.
Перелом ладьевидной кости: первая помощь
При травмах ладьевидной кости возникает сильная боль, которая может привести к шоковому состоянию. Именно поэтому до приезда скорой пострадавшему нужно оказать первую помощь.
- В первую очередь больному следует дать обезболивающие препараты. Но нужно понимать, что во многих случаях привычных лекарственных средств недостаточно, чтобы купировать боль такого плана. Для купирования болевого синдрома можно дать Парацетамол, Ибупрофен или Найз. После приема лекарственных препаратов боль немного стихнет спустя 30-40 минут.
- С ноги осторожно снимают обувь и прикладывают к ней лед или что-то холодное. Нельзя забывать, что холод прикладывают только через хлопковую салфетку, сложенную в несколько слоев. В противном случае может быть обморожение.

Холодный компресс поможет снять сильную боль.
- После этого ногу немного приподнимают и накладывают шину из подручных материалов. Очень важно обездвижить конечность до прибытия врача. Для этой цели используют любые палки и бинты. Если после наложения шины боль усилилась, ее снимают и ждут скорую помощь.
- При открытом переломе нужно наложить на рану стерильную повязку и ждать врача. Накладывать жгут в таких случаях нельзя, так как существует риск смещения осколков. Категорически запрещено вправлять самостоятельно кости, это может привести к ухудшению состоянии больного.
Врачебная помощь и хирургическое лечение
Метод лечения зависит от характера перелома и состояния пострадавшего. Лечение может быть консервативным и хирургическим.
Методы консервативного лечения могут отличаться, в зависимости от того, какой перелом – со смещением или без него.
- Без смещения осколков. На нижнюю часть ноги накладывают гипс по типу сапожка. В подошву подкладывают фиксатор из металла. Длительность лечения составляет около 8 недель.
- Незначительное смешение. Кости вправляют вручную, предварительно обезболив ногу. После вправления больному делают контрольный рентген. Если все нормально, то ногу фиксируют гипсом.
- Если смещенных осколков много, то вправление производят с использованием аппарата Черкес-Заде. В ногу вводятся две спицы, которыми и вправляют смещенные осколки.
Хирургическое вмешательство показано при открытых переломах и травмах с сильным смещением. Мягкие ткани рассекают, чтобы получить доступ к костям. В ходе операции врач сопоставляет обломки костей и фиксирует их при помощи особых винтов и спиц. Операция может проводиться как под местным, так и общим наркозом.
Фиксация конечности при переломе ладьевидной кости
Для фиксации ноги может быть использован не только гипс, но также специальные бандажи и ортез. Фиксатор зависит от характера травмы. Продолжительность ношения фиксатора зависит от возраста пациента, вида травмы и типа вмешательства. При хирургическом вмешательстве повязка всегда носится на порядок дольше.

При переломе ладьевидной кости нога чаще всего фиксируется с помощью ортеза.
Время сращения костей стопы может составлять от месяца до полугода. Врач обязательно назначает обезболивающие препараты, так как нога сильно болит, особенно вечером. Человеку с переломом ладьевидной кости выдается больничный лист.
Лечение
После снятия гипсовой повязки очень важен процесс реабилитации. После травмы наблюдается слабость мышц, и хрупкость ладьевидной кости. Есть большой риск нового перелома. Ускорить процесс заживления можно при помощи таких процедур:
- Лечебной физкультуры;
- Физиотерапевтических процедур;
- Лечебного массажа;
- Ванночек с отварами трав;
- Ношения специальной стельки для обуви.

После перелома поможет лечебная физкультура
В восстановительный период полезно принимать ножные ванночки с раствором морской соли. На 5 литров теплой воды берут ½ стакана соли. Если кожные покровы нарушены, то делать ножные ванночки нельзя. Больной должен употреблять продукты, богатые кальцием и минеральными веществами.
Источник
Перелом ладьевидной кости. Классификация, диагностика и лечение
Предплюсна является наименее подвижной частью стопы и включает ладьевидную, кубовидную и три клиновидные кости. В основном типичные повреждения составляют множественные переломы или переломовывихи. Самый частый перелом ладьевидной кости захватывают ее дорсальную губу. Перелом бугорка является вторым по частоте, вслед за которым следует перелом тела ладьевидной кости, который может быть поперечным или горизонтальным. Переломы кубовидной и клиновидных костей обычно происходят в сочетании друг с другом и в основном являются результатом повреждения от сдавления.
Переломы костей предплюсны классифицируют на основе анатомического принципа:
Класс А: переломы ладьевидной кости:
— I тип: дорсальные отщепленные переломы
— II тип: переломы бугорка
— III тип: переломы тела
— IV тип: компрессионные переломы
Класс Б: переломы кубовидной и клиновидных костей:
— I тип: переломы кубовидной кости
— II тип: переломы клиновидных костей
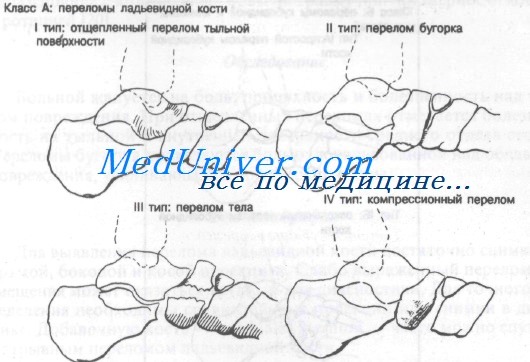
Класс А: переломы ладьевидной кости
Отщепленный перелом I типа обычно является результатом резкого сгибания с инверсией стопы. При этом натягивается таранно-ладьевидная суставная капсула и может произойти отрыв дорсальной поверхности ладьевидной кости. Перелом бугристости II типа, как правило, возникает при резкой эверсии стопы. Эверсия стопы приводит к сильному натяжению сухожилия задней большеберцовой мышцы, которое может оторвать часть бугристости ладьевидной кости. Переломы тела III типа и компрессионные переломы IV типа встречаются редко.
Упомянутые прежде механизмы повреждения включают резкое переразгибание с компрессией, прямую травму или чрезмерное огибание с ротацией.
Больной жалуется на боль, припухлость и болезненность над местом повреждения. При отщепленных переломах отмечается болезненность на тыльной и внутренней поверхности среднего отдела стопы. Переломы бугорка проявляются болью, локализованной над областью повреждения, усиливающейся при эверсии стопы.
Для выявления перелома ладьевидной кости достаточно снимков в прямой, боковой и косой проекциях. Слабо выраженный перелом без смещения может оказаться трудным для диагностики. Для точного определения необходимы сравнительные проекции или снимки в динамике. Добавочную кость — os tibiale externum — часто можно спутать с отрывным переломом ладьевидной кости.
Дорсальный отщепленный перелом нередко сочетается с повреждением связок наружной лодыжки. Перелом бугристости часто сопровождается переломом кубовидной кости.
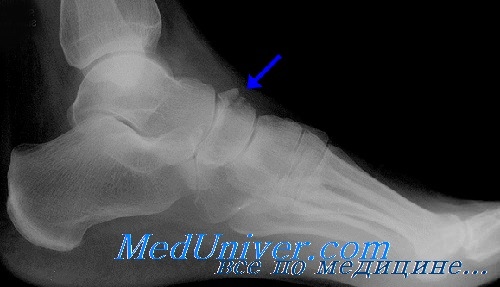
Лечение перелома ладьевидной кости
Класс А: I тип (дорсальный отщепленный перелом). Небольшой отщепленный перелом лечат симптоматически применением льда, приподнятым положением конечности и наложением эластической давящей повязки с ходьбой на костылях в течение 2 нед или до стихания боли. Давящую повязку накладывают от среднего отдела предплюсны до уровня выше голеностопного сустава, включая пятку. При отщеплении большого фрагмента необходим короткий гипсовый сапожок на 3—4 нед.
Класс А: II тип (перелом бугорка). Неактивных больных можно лечить симптоматически применением льда, приподнятым положением конечности и давящей эластической повязкой от среднего отдела предплюсны до места выше голеностопного сустава. Эти больные пользуются при ходьбе костылями до стихания болей. Повязку необходимо менять каждые 10 дней на протяжении 4 нед. Активные больные требуют хорошо отмоделированного гипсового сапожка с продольным сводом и внутренним вкладышем-супинатором сроком на 4 нед.
Класс А: III тип (перелом тела ладьевидной кости), IV тип (компрессионный перелом). Перелом тела без смещения следует лечить ношением хорошо отмоделированного гипсового сапожка ниже коленного сустава в течение 6—8 нед. После этого следует носить продольный супинатор. У ходячих больных перелом тела ладьевидной кости со смещением требует открытой репозиции с внутренней фиксацией. Больных на постельном режиме можно лечить симптоматически давящей эластопластической повязкой. Переломовывихи ладьевидной кости требуют открытой репозиции с внутренней фиксацией.
Переломы бугра ладьевидной кости часто осложняются несращением. После переломов тела может развиться асептический некроз или травматический артрит.
— Также рекомендуем «Перелом кубовидной или клиновидных костей. Диагностика и лечение»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
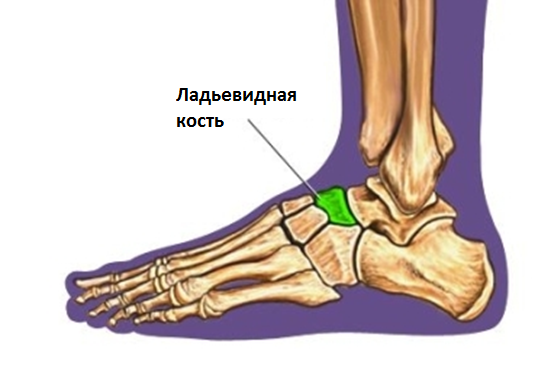
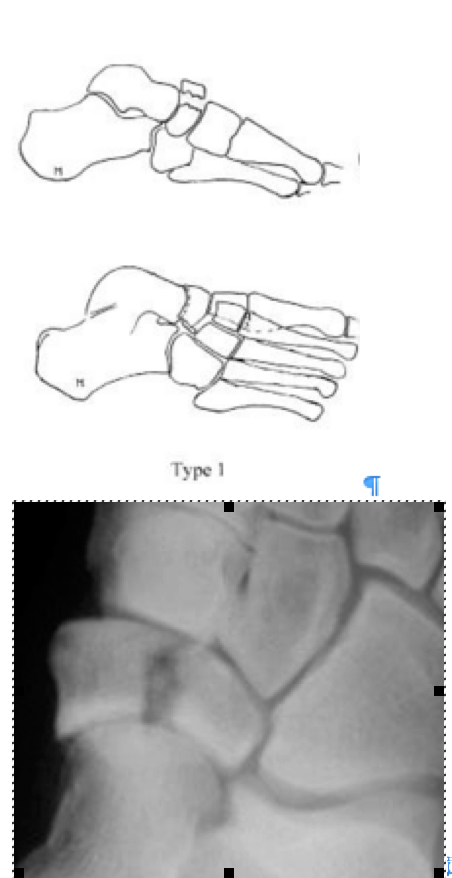
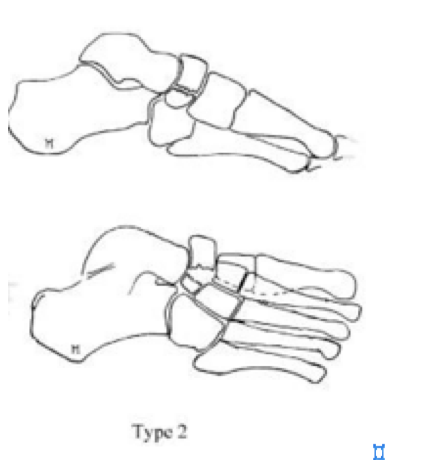
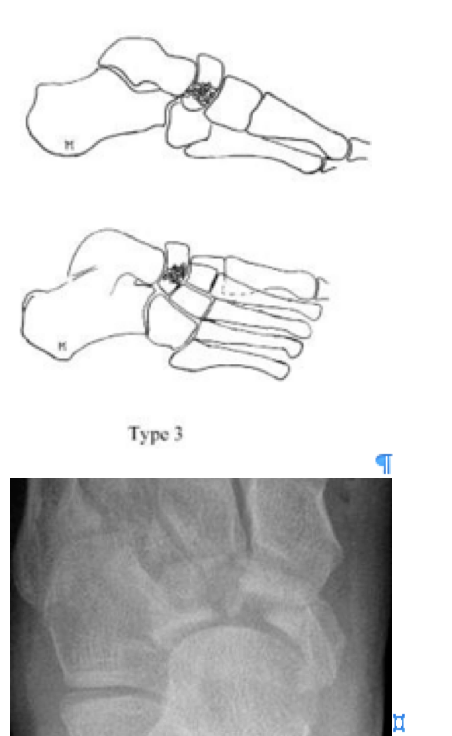
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
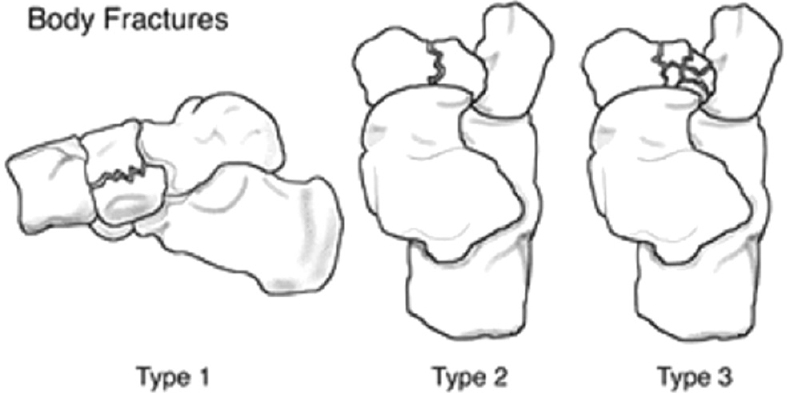
1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
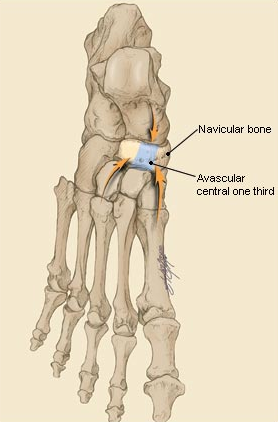
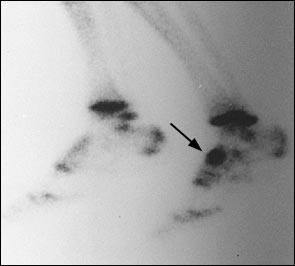
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
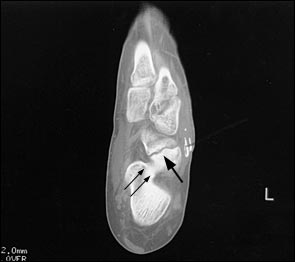
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип — изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
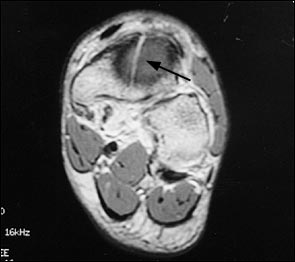
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Источник