Перелом плюсневой кости кисти
Переломы плюсневых костей. Диагностика и лечение
Как и в кисти, I, IV и V плюсневые кости являются подвижными, в то время как II и III сравнительно фиксированы. Максимальная весовая нагрузка в фазу отталкивания при ходьбе приходится на II и III плюсневые кости, и, как правило, именно в этом отделе чаще всего отмечаются стрессовые переломы. Хроническая перегрузка приводит к возникновению микропереломов, которые через продолжительный период времени завершаются ремоделированием кости. Острые эпизоды повторного напряжения через короткие промежутки времени могут привести к появлению стрессовых переломов. Прямая травма или сдавле-ние стопы также приводят к возникновению переломов плюсневых костей. Часто этот механизм вызывает множественные переломы послед-них.
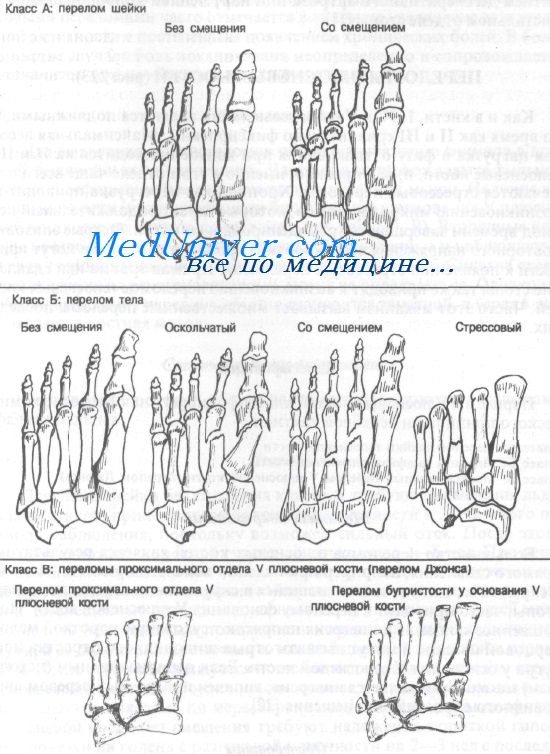
Переломы плюсневых костей классифицируют на основе анатомического принципа и лечебной тактики:
Класс А: перелом шейки плюсневой кости
Класс Б: перелом диафиза плюсневой кости
Класс В: проксимальный перелом V плюсневой кости (перелом Джонса)
Большинство переломов плюсневых костей является результатом прямого сдавления, например при падении тяжелого предмета на ногу. Непрямой механизм, заключающийся в скручивании переднего отдела стопы, часто приводит к перелому основания V плюсневой кости. Подошвенное сгибание и инверсия напрягают сухожилие короткой малоберцовой мышцы и могут вызвать отрыв шиловидного отростка или бугра у основания V плюсневой кости. Если первоначальным (исходным) механизмом является инверсия, типичен поперечный перелом шиловидного отростка без смещения.
Переломы класса А и Б обычно проявляются болью, припухлостью и болезненностью при пальпации, локализованной над тыльной поверхностью среднего отдела стопы. Давление по оси поврежденной пястной кости усиливает боль. У всех пациентов с подозрением на перелом диафиза или шейки плюсневой кости следует документировать силу и качество пульса на тыльной артерии стопы. Переломы класса Б обычно проявляются болезненностью, локализованной над областью повреждения, и лишь незначительной припухлостью. Анамнез типичен для растяжения связок голеностопного сустава. У больных со стрессовыми переломами часто отмечается в анамнезе увеличение двигательной активности с постепенным появлением хронических болей. В большинстве случаев боль локализована неопределенно и сопровождается незначительной припухлостью и кровоизлияниями.
Для выявления этих переломов обычно достаточно снимков в прямой, боковой и косой проекциях. Часто они сопровождаются тыльной угловой деформацией вследствие тяги внутренних мышц. Наличие везалиевой кости (вторичный центр окостенения) у основания V плюсневой кости можно спутать с переломом. Вторичные центры окостенения, как правило, гладкие, закругленные и наблюдаются с двух сторон; часто они имеют склерозированные края. Сначала стрессовые переломы рентгенологически могут не определяться. Однако через 2—3 нед линия перелома обычно становится заметной, а через 4 нед выявляется костная мозоль.
Переломы плюсневых костей часто сопровождаются переломами фаланг пальцев.
Лечение переломов плюсневых костей
Переломы шейки без смещения класса А требуют применения льда, анальгетиков, приподнятого положения конечности и 24-часового периода наблюдения, поскольку возможен сильный отек. После этого следует наложить короткий гипсовый сапожок на 4—6 нед. При переломах шейки со смещением показаны лед, приподнятое положение конечности, анальгетики и срочное направление к ортопеду для репозиции. Несмещенные переломы диафизов II—V плюсневых костей можно лечить приподнятым положением конечности, прикладыванием пузыря со льдом, анальгетиками и толстой давящей повязкой в первые 24 ч. После этого рекомендуется ношение под передним отделом стопы плюсневой подкладки Томаса и пользование костылями.
Полная весовая нагрузка показана по мере переносимости. Переломы диафиза I плюсневой кости без смещения требуют наложения короткой гипсовой повязки на голень с разгрузкой конечности на 2—3 нед с последующей заменой ее коротким гипсовым сапожком еще на 2 нед. Переломы диафиза II—V плюсневых костей со смещением требуют репозиции. Если направление к ортопеду невозможно, проводят местную анестезию и на пальцы стопы накладывают дистракционный аппарат. Противовытяжение за дистальный отдел большеберцовой кости осуществляется грузами. После репозиции от кончиков пальцев до заднего отдела стопы накладывают гипс без подстопника. В этот момент прекращают противовытяжение и гипсовую повязку продолжают до бугристости большеберцовой кости. Настоятельно рекомендуются снимки после вправления. Через 4 нед показана смена гипсовой повязки на гипсовый сапожок еще на 3—4 нед. Переломы I плюсневой кости со смещением требуют направления к ортопеду для репозиции. При невозможности этого должна быть предпринята закрытая репозиция по вышеописанной методике. При успешном ее выполнении следует наложить гипсовую повязку сроком на 6 нед. При переломах, не поддающихся закрытой репозиции, может потребоваться открытый метод вправления.
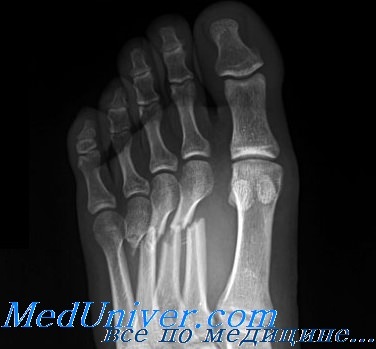
Отрывной перелом класса В у основания V плюсневой кости без смещения требует наложения давящей повязки с нагрузкой на конечность по мере переносимости. Больным с сильными болями может помочь ношение короткого гипсового сапожка в течение 3 нед. Затем показано ношение супинатора для поддержки свода стопы. Следует быть внимательным, чтобы не спутать поперечный перелом проксимального отдела диафиза V плюсневой кости с переломом Джонса, проходящим через ее бугристость. Поперечные переломы, располагающиеся выше бугристости, имеют совсем иной прогноз и лечение. При них наблюдается высокая частота замедленного сращения и несращения.
Аксиома: поперечный перелом основания V плюсневой кости не следует путать с переломом Джонса, проходящим через ее бугристость. Лечение и прогноз для этих переломов различные.
Поперечные переломы проксимального отдела диафиза V плюсневой кости лечат иммобилизацией в коротком гипсовом сапожке. Прогноз в этих случаях сомнителен и вероятность замедленного сращения и несращения высока.
Осложнения переломов плюсневых костей
При переломах шейки или диафиза плюсневых костей с поперечным или угловым смещением часто развивается подошвенный кератоз. Поэтому показано раннее направление к ортопеду. Поперечные переломы проксимального отдела V кости или переломы диафиза остальных плюсневых костей часто осложняются несращением и по этой причине требуют направления к специалист.
— Вернуться в раздел «травматология»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Плюсневые кости относятся к категории небольших костей трубчатой формы человеческого скелета. Когда человек ходит, его стопы переносят сильные нагрузки, берут на себя большую часть веса. Каждый день на большую часть плюсневых костей приходится огромная доля физических нагрузок.
Все компоненты, формирующие стопу, имеют тесную взаимосвязь и зависят друг от друга. Именно поэтому перелом плюсневых костей стопы может повлечь за собой серьезные дефекты, деформировать остальные кости.
Анатомические особенности стоп – какую роль играют плюсневые кости?

Всего в стопе насчитывается 26 костей, которые постоянно взаимодействуют и целостность каждой из них важна для остальных.
Плюсневые кости представлены в виде 5 костей, похожих на «трубки». Их главная физиологическая задача – осуществлять подвижность стоп, выступая в роли двигательного рычажка. Это важно при беге, прыжках, быстрой и умеренной ходьбе.
На каждой стопе имеется по 14 фалангов и 3 кости, напоминающие по виду «клинки». Строение первого пальца ноги отличается тем, что он имеет две фаланги, остальные пальцы оснащены тремя.
Рядом с латеральным краем стопы находится кубовидная кость, у передних краев – ладьевидная. Кости пяток называются «сесамовидными».
Итак, при травмировании могут пострадать все остальные. Велика вероятность нарушения функциональности, изменения нормальной формы костей. Именно поэтому так важно вовремя выявить признаки перелома, записаться к травматологу.
Перелом плюсневых костей – категории

Переломом называют анатомические деформации, разрушение кости в результате внешних факторов, травм, механических повреждений, патологий. Повреждения могут быть травматическими, усталостными.
Выделяют следующие траектории перелома: косая, поперечная, т-образная, клиновидная.
Травматический перелом
Главной причиной таких переломов может стать сильный удар стопы, воздействие тяжелого предмета, вывих ноги при быстром беге. Различают травмы:
- Открытого типа;
- Закрытого типа;
- С наличием смещения отломков костей;
- Без смещений фрагментов костей.

Если при таком переломе отсутствует смещение, то компоненты разрушенных костей сохранять свое физиологически верное расположение без внешних вмешательств доктора. Если перелом открытого типа, то у пациента наблюдается кровоточащая рана, из которой могут выступать части костных структур.
Главной опасностью открытого перелома плюсневой кости считается возможность заражения, которое может привести к сепсису, флегмоне, столбняку, гангрене и остеомиелиту. Специалисты утверждают, что грамотно оказанная первая помощь – залог успеха дальнейшего лечения.
Главные признаки:
- Сразу после удара/ушиба/падения/травмы ощущается сильная боль, которая пронизывает все тело, пульсируя именно в зоне повреждения;
- В секунду разрушения кости пациент может услышать, как хрустнуло в ноге;
- Иногда наблюдается уклон плюсневых костей в другую сторону;
- Пальцы (или один) становятся короче;
- Появляется сильная отечность (иногда данный симптом проявляется через сутки).

Еще одной категорией переломов плюсневых костей является перелом «Джонса». Рычаг возгорания повреждений и разрушений костных структур просматривается в самом начале пятой по счету плюсневой косточки.
Опасность такой патологии состоит в том, что фрагменты и отломки крайне медленно срастаются. В результате пациент на долгое время ограничен в подвижности, некоторым приходится отказаться от привычного образа жизни, рабочего места и заняться полным восстановлением.
Доказанный факт: в некоторых случаях при подобных повреждениях костные компоненты могут и не срастись вовсе.
Врачебная ошибка играет весомую роль в лечебном процессе. Иногда доктор ставит неграмотный диагноз, пациент проходит неверно назначенное лечение, которое, конечно же, не дает абсолютно никаких результатов.
К примеру, многим назначают реабилитацию, необходимую при растяжении связок. В данном случае могут развиться опасные последствия, так как упущенное время играет во вред организму.
Усталостный перелом
Такой тип перелома выражается в форме трещин, которые едва заметны при рентгенографическом исследовании.
Выделяют следующие причины возникновения таких трещин:
- Чрезмерные, слишком активные нагрузки на стопы;
- Предпочтение видов спорта, предусматривающих постоянный, быстрый бег;
- Патологии строения плюсневых костей, врожденные или приобретенные нарушения;
- Значительные деформации положения стоп;
- Слишком узкая обувь (особенно касается женщин, предпочитающих туфли на каблуках с узкими носами);
- Занятия балетом;
- Диагноз остеопороз.

Усталостный перелом не терпит отлагательств. Если не произвести своевременной терапии, могут развиться неблагоприятные реакции и патологии.
Чтобы успеть как можно раньше обратиться к доктору, следует знать об основных симптомах такого перелома:
- Нудящие боли по всей длине стопы после ходьбы, занятий спортом;
- Дискомфорт и боль проходит, когда больной принимает удобное положение, отдыхает. Однако, если вновь происходит физическое воздействие на стопу, боль возвращается, пульсируя и отдавая вверх;
- При осмотре методом пальпации пострадавший может точно показать локализацию болей;
- Если говорить о внешних проявлениях, то может просматриваться небольшая отечность. Однако, не появляются кровоподтеки.

Если вы заметили хотя бы один-два из перечисленных признаков, следует обратиться к медикам, пройти рентген. Помните, что только грамотная диагностика поможет установить достоверный диагноз.
Перелом пятой плюсневой кости
Пятая плюсневая кость находится ближе всех со стороны наружного края стоп. Это говорит о том, что она наиболее уязвима и подвержена внешних механическим воздействиям. Повредить эту кость можно из-за простого подворачивания стопы.
Признаки такого повреждения выражаются в сильной отечности в зоне перелома, сильными болезненными ощущениями. Больной не может ходить и даже просто опереться на поврежденную ногу, может появиться сильная гематома.

Возможные осложнения
Если запустить ситуацию, то клиническая картина может существенно измениться. К сожалению, зачастую, больные списывают болевые ощущения, дискомфорт на простую усталость. Ошибочно полагая, что неприятные симптомы быстро исчезнуть, пациенты отказываются от походов к доктору, не принимают мер по восстановлению.
Игнорирование тревожных симптомов или неграмотное лечение могут стать причинами возникновения серьезных осложнений, таких, как:
- Изменение в структуре кости;
- Тотальное ограничение объемов двигательной активности стопы;
- В некоторых случаях диагностируется разрушение плюсневых костей непосредственно внутри суставов, где они и соединяются;
- Развитие артроза;
- Кости срастаются неверно;
- Болевой синдром приобретает хронический характер;
- Пострадавший не имеет возможности слишком долго ходить, стоять в одном положении, тем более бегать, — появляются боли, усталость, онемение;
- В запущенных ситуациях может потребоваться вмешательство хирурга.

Лечение
Лечебная тактика может быть разной, влияние оказывает место перелома, его характер и наличие смещения костных фрагментов.
Терапия может включать следующие меры:
- Применение гипсовой повязки. Накладывают пациенту, если не диагностировано смещение костных компонентов. Гипс оказывает защитную функцию от внешних воздействий, формирует правильное анатомическое и физиологическое расположение разрушенных костей и их частиц, гарантирует полную неподвижность стоп во время процесса восстановления.
- Хирургические меры. При обнаружении смещения при переломе врач, как правило, назначает операцию. Проводят ряд оперативных мероприятий, которые обеспечивают надежную фиксацию стоп при помощи небольших имплантов, которые также помогают произвести сопоставление фрагментов.
- Каждый метод лечения требует применение костылей, что позволяет в значительной степени снизить уровень нагрузки на травмированную ногу.
- После ликвидации иммобилизации необходимо пройти восстановительный курс, который подразумевает массаж, физиотерапию, отдых, отсутствие физических нагрузок.
Современные методики остеосинтеза помогают заново сформировать физиологически верное положение стоп, удерживать его до тех пор, пока кости не срастутся и не вернется безболезненная подвижность. При операции пациенту устанавливают специальный медицинский стержень, который фиксирует внутреннюю часть поврежденной кости.
Внутрикостная операция назначается при:
- Поперечном, косом переломе с существенным смещением костей;
- Переломе плюсневых костей в разных областях стопы (одновременно).
Врачи не прибегают к методу остеосинтеза, если:
- Перелом имеет внутрисуставной характер;
- Диагностировался продольный перелом;
- Произошло повреждение в районе шейки или головки стопы.

Если перелом плюсневых костей не повлек за собой смещение, то:
- Пациенту могут прописать эластичное бинтование;
- Накладывают гипсовую лонгету;
- Используют гипсовые или пластиковые шины;
- Врач делает пластиковый сапожок, который позволяет ходить (на костылях).
При смещении больше, чем на 4,5 мм в обязательном порядке необходимо произвести репозицию.
Восстановительный период
При разрушении плюсневой кости врач накладывает гипс, который следует носить полтора месяца. Наступать на поврежденную ногу разрешено только после контрольного рентгена, который покажет сращение костных компонентов. В противном случае, пациент может навредить себе и потребуется начинать лечебные меры заново.

Восстановительный период должен сочетать в себе отдых и умеренные физические упражнения. Не следует сразу нагружать организм. Чтобы восстановить подвижность, следует сначала наступать только на область пятки, переходя на всю поверхность стопы через несколько дней.
В обязательном порядке назначают курс массажа и гимнастики. Лечебные упражнения позволяют быстрее восстановить двигательные функции, избежать осложнений. При появлении болей во время выполнения упражнений гимнастика отменяется. Иногда требуется приобретения специальной, ортопедической обуви.
Самой полезной физической нагрузкой в этот период считается плавание. Во время занятий задействуются все группы мышц, а на стопы не воздействует масса тела.
Важно уделить внимание питанию. Для укрепления костей советуют включать в меню продукты, которые содержат много кальция, фосфора, витамина Д. Рекомендуется принимать витаминный комплекс, который насытит организм полезными компонентами.
Врачи советуют проводить и домашнюю зарядку, выполняя несложные упражнения:
- Сгибание и разгибание пальцев ног;
- Массирование стоп специальным валиком;
- Подниматься на носочки, сидя на стуле;
- Пытаться натягивать стопы на себя;
- Выполнять повороты стопой.
Источник

ГОСУДАРСТВЕННОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
ВЫСШЕГО
ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«СЕВЕРО-ОСЕТИНСКАЯ
ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ
АКАДЕМИЯ
ФЕДЕРАЛЬНОГО АГЕНТСТВА ПО ЗДРАВООХРАНЕНИЮ
И СОЦИАЛЬНОМУ РАЗВИТИЮ

Учебно-методическое
пособие для студентов
V
курс
лечебный
факультет
педиатрический
факультет
медико-профилактический
факультет
IV курс
стоматологический
факультет
Владикавказ
2012
Обсуждено
на заседании кафедры
травматологии
и ортопедии с ВПХ
№
протокола
________
«____»
______________ 2012 года
«УТВЕРЖДАЮ»
зав.
кафедрой _____________ Сабаев С.С.
Авторы: заведующий
кафедрой, профессор, доктор медицинских
наук
Сабаев
С.С.,
ассистент
кафедры, кандидат медицинских наук
Калоев
С.З.,
Рецензенты: доктор
медицинских наук, профессор Тотиков
В.З.,
доктор
медицинских наук, профессор Мильзихов
Г.Б.
Цель
занятия.
Познакомить
студентов с классификацией повреждений
кисти и стопы, научить студентов
клиническому обследованию больных с
травмой кисти и стопы, сформировать у
студентов умение проводить рентгенологическую
диагностику этих повреждений, уметь
оказывать при этих повреждениях первую
врачебную помощь.
После
практического занятия студент должен
ЗНАТЬ:
После
практического занятия студент должен
ЗНАТЬ:
Механизм
травмы костей кисти и стопы.Классификацию
повреждений костей кисти и стопы.Клинические
симптомы повреждений кисти и стопы.Рентгенологическую
семиотику этих повреждений.Принципы
лечения повреждений кисти и стопы.Принципы
оказания первой врачебной помощи при
повреждениях кисти и стопы.
После
практического занятия студент должен
УМЕТЬ:
Выяснить
жалобы и собрать анамнез у больных с
повреждениями кисти и стопы.Провести
клиническое обследование больного с
различными повреждениями кисти и стопы.Интерпретировать
рентгенологические данные.Сформулировать
диагноз повреждений кисти и стопы.Оказать
первую врачебную помощь больным с
повреждением кисти и стопы.
Содержание занятия: Переломы костей кисти
Переломы
костей кисти встречаются достаточно
часто и составляют свыше 30% переломов
всех костей. Различают закрытые и
открытые переломы костей кисти: переломы
трубчатых (фаланги и пястные кости) и
губчатых (кости запястья) костей; со
смещением и без смещения; неосложненные
и осложненные (сдавление или повреждение
сухожилий, сосудов, нервов); диафизарные
и внутрисуставные; по характеру линии
излома — косые, поперечные, косо
поперечные, оскольчатые, вколоченные,
переломо-вывихи, а по количеству сломанных
костей — изолированные и множественные.
Строение кисти:
ЗАПЯСТЬЕ,
carpus.
Расположено
между костями предплечья и пясти. Состоит
из восьми костей.
4
Ладьевидная
кость, os
schaphoideum .
5
Бугорок ладьевидной кости,
tuberculum
ossis scaphoidei..
6
Полулунная
кость, os
lunatum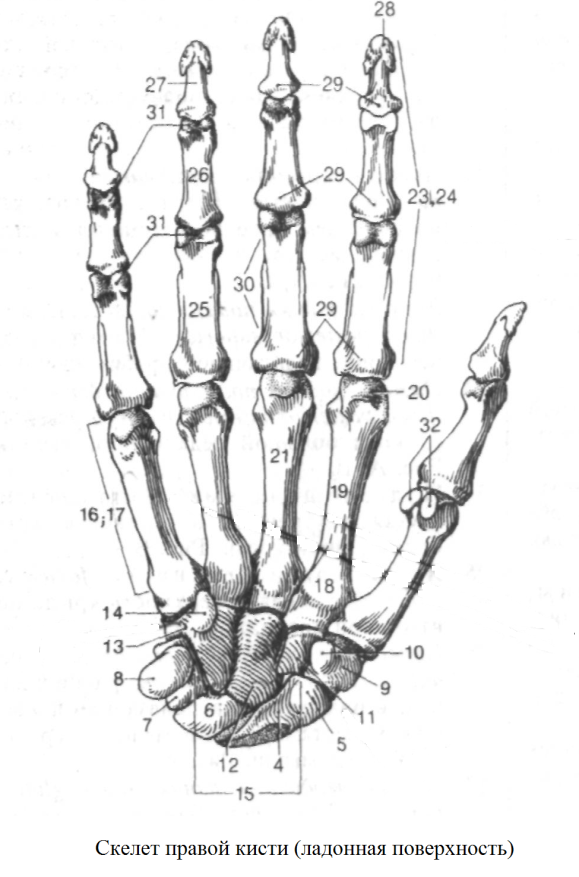
7
Трехгранная
кость, os
triquetrum.
8
Гороховидная
кость, os
pisiforme.
9
Кость-трапеция,
os trapezium.
10
Бугорок кости-трапеции, tub.
ossis trapezii.
11
Трапециевидная,
ostrapezoideum
12
Головчатая
кость, os
capitatum.
13
Крючковидная
кость, os
hamatum.
14
Крючок крючковидной кости, hamulus
ossis hamaii.
15
Борозда запястья, sulcus
carpi.
16
ПЯСТЬ,
metacarpus.
17
I
— V пястныекости,
ossa
metacarpi
(metacarpalia
18
Основание пястной кости, basis
metacarpalis.
19
Тело пястной кости, corpus
metacarpals.
20
Головка пястной кости, caput
metacarpal.
21
Третья пястная кость, os
metacarpaltertium .
22
Шиловидный отросток, processus
styloideus.
23
Кости пальцев (фаланги), ossa
digitorum
(phalanges).
24
Фаланги,
phalanges.
25
Проксимальная фаланга, phalanx
proximalis.
26
Средняя фаланга, phalanxmedia.
27
Дистальная фаланга, phalanx
distalis.
28
Бугристость
дисталъной фаланги, tuberositas phalangis distalis.
29
Основание фаланги, basis
phalangis.
30
Тело фаланги, corpus
phalangis.
31
Головка (блок) фаланги, caput
(trochlea)
phalangis.
32
Сесамовидные
кости, ossa sesamoidea.
Среди
переломов костей запястья переломы
ладьевидной кости составляют 61-88 %,
полулунной — до 12 % и значительно редко
встречаются переломы остальных костей
запястья.
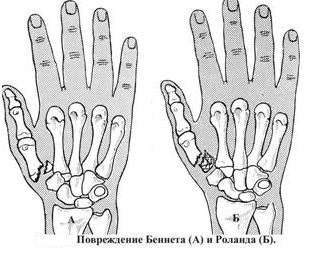
Перелом
ладьевидной кости.
Это
повреждение происходит при падении с
упоромналадонь или
при прямом ударе по ладони, при ударе
кулаком о твердый предмет. В клинической
картине характерны припухлость,
болезненность в области «анатомической
табакерки, болезненна нагрузка по оси
I-П
пальцев, ограничение движений в
лучезапястном суставе в тыльно-лучевом
направлении, слабость при захватывании
предметов рукой и невозможность полного
сжатия кисти в кулак. Для уточнения
диагноза рентгенограммы необходимо
делать в трех проекциях: переднезадней,
боковой и косой (3/4). В сомнительном
случае надо повторить рентгенографию
через 2-3 недели, когда наступает резорбция
кости в месте перелома и линия перелома
становится более заметной. 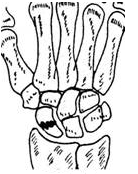
Лечение
свежих переломов ладьевидной кости
требует полной и непрерывной иммобилизации
до полной консолидации перелома, которая
контролируется рентгенологически.
Циркулярную гипсовую повязку накладывают
в положении тыльного сгибания кисти от
головок пястных костей до локтевого
сустава, устанавливая I палец в положении
отведения и фиксируя его до ногтевой
фаланги. Длительность иммобилизации
определяется по рентгенограмме и в
среднем составляет от 8-10 недель до 10-12
месяцев. При развитии аваскулярного
некроза одного из фрагментов кости
показано удалений омертвевшего фрагмента.
Переломы
фаланг пальцев кисти 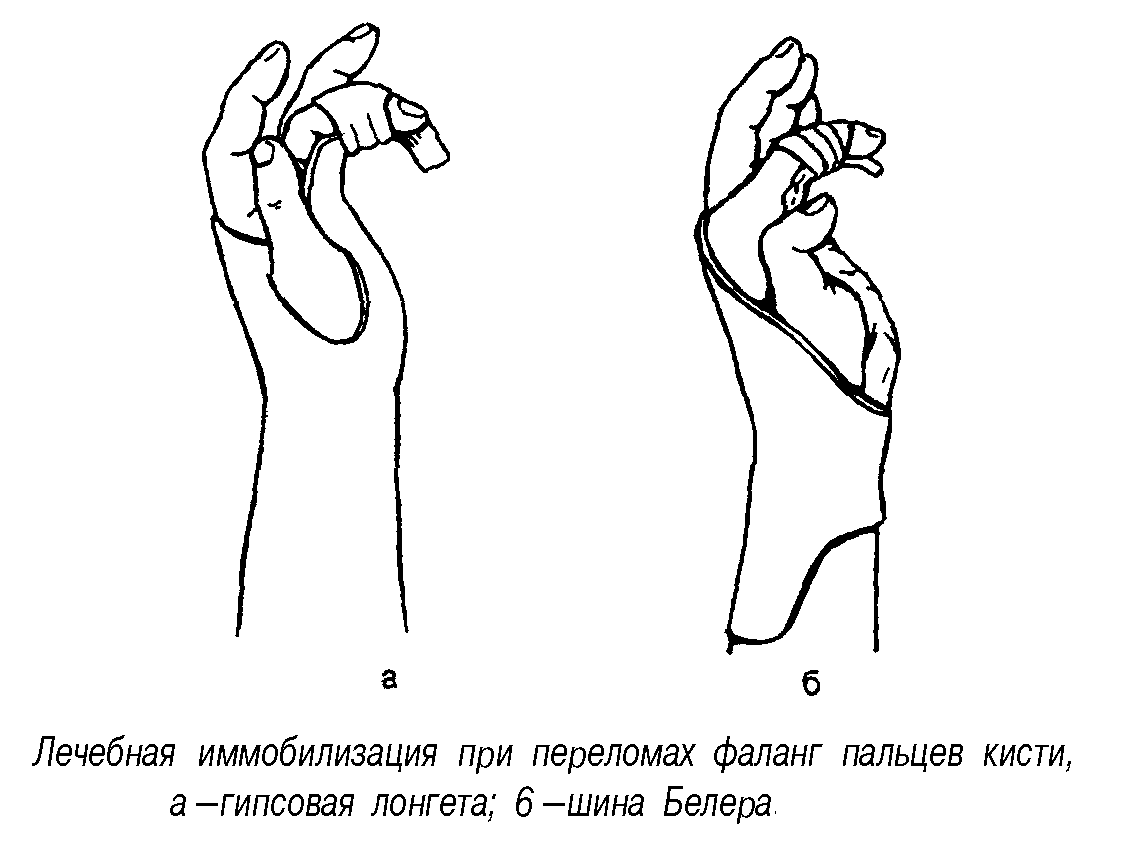
Такие
переломы возникают от воздействия
прямого удара или при попадании пальцев
в механизмы, которые вызывают скручивание
пальцев.
Линии
излома могут быть самыми разнообразными,
а характер смещения отломков зависит
от уровня перелома и действия межкостных,
червеобразных мышц, а также сгибателей
и разгибателей. Диагноз основывается
на наличии припухлости, гематомы,
деформации оси пальца, патологической
подвижности и рентгенологических
данных. При репозиции отломков используют
проводниковую анестезию в нижней трети
предплечья. Отломки сопоставляют ручной
тягой по продольной оси пальца за
дистальную фалангу. Гипсовую иммобилизацию
поврежденного пальца проводят в
функционально выгодном положении с
захватом ладонной поверхности кисти в
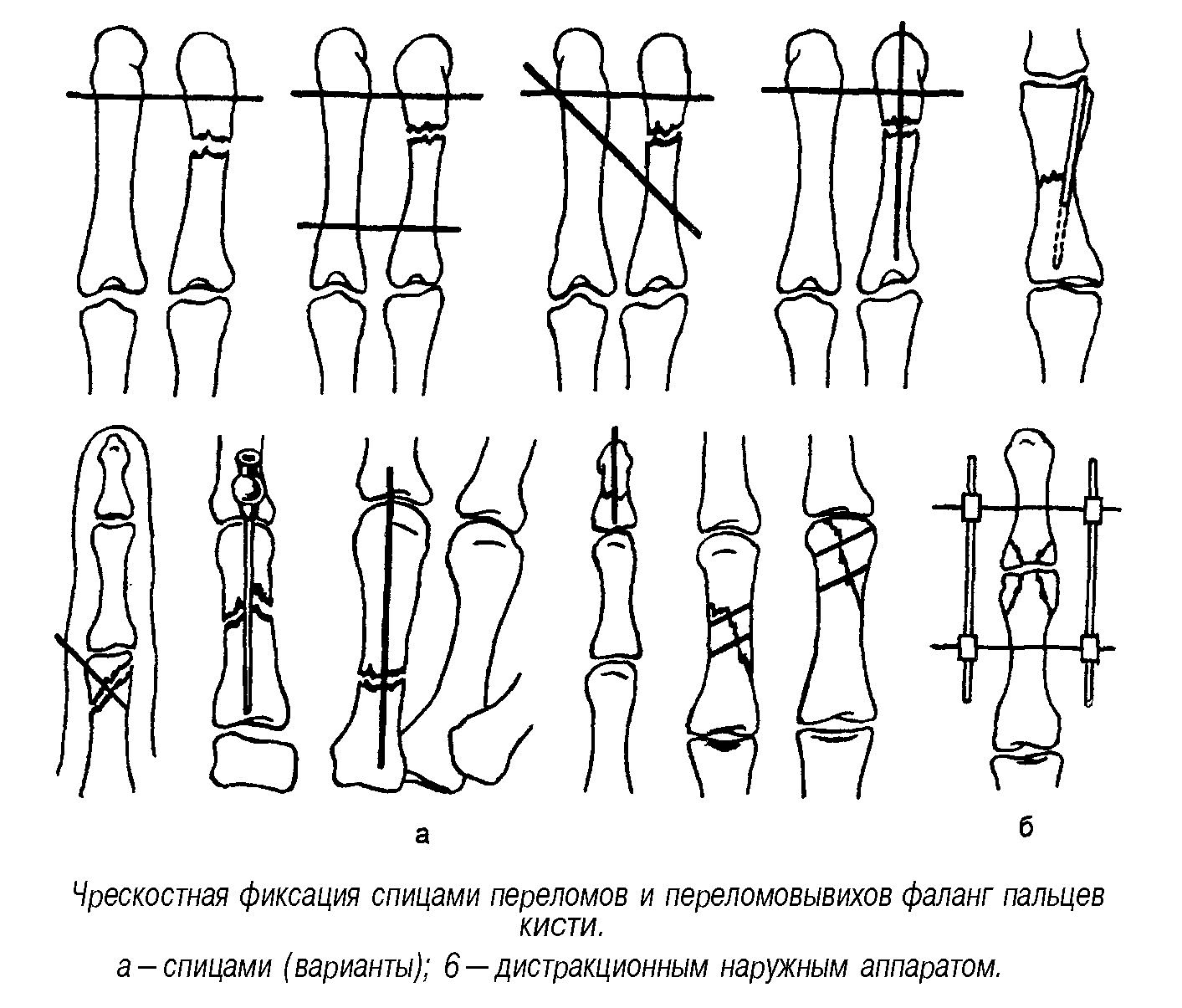
течение 3—4 нед. При косых, оскольчатых
и особенно внутрисуставных переломах
возможно вторичное смещение отломков.
Диафизарные переломы фаланг целесообразно
фиксировать тонкими спицами. При неудаче
закрытой репозиции необходимо оперативное
лечение — открытая репозиция. Ее проводят
из тыльного доступа. Спицы удаляют через
3—4 нед. Крупно оскольчатые переломы со
смещением отломков одного из суставных
концов межфалангового сустава требуют
закрытой, а при неудаче — открытой
репозиции и фиксации тонкими спицами.
В случае значительного разрушения одной
суставной поверхности проксимального
межфалангового сустава следует удалить
отломки и сформировать площадку для
сохранившейся другой суставной
поверхности либо произвести
эндопротезирование сустава. Перелом
верхушки дистальной фаланги не требует
репозиции. В место перелома вводят
0,5—1,0 мл 2 % раствора новокаина, накладывают
гипсовую лонгету от кончика пальца до
проксимального межфалангового сустава
на 12—14 дней, после чего, как правило,
восстанавливается трудоспособность.
При переломах тела дистальной фаланги
накладывают аналогичную гипсовую
лонгету на 2—3 нед. Трудоспособность
восстанавливается к концу месяца.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник