Перелом лицевой кости статья
Судебномедицинская практика свидетельствует об отсутствии единого мнения в экспертной оценке тяжести челюстно-лицевой травмы. С введением в действие УК РСФСР (ред. 1960 г.) для судебномедицинских экспертов создались новые условия при установлении тяжести телесных повреждений, в частности при оценке тяжести челюстно-лицевой травмы.
На основании анализа 499 случаев травмы челюстно-лицевых костей и 173 случаев изолированных повреждений зубов нами предпринята попытка наметить клинические основы экспертной оценки тяжести указанных повреждений применительно к нормам УК РСФСР 1960 г.
Мы разработали документальные материалы — акты освидетельствования потерпевших в судебномедицинских учреждениях, а также истории болезни клиники хирургической стоматологии за 12 лет (1947—1958). Кроме того, мы располагаем собственными экспертными и клиническими наблюдениями.
Руководствуясь медицинскими критериями для определения тяжести телесных повреждений, мы материалы анализировали в отношении опасности для жизни, характера клинического течения, сроков и исходов лечения. Приняты во внимание отдаленные последствия в сроки от 3—4 месяцев до 5 и более лет после переломов челюстно-лицевых костей у 256 человек и повреждений зубов у 38.
Из 499 человек с челюстно-лицевыми повреждениями переломы нижней челюсти были у 75,25%,, верхней — у 12,68%, одновременные переломы обеих челюстей — у 5,63% и повреждения скуловой кости— у 6,44%. У 97,38% пострадавших переломы произошли от действия тупых орудий, у 2,42%—от огнестрельного ранения и у 0,2.% — от удара острым орудием.
Опасные для жизни состояния при челюстно-лицевой травме в нашем материале наблюдались у 4,81%, потерпевших, сопутствуя тяжелому сотрясению мозга (у 5 человек одновременно были переломы костей основания черепа), шоку, кровотечению, развившемуся при огнестрельном ранении лица дробью, и асфиксии от западения языка при двустороннем ментальном переломе.
Легкое сотрясение мозга отмечено у 15,83%, пострадавших; оно не зависело от вида, характера и локализации перелома. У 25,05% пострадавших имелись ранения мягких тканей лица.
К числу осложнений, наблюдающихся в клинике, относятся: замедление регенерации костной ткани (2,27%,) вследствие неправильной или недостаточной фиксации костных отломков и остеомиелит (26,88%), по преимуществу нижней челюсти (25,75%); на нижней челюсти он обычно локализовался в области угла (11,74%), III и IV зубов (7,57%), реже— соответственно I и II молярам и центральным резцам (по 3,03%). В области шейки суставного отростка остеомиелит наблюдался лишь в одном случае.
Остеомиелит чаще возникал при оскольчатых повреждениях кости, а также в случаях наличия зуба в линии перелома. Раннее удаление таких зубов предотвращает гнойные осложнения, попытка сохранить зубы даже при применении антибиотиков зачастую влечет развитие остео-миелитического процесса. Наличие зуба на линии фрактуры должно учитываться при экспертизе, так как это обстоятельство может удлинить сроки лечения и повести к неблагоприятным отдаленным последствиям.
Анализ собранных материалов показал, что продолжительность лечения неосложненных переломов различного вида (одиночный, множественный и др.) и локализации (тело, ветвь, отросток) вне зависимости от типа медицинского учреждения (стационар, амбулатория, смешанное), а также и от методов лечения обычно находилась в пределах 4—5 недель для нижней или верхней челюсти и 4—6 недель при одновременных переломах. В табл. 1 приведены величины, характеризующие сроки лечения указанных переломов.
Таблица 1
Срок лечения неосложненных переломов

Срок лечения переломов лобных отростков верхней челюсти и скуловой кости находился в пределах 4 недель.
При осложненных переломах длительность лечения увеличивается в 2—3 раза (табл. 2). Лечение осложненных переломов в амбулаториях оказалось наиболее длительным. Как видно из табл. 2, выделяется группа челюстно-лицевых повреждений, требующих особенно продолжительного лечения, практически превышающего 10—12 недель (хронические остеомиелиты со свищами, обширные повреждения мягких тканей, септические состояния и пр.). В подобных случаях зачастую необходимо многоэтапное хирургическое лечение.
Таблица 1
Срок лечения осложненных переломов
1 При тройных переломах нижней челюсти и переломах верхнечелюстных отростков осложнений не зарегистрировано.
Исходы челюстно-лицевых повреждений были обычно благоприятными в функциональном и в косметическом отношении. Временное нарушение прикуса вследствие смещения нижней челюсти было отмечено
у 13 человек. В последующем в силу компенсаторных изменений (стирание бугров на зубах) и приспособляемости организма к пережевыванию пищи при небольшом смещении прикуса жевательная функция восстанавливалась. У 11 пострадавших, обследованных спустя полгода — год после травмы, констатировано нарушение болевой и тактильной чувст- -вительности в поврежденной области лица без нарушения функции жевания.
Среди других последствий отмечены: парез периферических ветвей лицевого нерва — у 7 потерпевших, слюнной свищ — у 1, атрезия носовых ходов—у 2, ограничение движения челюсти — у 9, деформация лица в связи с дефектом нижней челюсти — у 1 и скуловой кости — у 1, хронический остеомиелит — у 6, ложный сустав — у 3, резкое нарушение функции жевания — у 8 потерпевших. Эти последствия большей частью наблюдались в осложненных случаях со сроками лечения больше-10—12 недель.
Изучение динамики отдаленных последствий по материалам экспертизы трудоспособности в судебномедицинских комиссиях показало, что при переломах челюстных костей утрата общей трудоспособности в ближайшие 2—3 месяца после травмы, как правило, не превышает 10—30%. В последующем трудоспособность, полностью или частично восстанавливается.
Таким образом, можно сделать вывод, что характер клиники, исходов и отдаленных последствий неосложненных переломов челюстно-лицевых, костей соответствует критерию «длительное расстройство здоровья», упомянутому в ст. 109 УК РСФСР («менее тяжкое телесное повреждение»), согласно которому и должна оцениваться тяжесть подобных, травм. Использование этого же критерия рационально и при оценке тяжести переломов, осложненных гнойной инфекцией, но только в тех случаях, когда исходы их оказались благоприятными. Что касается челюстно-лицевых травм, требующих длительного многоэтапного хирургического лечения, при котором сроки его практически превышают 10—12 недель, т. е. обычные средние, характерные для осложненных переломов, то для оценки их тяжести было бы целесообразно ввести самостоятельный медицинский критерий, например: «Необходимость в длительном многоэтапном хирургическом лечении». Ввиду значительного ущерба здоровью в подобных случаях повреждения следовало бы квалифицировать как тяжкие.
Для значительно меньшего числа случаев показателем тяжести может быть признак «опасность для жизни» (шок, кровопотеря, асфиксия, тяжелое сотрясение мозга) и «расстройство здоровья, соединенное со стойкой утратой трудоспособности не менее чем на одну треть» (ст. 108, ч. 1 УК РСФСР — «тяжкое телесное повреждение»). Последний признак применим лишь при осложненных переломах, разумеется, в условиях проведения экспертизы по окончании лечения.
Анализ материалов, относящихся к травме зубов, позволяет выделить следующие виды повреждений: дефекты эмали, неполные травматические вывихи (сопровождающиеся теми или иными нарушениями связочного аппарата, нервно-сосудистого пучка), полные травматические вывихи, переломы различной локализации и комбинации этих повреждений. Чаще оказываются поврежденными 1, 2 или 3 зуба, что соответствует, ло нашим данным, 36,47, 35,30 и 15,29%,. В 8,82% случаев были повреждены 4 зуба и очень редко — большее их количество. В 92,35% случаев повреждаются фронтальные зубы, притом в 68,24%, — на верхней челюсти.
На основании анализа наблюдений и данных литературы мы пришли к выводу, что дефекты эмали и неполные травматические вывихи, -сопровождающиеся неосложненным периодонтитом или без такового, излечиваются обычно в срок от 7 до 12 дней; зубы сохраняются, функция жевания восстанавливается. В таких случаях применим критерий «кратковременное расстройство здоровья» (ст. 112, ч. 1 УК РСФСР — «легкие телесные повреждения»). Даже если острый периодонтит перешел в хроническую форму, что затягивает лечение, последнее обычно не превышает 4 недель.
Полные травматические вывихи или переломы различной локализации, ведущие, как правило, к потере зубов, рационально оценивать по признаку размера постоянной утраты общей трудоспособности. Поврежденные зубы могут быть замещены искусственными, что в какой-то мере компенсирует функциональный дефект акта жевания. Однако установка протеза и пользование им связаны с рядом неудобств: протез снижает чувствительность к прикосновению, температуре, вкусовым ощущениям, нарушает четкость речи. Обладатель его нуждается в последующем периодическом или даже постоянном врачебном контроле. Поэтому нельзя недооценивать последствия такой травмы и рассматривать утрату зубов как лишение организма человека малозначимой и легко «восстанавливаемой» протезом части жевательного аппарата.
В случаях утраты даже одного зуба, несомненно, возникают условия, ведущие к нарушению нормальной статики соседних зубов в форме конвергенции их коронок и к возникновению феномена Годона—Попова у антагониста, который исключается из акта жевания, а тем самым к нарушению всего жевательного аппарата. Мы полагаем, что такое состояние соответствует признаку «незначительной стойкой утраты трудо- ’ способности», упомянутому в ст. 112, ч. 1 УК РСФСР («легкие телесные повреждения»), согласно которому и должна оцениваться тяжесть подобной травмы.
Повреждения зубов у детей нужно приравнивать к аналогичному повреждению жевательного аппарата взрослого человека.
В заключение отметим, что индивидуальный подход к каждому случаю, предусматривающий обстоятельное клиническое исследование (включая рентгенологическое) совместно со стоматологом, и критический. анализ медицинской документации — наиболее правильный путь судебномедицинской экспертизы повреждений челюстно-лицевых костей и зубов.
Источник
Переломы костей лица появляются по ряду причин, чаще всего связанных со спортом. Они могут быть следствием контакта между спортсменами (удары головой, кулаком, локтем), контакта со снаряжением и оборудованием (мяч, шайба, руль, гимнастическое оборудование) или контакта с окружающей средой или препятствиями (деревья, стены). В некоторых видах спорта (футбол, бейсбол, хоккей) отмечается высокий процент травм лица.
Переломы костей лица
Лицевой отдел черепа имеет сложную структуру. Он состоит из лобной кости, скуловых, орбитальных костей, носовых, верхнечелюстных и нижнечелюстных и других костей. Часть из них располагается глубже в лицевой структуре. К этим костям прикрепляются мышцы, обеспечивающие процессы жевания, глотания и речи.
Одним из самых распространенных переломов лицевых костей является перелом носа. Также может произойти травмирование других костей. Может оказаться сломана как одна кость, так и несколько. Множественные переломы чаще возникают в результате автомобильной или другой аварии. Переломы могут быть односторонними (встречаются с одной стороны лица) или двусторонними (с обеих сторон лица). Ниже можно увидеть на фото переломы лицевых костей.
Является ли такая травма серьезной проблемой
Некоторые типы переломов костей лицевого скелета относительно незначительны, другие же могут нанести серьезный вред и даже быть опасными для жизни. Вот почему важно проводить правильную диагностику и лечение, прежде чем могут возникнуть серьезные осложнения.
Лицевые нервы и мышцы, ответственные за ощущения, мимику и движения глаз, расположены вблизи костей лица. В непосредственной близости находится мозг и центральная нервная система (ЦНС). Переломы лицевых костей могут привести к повреждению черепных нервов в зависимости от конкретного типа и местоположения перелома. Переломы орбитальной кости (глазницы) могут привести к проблемам со зрением. Переломы носа могут затруднить дыхание или восприятие запахов. Кроме того, переломы челюстных костей могут вызывать проблемы с дыханием или затруднять прием пищи и речь.
При возникновении травмы лицевых костей пострадавший должен немедленно обратиться за медицинской помощью.
Виды переломов
Существует несколько основных типов переломов костей лицевого отдела черепа. Их классифицируют по разным основаниям, в частности по их локализации. Для переломов костей лицевого скелета МКБ 10 включает рубрикаторы, которые определяют характер повреждения в зависимости от типа травмы: он может быть закрытым, открытым или неопределенного типа.
По степени тяжести переломы лицевых костей делят на 4 группы:
- при переломе первой степени кожа повреждается осколком изнутри;
- при переломе второй степени отмечается наличие поверхностной раны кожи и мягких тканей, небольшое засорение раны;
- при переломе третьей степени наблюдаются массивные мягкотканые травмы, которые могут сопровождать травмы магистральных сосудов и периферических нервов;
- при переломе четвертой степени отмечается субтотальная или тотальная ампутация сегментов.
Переломы носовой кости
Этот тип является наиболее распространенным. Носовая кость состоит из двух тонких костей. Для того чтобы сломать носовые кости, требуется меньше усилий, чем при переломе других костей, так как они достаточно тонкие. При переломе нос, как правило, выглядит деформированным, появляются болевые ощущения. Отек может затруднить оценку повреждения. Носовые кровотечения и кровоподтеки вокруг носа являются распространенными симптомами при этой травме.
Переломы лобной кости
Лобная кость — основная кость в области лба. Перелом чаще всего встречается в середине лба. Именно там кости самые тонкие и самые слабые. Повреждение может привести к тому, что кость будет вдавлена внутрь. Для того чтобы сломать лобную кость, требуется значительная сила, поэтому часто эта травма может сопровождаться другими травмами лица, черепа или неврологическими повреждениями. Это может вызвать ликворею (истечение спинномозговой жидкости), травмы глаз и повреждение носового канала.
Переломы скуловых костей
Скулы прикрепляются в нескольких точках к верхней челюсти и костям черепа. При их переломах возможны также травмы близлежащих костей, в частности, повреждение пазух верхней челюсти. В результате травмы может сломаться скуловая кость, скуловая луга, или то, и другое одновременно.
По отзывам самих пациентов, такие переломы часто вызывают асимметрию лица. Переломы скуловой кости составляют большую часть переломов челюстно-лицевых костей.
Орбитальные переломы
Существует три основных типа таких травм:
- Перелом орбитального обода (внешнего края), самой толстой части глазницы. Потребуется большая сила, чтобы сломать эту кость. Такой перелом может сопровождаться повреждением зрительного нерва.
- Перелом обода, распространяющийся на нижний край и дно орбиты. В этом случае наблюдается перелом лицевой кости под глазом.
- Перелом самой тонкой, нижней части глазницы. В этом случае орбитальный обод остается неповрежденным. Глазные мышцы и другие структуры могут быть травмированы. При такой травме возможно ограничение подвижности глазного яблока.

Переломы костей средней зоны лица
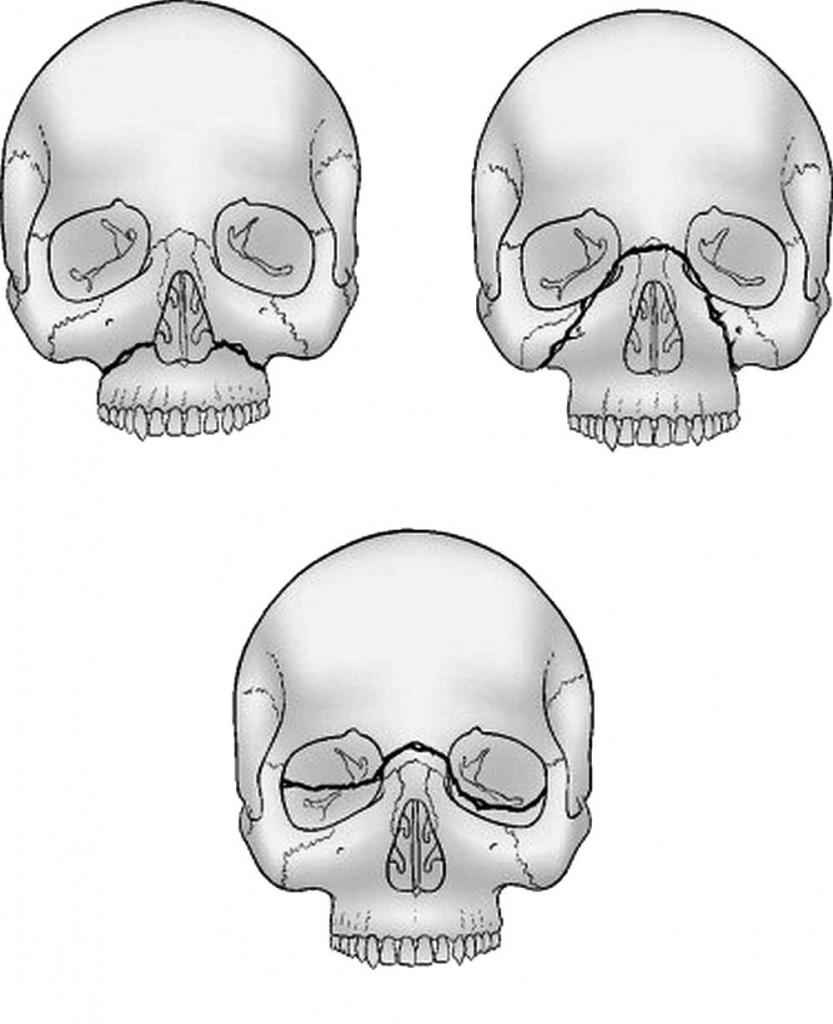
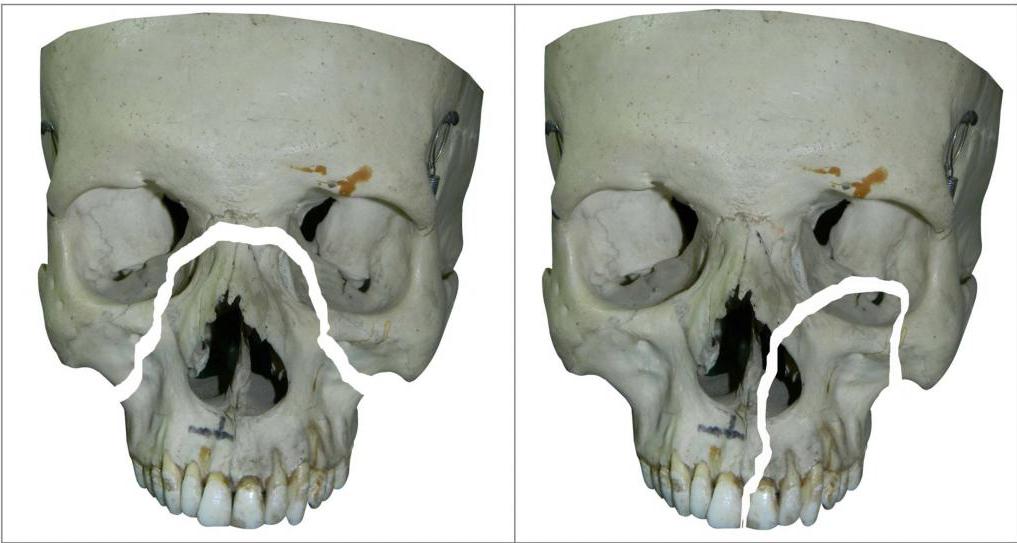
При тупых травмах часто возникают переломы вдоль трех линий, проходящих по стыкам костей, в наиболее тонких и слабых местах, а также там, где располагаются физиологические отверстия. Согласно классификации Ле Фор, выделяют три основных типа переломов, но могут встречаться и их вариации:
— Перелом Ле Фор I. При такой травме ломается скуловая кость и верхняя челюсть, они полностью разъединяются с другими костями черепа. Часто сопровождается переломом основания черепа.
— Перелом Ле Фор II. Линия разлома проходит от нижней части одной щеки, под глазом, через нос и к нижней части другой щеки.
— Перелом Ле Фор III. В этом случае отламывается альвеолярный отросток, Линия разлома проходит через носовое дно и верхнечелюстные пазухи. При такой травме повреждается верхнечелюстной нервный узел.
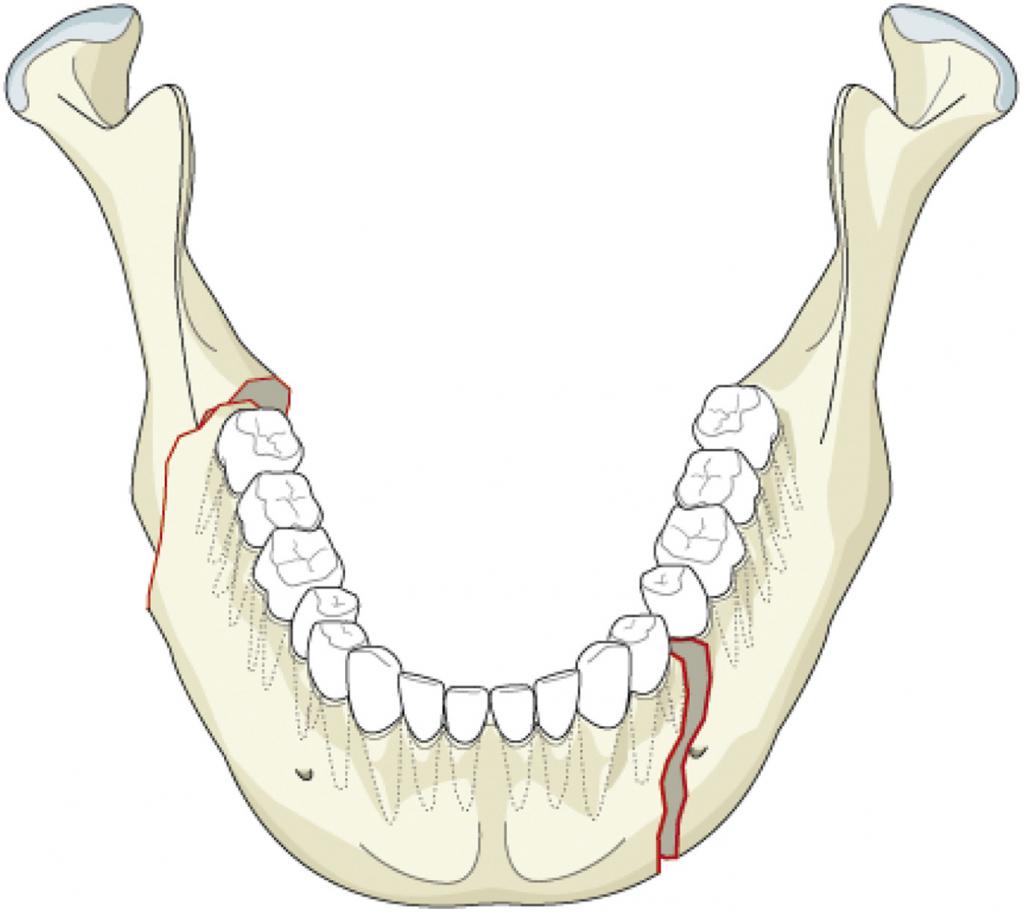
Травмы нижней челюсти
При переломах нижней челюсти чаще всего повреждаются угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел. По локализации выделяют переломы тела и ветви нижней челюсти.
Причины
Переломы костей лица возникают по самым разным причинам:
- дорожно-транспортные происшествия;
- спортивные травмы;
- несчастные случаи, в том числе на рабочем месте;
- падения с высоты;
- падения со стоящего или движущегося транспортного средства;
- увечья, нанесенные каким-либо предметом или другим человеком;
- огнестрельные ранения.
Симптоматика
При любом переломе появляются боль, синяки и отеки. Большая же часть симптомов зависит от места перелома.
При переломе нижней челюсти наблюдаются:
- обильное слюноотделение;
- проблемы с глотанием;
- изменение прикуса;
- изменение цвета кожных покровов;
- смещение челюсти.
При переломе верхней челюсти возможны:
- носовое кровотечение;
- отеки под глазами и на веках;
- вытягивание лица.
Симптомы перелома носа могут включать:
- обесцвечивание под глазами;
- блокировку одной или обеих ноздрей или смещение перегородки;
- искривление носа.
Симптомы орбитального перелома:
- размытое, ухудшенное или двойное зрение (диплопия);
- затруднения при перемещении глаз влево, вправо, вверх или вниз;
- распухший лоб или щека или опухоль под глазами;
- впалые или выпуклые глазные яблоки;
- покраснение белков глаз.
Оказание первой помощи
До того как пострадавший будет отправлен к врачу, ему необходимо оказать первую медицинскую помощь. На место травмы необходимо положить холод. Нельзя самостоятельно вправлять смещенные фрагменты костей. В этом случае можно наложить повязку и доставить пострадавшего в медицинское учреждение.
Диагностика
Прежде всего определяется наличие каких-либо опасных для жизни травм. Врач должен проверить, блокирует ли что-либо дыхательные пути или носовые проходы, оценить размер и реакцию зрачка, определить, есть ли какие-либо повреждения центральной нервной системы.
Затем врач выясняет, как и когда произошла травма. Пациент или его представитель должен предоставить информацию о том, есть ли какие-то другие медицинские проблемы, например, хронические заболевания, предыдущие травмы лица или операции. После этого проводится физический осмотр лица на наличие признаков асимметрии и повреждения двигательных функций.
Для диагностики может потребоваться КТ-сканирование.
При переломе носа рентген может не потребоваться, если отек ограничен мостом носа, пациент может дышать через каждую ноздрю, нос прямой, и на перегородке нет сгустка крови. В противном случае проводится рентгенография.
Также врач может направить на компьютерную томографию (КТ), чтобы определить точное местоположение и тип перелома или переломов.
Лечение
Тип лечения будет зависеть от места и степени повреждения. Целью лечения переломов лица является восстановление нормального внешнего вида и функции пострадавших областей.
Перелом лица может заживать без вмешательства врача, если сломанная кость осталась в нормальном положении. Тяжелые переломы, как правило, приходится лечить. Лечебные процедуры включают следующее.
Врач ставит сломанные кости в нормальное положение без выполнения каких-либо разрезов. Как привило, этим способом пользуются при переломе носа.
Эндоскопия: при помощи эндоскопа (длинной трубки с камерой и лампочкой), помещаемого внутрь через небольшой разрез, врач рассматривает повреждения изнутри. Во время эндоскопии могут быть удалены небольшие фрагменты сломанной кости.
Медикаменты:
- противозастойные препараты, которые помогают уменьшить отек в носу и пазухах;
- обезболивающие средства;
- стероидные противовоспалительные препараты для уменьшения отека;
- антибиотики в случае риска заражения.
Ортодонтическое лечение проводится при поврежденных или сломанных зубах.
Оперативное вмешательство: врач использует проволоку, винты или пластины для соединения сломанных костей лица.
Реконструктивная хирургия может потребоваться для исправления частей лица, которые деформированы травмой. Иногда приходится удалять части сломанных костей лица и заменить их на трансплантаты.
Реабилитация
После хирургической операции пациент находится в стационаре не менее десяти суток. На сроки выздоровления влияют такие факторы, как время обращения за помощью с момента получения травмы, место и характер перелома. Полное выздоровление после перелома костей лицевого скелета наступает в среднем через месяц. В этот период должны быть исключены повышенные нагрузки, пациенту назначают кальцинированную диету. После выздоровления пациент по назначению врача некоторое время может принимать сосудосуживающие назальные препараты.
Риски
Лечение перелома лицевой кости может привести к появлению отека, боли, кровоподтекам, кровотечениям и инфекции. После операции могут остаться рубцы. В ходе лечения могут быть повреждены близлежащая ткань и нервы, что приведет к онемению. При проведении операции могут быть повреждены носовые пазухи. Даже при хирургическом вмешательстве возможно сохранение асимметрии лица, изменения зрения. Костные и тканевые трансплантаты могут сдвинуться с места, и тогда потребуется еще одна операция. Пластины и винты, используемые для фиксации костей, могут стать источником заражения или нуждаться в замене. Существует также риск образования тромбов.
Последствиями переломов лицевой кости без лечения могут стать асимметрия лица, боли в лице, глазах или слепота. Кровотечение может блокировать дыхательные пути, затрудняя дыхание. Также возможно кровоизлияние в мозг, что может привести к судорогам и быть опасным для жизни.
Превентивные меры
Невозможно полностью предотвратить переломы костей лицевого черепа. Однако существует ряд мер, которые могут уменьшить степень травматизма:
- ношение шлема при езде на велосипеде или мотоцикле;
- использование ремня безопасности в автомобиле;
- использование во время занятий спортом защитного снаряжения (шлемы, маски);
- соблюдение правил техники безопасности при работе.
Источник