Перелом носа после операции на перегородке

Травма носа и перелом в результате – достаточно частые явления и подстерегают отнюдь не только спортсменов. Ничего фатального в повреждении нет. Но при неверном лечении или его отсутствии страдают внешность и функции органа дыхания, то есть здоровье в целом. Способы исправить ситуацию есть.
Первая помощь при переломе
Если травма недавняя, достаточно бывает консервативного лечения. Специалист осуществляет его:
- Установлением костей в правильное положение пальцами или с использованием расширителя. Если они смещены вбок или вверх, то для их вправления достаточно рук специалиста. При западении лучше применять расширитель. Это инструмент, которым переместившиеся участки кости ставят на место.
Процесс, делается ли он пальцами или расширителем, болезненный, поэтому его производят под местным наркозом (укол «Лидокаина»). А чтобы сломанные кости не сместились снова, в носовые ходы устанавливают ватные тампоны. И все равно это ненадежный метод лечения, так как после извлечения турунд проблема может возникнуть опять.
- Репозицией костей с применением специальных приспособлений. Суть метода та же, что при первом способе. Но здесь используют общий наркоз, для перемещения отломков – носовые элеваторы. А после фиксации костей в верном положении их удерживают, введя в ноздри специальный тампон. Он имеет резиновое наружное покрытие, что не позволяет приклеиваться к слизистой. В тампоне есть отверстия, по которым идет отток жидкости.
Если обратиться не сразу после травмы
Отказ посетить врача вовремя приведет к тому, что кость успеет срастись неправильно за достаточно короткое время. И исправлять ее положение придется только через полгода. Делается это хирургической операцией. Сначала кость ломают, затем ставят в правильное положение, обеспечивая нормальное сращение. Этот процесс более сложный, чем вправление свежего перелома.
И все время до операции пациенту придется видеть в зеркале сместившийся в сторону нос или образовавшуюся на нем вмятину, горбинку. Но главное последствие невылеченного перелома – проблемы с дыханием. Они могут появиться даже в случае, если внешне не осталось никаких признаков перенесенной травмы.
Оптимальное время для коррекции
Безоперационное лечение перелома носа может быть осуществлено в первые 2 недели после травмы. За этот период отломки еще не успевают соединиться. И вернуть их на место удастся одним из консервативных способов лечения, приведенных ранее. Дальнейшее сращение пойдет без формирования дефектов.
Показания к исправлению после перелома носа
Иногда повреждение костей носа вызывает только боль, отек, кровотечение, сложности с дыханием, но не дает знать о себе внешними изменениями. Корректировать его необходимо, если есть следующие признаки:
- искривление носа или появление на нем запавших участков;
- неестественная подвижность тканей органа;
- прослеживание краев между отломками костей;
- характерный звук при нажатии;
- слезотечение в некоторых случаях;
- выделение из носовых ходов светло-желтой жидкости.
О том, как проводят септопластику для исправления искривленной носовой перегородки, смотрите в этом видео:
Хирургическое лечение требуется при наличии дополнительных факторов:
- прошло более 2 — 3 недель после травмы, нос деформирован;
- искривлена перегородка, есть большая гематома в этой области;
- травмированы стенки носовых пазух;
- есть повреждения мягких тканей лица.
Операция по исправлению носа может быть успешно проведена и спустя годы после перелома.
Варианты пластики искривленного носа
Если дефекты, возникшие в результате перелома носа, не были исправлены в первые 2 недели, операцию откладывают на 4 — 6 месяцев. Время необходимо для полной регенерации тканей, завершения воспаления. Иногда для этого требуется и год. При помощи операции есть возможность не только вернуть на место неправильно сросшиеся кости, но и устранить горбинку, улучшить кончик носа.
Ринопластика и ее особенности
Возвращение сломанному носу нормального внешнего вида и функций с помощью операции делается после тщательного обследования. Врач определяет масштаб вмешательства, нюансы исправления, необходимость использования трансплантатов и т.д. Операция делается так:
- пациент получает общий наркоз;
- врач делает разрез на слизистой носа, чтобы получить доступ к костям;
- неверно сросшиеся участки ломают и придают им необходимое положение;
- если искривлена перегородка носа, ее тоже выправляют;
- рану ушивают;
- в носовые ходы помещают тампоны, сверху нос фиксируют гипсовой повязкой.
Закрытая ринопластика
Ринопластика идет 1,5 — 2 часа, это зависит от объема вмешательства.
Через 4 — 7 дней гипсовую повязку снимают. Но лицо, особенно область носа, все еще выглядит отечным, под глазами сохраняются синяки.
В реабилитационном периоде важно не нарушить эффекта операции, то есть следует соблюдать условия:
- избегать попадания воды на повязку;
- промывать слизистую носа специальными растворами;
- оберегать его от механических повреждений;
- отказаться от занятий спортом, физического труда;
- спать на спине, не переворачиваясь на бок или живот;
- 3 месяца не носить очки;
- мыться в душе теплой водой, не ходить в баню, не лежать в горячей ванне;
- не загорать 2 — 3 месяца;
- не курить и не есть слишком горячую пищу;
- не сморкаться.
Если игнорировать эти требования, можно заполучить осложнения: инфицирование, некроз тканей, расхождение швов. Негативные последствия могут проявиться и в виде неудовлетворительного эстетического результата. Это заметные рубцы, разного вида деформации носа.
Эстетическая коррекция горбинки, кончика
Результатом застарелого перелома носа может стать появление на нем горбинки. От проблемы тоже избавляются в ходе операции по исправлению общих последствий травмы. Хирургическое вмешательство, направленное на восстановление функций носа, сочетают с его эстетическим усовершенствованием, если горбинка была и раньше, а также не нравился кончик, крылья и т.д. Это обговаривается заранее. Кроме обследования делается компьютерное моделирование носа.
Операцию тоже проводят под общим наркозом, но длиться она может и до 3 часов. Ринопластика горбинки делается поэтапно:
- с участка снимают кожный покров путем рассечения внутренней поверхности крыльев носа;
- удаляют хрящевую часть горбинки;
- корректируют объем и положение костей в этой области;
- накладывают швы, повязку, в носовые ходы вводят тампоны.
Нередко удаление этого участка делает нос визуально более длинным. Поэтому его дополняют коррекцией кончика:
- после осуществления доступа к хрящевой ткани некоторые ее доли в этой зоне иссекают;
- если необходимо, устанавливают опору;
- сшивают оставшиеся хрящи;
- накладывают косметический шов.
Одновременное исправление неверно сросшихся костей, хрящей и мягких тканей называется полной ринопластикой и может идти свыше 3 часов.
Рекомендуем прочитать о вариантах коррекции носа. Из нее вы узнаете о вариантах проведения ринопластики для исправления формы носа, ее преимуществах, особенностях проведения и восстановления, стоимости, а также об альтернативных вариантах.
А здесь подробнее о том, как убрать горбинку носа.
После перелома носа пациенты порой годами терпят сложности с дыханием, мирятся с собственной непривлекательностью. Но все эти проблемы можно устранить за одну операцию. И хотя вмешательство нельзя считать простым, оно является оптимальным решением. Ведь последствиями затрудненного дыхания могут стать очень серьезные патологии.
Источник
Если случилась травма носовой перегородки, необходимо как можно быстрее обращаться к врачу. Иначе последствия будут непредсказуемыми. Об этом предупреждают все медработники. На протяжении первых двух недель после повреждения доктор может с легкостью исправить практически любую деформацию. После истечения этого срока предпринять что-либо очень сложно.
Сломана перегородка носа: что делать?
 В первые несколько дней врач снимет отек. Также ему понадобится рентгеновский снимок. С его помощью он сможет оценить ситуацию и назначить эффективное лечение. Если травма была достаточно серьезной, то медработник посоветует провести операцию. Такая процедура называется септопластикой.
В первые несколько дней врач снимет отек. Также ему понадобится рентгеновский снимок. С его помощью он сможет оценить ситуацию и назначить эффективное лечение. Если травма была достаточно серьезной, то медработник посоветует провести операцию. Такая процедура называется септопластикой.
Нередко, чтобы исправить искривление, общий наркоз не используют. Манипуляция не будет проводиться в операционной. Если доктор установит перегородку на место, то пациент может смело идти домой.
Через несколько недель после повреждения начинается процесс окостенения пластины. Это приводит к:
- сращиванию тканей;
- ухудшению мобильности хрящей;
- появлению горбинки.
Таким образом, исправить врачу подобную деформацию будет очень сложно. Поэтому в случае несвоевременного обращения последствия смещения проявляются по-разному. К ним относят:
- «вмятину»;
- горбинку;
- нарушение нормального дыхания.
Если первые ухудшает только внешний вид лица, то последний вариант приводит к более серьезным осложнениям. Человек через некоторое время начинает дышать через рот. Это становится причиной попадания в организм значительного количества кислорода. В итоге повышается артериальное давление. Таким образом, все системы в организме связаны между собой и повреждение одного непременно влечет за собой функциональные изменения в деятельности другого.
Сломана перегородка носа: цена операции после перелома
Стоимость процедур, которые проводит клиника «Первая хирургия», зависит от многих факторов. В первую очередь, от сложности перелома. Специалист медцентра должен осмотреть пациента, изучить историю его болезней, возможность перенесения тех или иных лекарств, проявление аллергических реакций.
Подробно рассмотреть особенности деформации поможет тщательный анализ, рентген. Только на основе полученных результатов врач сможет определить необходимость проведения операции. В случае исправления косметических дефектов эксперт должен назначить ринопластику. Данная процедура требует от эксперта не только теоретических знаний, но и практических умений.
Что делать, если пациент обратился к врачу не вовремя, и сломанная перегородка успеет срастись? Самым радикальным методом является технология разрушение кости и правильное ее складывание. Если костная ткань успела окостенеть, то прибегать к операции разрешается только после 4-6 месяцев. По истечению данного периода врач может приступить к выпрямлению перегородки. Сначала он делает контролируемый надлом костей назального типа. После этого приступает к восстановлению их правильного положения вручную.
Такая операция проходит только под общим наркозом и может длиться до 3 часов. Если у пациента возникнет желание, на его лице проведут эстетическую коррекцию – уменьшение спинки, крыльев носа, устранение различных деформаций и т.п. Перелом перегородки носа – серьезное нарушение строения органа. После процедуры на него накладывают гипс. Снимают повязку только через месяц-полтора. Перегородка полностью заживет через 6 недель. При успешном проведении операции пациент быстро вернется к полноценной жизни.
Источник
Äîáðîãî âðåìåíè ñóòîê, ïèêàáó!
Õî÷ó ñåãîäíÿ èçëîæèòü ñâîþ èñòîðèþ, êàê ÿ íîñ èñïðàâëÿë (â ñìûñëå, ïåðåãîðîäêó â íîñó).
Ìåñòî äåéñòâèÿ — ãîðîä Ìîñêâà, è, êàê îáîçíà÷åíî âûøå, äåëàë ÿ âñ¸ ïî ÎÌÑ. Êàðòèíî÷åê, óâû, íå áóäåò — ïèøó ñ ïûëó-æàðó è âñïîìèíàòü ýòè äåíüêè íå õî÷åòñÿ. Ìíå 27 ëåò, ìó÷àëñÿ ñ íîñîâûì äûõàíèåì (çàêëàäûâàëî íîñ ïðè âûõîäå ñ õîëîä â òåïëîå ïîìåùåíèå, êîãäà íàêëîíÿåøüñÿ çà ÷åì-òî è ò.ä.). Êàê áóäåò ïîòîì — ïîêàæåò âðåìÿ, ïîñòàðàþñü èçëîæèòü íîâûå âïå÷àòëåíèÿ îòäåëüíûì ïîñòîì.
Ñíà÷àëà ïðåäûñòîðèÿ. Åù¸ â äåòñòâå íà îñìîòðå ËÎÐ-âðà÷à ìàìå ìîåé ñêàçàëè — îïåðàöèÿ åãî æä¸ò, êîãäà íîñ âûðàñòåò (ïîñëå 25 ãîäêîâ). ß, ïîìíèòñÿ, áûë îøàðàøåí ýòèì ôàêòîì.  ïðèíöèïå, ìåíÿ ýòà ïåðåãîðîäêà íå áåñïîêîèëà ñèëüíî — äûøàë è äûøàë.
Ïåðåíîñèìñÿ â íàñòîÿùåå âðåìÿ. Ìíå áûëî 26 ëåò íàçàä, êîãäà ìîè ïðåêðàñíûå æåíùèíû (æåíà è ìàìà) íà÷àëè òâåðäèòü ïî ïîâîäó íåîáõîäèìîñòè ËÎÐà. Õðàïëþ, ïîñòîÿííî êàïëè ëüþ â íîñ, â ëþäè äåëàþò è ýôôåêò íàëèöî!
 îáùåì, ñîçðåë ÿ íà ïîõîä ê ËÎÐó òîëüêî â àïðåëå ìåñÿöå. Îïèñàë áåñïîêîÿùèå
æåíó
ìåíÿ ñèìïòîìû. È ñêàçàë, íó ÷òî, áàòåíüêà, òåáå òîëüêî îïåðàöèÿ ïîìîæåò. Äàë íàïðàâëåíèå â ÃÁÓ Áóÿíîâà.  ìàå íà÷àë êâåñò — ïîçâîíèë òóäà, ñïðîñèë, êàê ïîïàñòü. À ïîïàñòü ìîæíî òóäà ïîñëå îñìîòðà âðà÷à-ëîðà èõ áîëüíèöû. Çàïèñàëñÿ òóäà è ïîåõàë ÷åðåç 3 íåäåëè.
Íà ïðèåìå ïî-ñóòè, ïîñìîòðåëè íà ìåíÿ, ñïðîñèëè, ñêîëüêî ìó÷àþñü è ÷åì ñïàñàþñü. À ñïàñàëñÿ ÿ ñîñóäîñóæèâàþùèìè, êîòîðûå ïî ìåðå âëèâàíèÿ â íîñ äîëèâàëèñü ðàñòâîðîì ñîëåíîé ìîðñêîé âîäû (÷òîáû íîñ íå ïðèâûêàë ñèëüíî). Òàê è æèë.
Êîðî÷å ãîâîðÿ, ýòî áûëà ìîÿ îòïðàâíàÿ òî÷êà. Íóæíî áûëî ñäàòü êó÷ó àíàëèçîâ (êðîâü, ðåçóñ, ÂÈ×, ìî÷à), à òàêæå ÝÊÃ, ðåíòãåí íîñîâûõ ïàçóõ è ðåíòãåí ëåãêèõ. Íó çàêëþ÷åíèå îò ñòîìàòîëîãà è òåðàïåâòà. Äàòó îïåðàöèè íàçíà÷èëè íà 19 ñåíòÿáðÿ (à â áîëüíèöó íà êîíñóëüòàöèþ ÿ õîäèë â êîíöå ìàÿ).
Çà äâå íåäåëè äî îïåðàöèè ÿ ïîøåë íà ïðèåì ê òåðàïåâòó çà íàïðàâëåíèÿìè íà âñå óêàçàííûå àíàëèçû. Ïîñêîëüêó â ìîåé ïîëèêëèíèêå íåò ñòîìàòîëîãà, òî îòäåëüíî ïðèêðåïëÿëñÿ ê ñòîìàòîëîãè÷åñêîé ïîëèêëèíèêå â ñîñåäíåì ðàéîíå, ãäå ó âðà÷à ñòîìàòîëîãà (òîæå òåðàïåâòà) ïîëó÷èë áóìàæêó, ÷òî âî ðòó ó ìåíÿ âñå íîðìàëüíî.
Ñïóñòÿ ïîëòîðû íåäåëè ñáîðîâ ÿ ïîâòîðíî ïðèøåë ê ñâîåìó òåðàïåâòó çà àíàëèçàìè è çàêëþ÷åíèåì. Ïîëó÷èë àíàëèçû è æäàë ÷àñà X.
 äåíü X ïîåõàë ÿ ïëàíîâî ëîæèòüñÿ â áîëüíè÷êó íàòîùàê. Ïîñåëèëñÿ ÿ àæ íà 11 ýòàæå, âèä ïðåêðàñíûé! Âûäàëè ïèæàìó — øòàíû è ðóáàõó. Áóêâàëüíî ñðàçó ïîñëå çàñåëåíèÿ ïîîáùàëñÿ ñ ëå÷àùèì âðà÷îì (èìåííî ýòà ïðåêðàñíàÿ æåíùèíà îñìàòðèâàëà ìåíÿ íà êîíñóëüòàöèè), óñïîêîèëà, ÷òî îïåðàöèÿ ðÿäîâàÿ è ïîñëåçàâòðà (ò.å. 21 ñåíòÿáðÿ) òû áóäåøü äîìà.
Êîíå÷íî, ñêàæó ÿ âàì, ñàìîå òÿæêîå — ýòî îæèäàíèå.  âèäó òîãî, ÷òî ïî îøèáêå âðà÷à ìíå íå íàçíà÷èëè ðåíòãåí ëåãêîãî, ìåíÿ ïîïðîñèëè ñäåëàòü ýòî â áîëüíèöå. À òàì, ó êàáèíåòà ðåíòãåíà ÿ íàñìîòðåëñÿ íà ëåæà÷èõ è ïî÷òè æèâûõ áîëüíûõ (íàäåþñü, ñ íèìè âñ¸ áóäåò â ïîðÿäêå!).
Ñäåëàâ ðåíòãåí, îêîëî 1.5 ÷àñîâ ÿ îæèäàë â ïàëàòå ñâîåãî ÷åðåäà. Êàê íàçëî, ìîåãî òîâàðèùà ïî íåñ÷àñòüþ, òîæå ñ ïåðåãîðîäêîé òîëüêî ïðîîïåðèðîâàëè è îí áûë â ïàëàòå è îòõîäèë îò îáùåãî íàðêîçà. Ïàðíèøêà ðóãàëñÿ íà àãëèöêîì ÿçûêå «Oh, fucking shit!», «Fucking hell», etc (ïðèâåò, Ëåîí!) òàê, ÷òî ÿ íà ìèíóòî÷êó ïîäóìàë, ÷òî ïàðíÿ-èíîñòðàíöà çàñåëèëè ê íàì. Ãäå-òî ñïóñòÿ ïîë÷àñà ê íåìó ñòàëî âîçâðàùàòüñÿ ñîçíàíèå.
Íó à ïîòîì êî ìíå çàøåë àíåñòåçèîëîã íà ïðåäìåò îáùåíèÿ ñî ìíîé. Òèõî ñåëè â õîëëå è îí ìíå ïîäðîáíî îáúÿñíèë ñóòü îáùåãî íàðêîçà.  âåíó ÷åðåç êàòåòåð ââîäèòñÿ óñûïëÿþùåå ëåêàðñòâî, ïîñëå òîãî, êàê ÷åëîâåê îòêëþ÷èëñÿ, âñòàâëÿåòñÿ òðóáêà â òðàõåþ. ×åðåç ýòó òðóáêó ïîäàåòñÿ ãàç, êîòîðûì è äûøèò ÷åëîâåê âî âðåìÿ îïåðàöèè, à ñïåöèàëüíûé àïïàðàò êà÷àåò âîçäóõ â ëåãêèå. Ñêàæó ÿ âàì, ÷òî àíåñòåçèîëîãè — î÷åíü çàãàäî÷íûå ïåðñîíàæè.
Âðåìÿ X ïðèáëèæàëîñü, ìåíÿ íà÷àëè ãîòîâèòü.  ïåðåâÿçî÷íîé çàñóíóëè áèíòû íåèìîâåðíîé äëèíû, ïðîìî÷åííûå ñîñóäîðàñøèðÿþùèì ñðåäñòâîì è ñêàçàëè, ÷òî ÷åðåç ïîë÷àñà âñ¸ íà÷íåòñÿ.
Äàëåå ìåäñåñòðà ïîâåëà ìåíÿ â îïåðàöèîííóþ.  îïåðàöèîííîé áûëî õîëîäíî, ÿ ïðèøåë â ôóòáîëêå è áîëüíè÷íûõ øòàíàõ, ïî ïðîñüáå ìåäñåñòðû îãîëèë òîðñ, íàòÿíóë øàïêó íà ãîëîâó, îäåë áàõèëû íà íîãè. È æäàë.
Ãîòîâÿùàÿñÿ ê îïåðàöèè æåíùèíà ïîñìîòðåëà íà ìåíÿ, ïîñåòîâàëà, ÷òî ïàðåíü ïðîñòóäèòñÿ, ïîïðîñèëà îäåòü ôóòáîëêó. ß ñòàë ãîâîðèòü, ìîæåò, íó íàôèã — â õîëîäå æå òåëà ëó÷øå ñîõðàíÿþòñÿ, âåðíî?)) Ìîÿ øóòî÷êà ïðèøëà êñòàòè.
Íó à äàëüøå ëåã ÿ íà ñòîë, âñòàâèëè êàòåòåð â ðóêó, íà äðóãîé — àïïàðàò äëÿ èçìåðåíèÿ äàâëåíèÿ. Ïîòîì, ÿ óñëûøàë «Ïîåõàëè», ãîëîâà çàêðóæèëàñü, îòÿæåëåëà è ÿ îòêëþ÷èëñÿ.
Î÷íóëñÿ óæå â ïàëàòå. Ãëàçà ñëåçÿòñÿ, íà íîñó ïîâÿçêà. Ãîëîâà, êàê è âñ¸ òåëî — îòÿæåëåëà è áîëåëà. Ïîçâîíèë æåíå, ÷åì âñòðåâîæèë — ïî÷òè óáèòûì ãîëîñîì ñêàçàë, ÷òî ïðèøåë â ñåáÿ, âñåõ ëþáëþ è îòõîæó îò íàðêîçà. Òîâàðèùåé ïî ïàëàòå ñòàë ñïðàøèâàòü, ñêîëüêî ÿ ïðîâàëÿëñÿ — îêàçàëîñü, ÿ ãäå-òî ïîë÷àñà ðåâåë, à ïîòîì îòðóáèëñÿ íà åùå ïîëòîðà ÷àñà. Ïèòü ïîñëå îïåðàöèè íåëüçÿ äâà ÷àñà.
Äûøàòü òîëüêî ðòîì, ãîðëî, êàê è âñå ãóáû — ïåðåñîõëè, õî÷åòñÿ ïèòü. Ïîäíÿëñÿ ÿ è îòõëåáíóë âîäû ãëîòîê, ïîòîì åù¸ îäèí. Âðåìÿ ê óæèíó áëèçèëîñü — ïðèøëà ëå÷àùèé âðà÷ è ïîèíòåðåñîâàëàñü. Ïîïðîñèë ïëåâàëêó äëÿ êðîâè è ïîêóøàòü ïðèíåñòè. Ñïóñòÿ åù¸ ïîë÷àñà ïîäíÿëñÿ, ïî÷óâñòâîâàë ïðåîòâàòíî — ñòàëî ðâàòü êðîâüþ (êðîâü ñòåêëà â æåëóäîê è æåëóäêó ýòî íå ïîíðàâèëîñü), ïîáåæàë â òóàëåò ê òîë÷êó. Êðàåì ãëàçà óâèäåë ñâîå ëè÷èêî è äèçàéíåðñêóþ ôóòáîëêó (íà ñïèíå áûë êðóïíûé êðîâÿíîé ñëåä). Ïðèáåæàë âðà÷, óñïîêîèë, ÷òî âñ¸ íîðì è ìíå ñòîèò ïîëåæàòü. Êîðî÷å, â ýòîò ïåðâûé äåíü ÿ íè÷åãî è íå åë. À êîãäà ïüåøü — çàêëàäûâàåò óøè, íåïðèÿòíî.
Íî÷ü áûëà î÷åíü ñëîæíîé — ñïàòü â óñëîâèÿõ îòñóòñòâèÿ äûõàíèÿ íîñîì ñëîæíî. Ðîò è ãóáû ñîõëè, è ÿ ïî ãëîòêó ïèë ïî ìåðå íåîáõîäèìîñòè. Áûëî æàðêî, íà êðîâàòè — íåóäîáíî, ïðàêòè÷åñêè íå ñïàë. Ìíå êàæåòñÿ, òîëüêî ïîë÷àñà ÿ ïðîâàëèëñÿ â áðåäîâûé ñîí è âñ¸.
Óòðî ñëåäóþùåãî äíÿ. Ïîâÿçêà ïðàêòè÷åñêè ñóõàÿ, â îòëè÷èå îò òîâàðèùåé ïî ïàëàòå ïðàêòè÷åñêè ñóõàÿ, â íîñó — îãðîìíûå òàìïîíû, êîòîðûå íå ïîçâîëÿëè äûøàòü.  ýòîò æå äåíü èõ óäàëÿëè.  íîñó îñòàëèñü ñèëèêîíîâûå ñòÿæêè â êàæäîé íîçäðå, êîòîðûå äîëæíû âûðîâíÿòü ïîëîìàííóþ ïåðåãîðîäêó ïðàâèëüíûì îáðàçîì. Òåïåðü îòõîäèò êðîâü, ëèìôà, êîòîðûå çàñòîÿëèñü ó ìåíÿ â íîñó. Ýòîò äåíü ÿ ñíîâà õîäèë â ïîâÿçêå. Íî÷ü ïðîøëà ñïîêîéíåå — îòðóáèëñÿ, â ñåðåäèíå íî÷è ïðîñíóëñÿ, ïîïèë — è äî óòðà.
À óòðîì ñåãîäíÿ, 21 ñåíòÿáðÿ, óæå âûïèñêà äîìîé. Îòêðûòûé áîëüíè÷íûé äî ÷åòâåðãà, â ÷åòâåðã — óäàëÿò ñòÿæêè èç íîñà è äîëæíî ñòàòü åù¸ ëåã÷å. Èç ïðîöåäóð — ïðîìûâàíèå íîñà è àíòèáèîòèêè. Äûøó ëåâîé íîçäðåé òÿæåëî èç-çà ñêîïëåíèÿ ñëèçè ñ êðîâüþ, ïðàâîé íå äûøó ñîâñåì ïîêà. Ìîæåò, ñêàçûâàåòñÿ âëèÿíèå ïëàñòèíû (äî îïåðàöèè ÿ ôàêòè÷åñêè äûøàë òîëüêî ëåâîé íîçäðåé).
Ýòè ïîñëåäíèå ñòðîêè ïèøó ÿ, ñèäÿ äîìà, â ðîäíûõ ñòåíàõ, à îíè, êàê èçâåñòíî, ëå÷àò.
Áóäüòå çäîðîâû, ñïàñèáî çà ïðî÷òåíèå!
Èñòîðèÿ ìîÿ, òîâàðèùè ïî íåñ÷àñòüþ òîæå ìîè.
Источник
Áóêâàëüíî ïàðó ÷àñîâ íàçàä ïðèåõàë èç áîëüíèöû, ðàññêàçûâàþ êàê âñå áûëî.
Ìíå 27 ëåò, ïîë ìóæñêîé. Íîñ äûøàë íåïëîõî â ïðèíöèïå, íî ïî óòðàì ÷àñòî áûëà çàëîæåíà îäíà íîçäðÿ, ïðè çàíÿòèÿõ ñïîðòîì èíîãäà áûëà çàëîæåííîñòü (÷òî ïðèõîäèëîñü äûøàòü ðòîì), ïðè íàñìîðêå çàêëàäûâàëî, ÷àñòî äûõàíèå çâó÷àëî êàê ñîïåíèå. Òî åñòü ñïîêîéíî æèë è íå òóæèë.
Ïðè îáñëåäîâàíèÿõ íîñà ðàíåå 3-4 ðàçëè÷íûõ Ëîðà ãîâîðèëè èäòè íà îïåðàöèþ èñïðàâëÿòü èñêðèâëåíèå ïåðåãîðîäêè, òîëüêî îäíà ãîâîðèëà, ÷òî â ïðèíöèïå íå íàäî.
Çíà÷åíèÿ ýòîìó íå ïðèäàâàë. Íî êàê-òî çàäóìàëñÿ: à ïî÷åìó áû íå èñïðàâèòü, òåì áîëåå áåñïëàòíî (ïî ÄÌÑ îò ðàáîòû), ïîäíÿòü óðîâåíü ñâîåé æèçíè, íà÷àòü äûøàòü òàê ñêàçàòü íà âñå 100%? Ïî÷èòàë íà ïèêàáó ïîñòû, êàê ÿ ïîíÿë, ïðèìåðíî îäèíàêîâî ïðîõîäèò è íè÷åãî ñòðàøíîãî íåò.
Ëîð èç ÷àñòíîé êëèíèêè (ðÿäîì ñ äîìîì) áûë ïîñëåäíèì, êòî ñêàçàë î íóæíîñòè îïåðàöèè. Ïðè÷åì ñíà÷àëà âûñëóøàë, ñêàçàë «íå ìåøàåò æèòü — íå íàäî îïåðèðîâàòü», íî ïîñìîòðåë â íîçäðè, èçðåê «ìäà, âñå æå íóæíî». Ìîë ñòàíåò äûøàòü ãîðàçäî ëó÷øå, è â âîçðàñòå âñå ðàâíî ê ýòîìó ïðèäó, ò.ê. êðèâàÿ ïåðåãîðîäêà ìîæåò âûçâàòü íîâûå ïðîáëåìû. Ëó÷øå ñåé÷àñ, ïîêà ìîëîäîé è âñå õîðîøî çàæèâàåò. Îïåðàöèÿ áûñòðàÿ, ïðîõîäíàÿ, åå «êàê îðåøêè ùåëêàþò». Íàïèñàë çàêëþ÷åíèå è íàïðàâëåíèå íà îïåðàöèþ, ïîðÿäîê äåéñòâèé.
Ñòðàõîâàÿ ïîðåêîìåíäîâàëà ÔÌÁÀ ÔÍÊÖ íà Îðåõîâîì áóëüâàðå è ÷àñòíóþ â Ìèòèíî, êàê îäíè èç ëó÷øèõ â Ìîñêâå (âûáðàë ïåðâîå).
Çàïèñàëñÿ íà êîíñóëüòàöèþ â ýòîò ÔÌÁÀ ñ îïåðèðóþùèì Ëîðîì.
Ïðèåõàë, äî îñìîòðà íåïîñðåäñòâåííî íîñà ñðàçó ñêàçàëà, ÷òî íå ëþáèò ðóêîáëóäèå (ðåçàòü áåç ïðè÷èíû), íî îñìîòðåâ, ñêàçàëà, ÷òî âîîáùå íàäî. Ó ìåíÿ íå òðàâìàòè÷åñêîå èñêðèâëåíèå, à òàê âûðîñëî, ïîýòîìó ïåðôîðàöèè íå áóäåò. Ñåïòîïëàñòèêè òîæå íå áóäåò (íàçíà÷åííàÿ îïåðàöèÿ íàçûâàåòñÿ äîñëîâíî: ïîäñëèçèñòàÿ ðåçåêöèÿ ïåðåãîðîäêè íîñà, ùàäÿùàÿ êîíõîòîìèÿ í/íîñîâûõ ðàêîâèí). Ïîä îáùåé àíåñòåçèåé. Ïåðåãîðîäêà èñêðèâëåíà ó âñåõ, íî ìàëî êòî èñïðàâëÿåò. Ëó÷øå èñïðàâèòü ïîêà ìîëîäîé è ëåòîì. Åñëè íå èñïðàâëÿòü, áóäóò ïðîáëåìû ñî çäîðîâüåì, â ò.÷.õðàï è ïîòåðÿ äûõàíèÿ âî ñíå, ìîæåò ñêàçûâàòüñÿ íà ñåðäöå. Òàêèå îïåðàöèè òàì ïî 3 ðàçà â äåíü 3-4 ðàçà â íåäåëþ.
Ðîäèòåëè îòãîâàðèâàëè, ìîë íàðêîç — ìàëåíüêàÿ ñìåðòü, ñîêðàùàåò æèçíü, âðåäíî è ò.ä. Íî ïðóôîâ î âðåäå íàðêîçà íå íàøåë (è Ëîð ñêàçàëà, ÷òî ýòî ãëóïîñòü è òóïîñòü, íàðêîç áåçâðåäåí — åå ñëîâà).
Ñäàë âñå ïðåäîïåðàöèîííûå àíàëèçû (êðîâü, ìî÷ó, ÝÊÃ, ðåíòãåí ãðóäè, îñìîòð ñòîìàòîëîãà è çàêëþ÷åíèå òåðàïåâòà î äîïóñêå ê îïåðàöèè).
Ñ ðåçóëüòàòàìè àíàëèçîâ åùå ðàç ê íåé (îïåðèðóþùåìó ëîðó) ïðèåõàë, âûáðàëè äåíü ãîñïèòàëèçàöèè, ñîãëàñîâàëè ñî ñòðàõîâîé.
Äåíü 1. Âñê 17 ÷àñîâ: ïðèåõàë, âîøåë â õàòó, ñïðîñèë êòî òóò ñìîòðÿùèé, ëåã. Ïàëàòà 2-ìåñòíàÿ, äîâîëüíî ìåëêàÿ, íî âñå ÷èñòî è ïðèëè÷íî, ñîâðåìåííûå êóøåòêè, ñàíóçåë áîëåå-ìåíåå.

Áûë ñîñåä ìîëîäîé ïàðåíü, òîæå ïðàâèëè ïåðåãîðîäêó, íî àæ â ïÿòíèöó, è âñå âûõîäíûå ïðîáûë ñ òàìïîíàìè. ×åðíûé ïàêåò íà ôîòî íà ëåâîé êóøåòêå — ýòî åãî, ïî÷òè ïîëíîñòüþ çàïîëíåí êðîâàâî-ñîïëèâûìè êóñî÷êàìè òóàë.áóìàãè, êîòîðûìè îí ïðîìàêèâàë ñâîé íîñ.
Ìíå ïîñòàâèëè êàïåëüíèöû, óêîëû â ïîïó, äàëè Ôåíîçåïàì 1ò 0.5ìã ïåðåä ñíîì ðàññîñàòü ÷òîáû óñïîêîèòüñÿ ïåðåä îïåðàöèåé. Íåëüçÿ åñòü äî 18÷ íàêàíóíå ïåðåä îïåðàöèåé è ïèòü ïîñëå ïîëóíî÷è.
Îùóùåíèÿ: ñòðàõà íå áûëî è áåç òàáëåòêè. Äàæå õîòåë îò íåå îòêàçàòüñÿ, íî óãîâîðèëè âûïèòü.
Äåíü 2.  ïí â ïðèìåðíî â 10÷ (à ãîâîðèëè â 8÷) íà ïàëàòíîé æå êóøåòêå â îäíèõ òðóñàõ ìåíÿ ñåðüåçíûå ìóæèêè ïîêàòèëè â îïåðàöèîííóþ. ×óâñòâîâàë ñåáÿ êàê íà àòòðàêöèîíå èëè â òîé VR-èãðóøêå, ãäå íà òàíêåòêå ïî ðåëüñàì åçäèøü ñ ðåâîëüâåðàìè. Ïîäâåçëè êî âõîäó â îïåðàöèîííóþ, òàì ëåæàë æäàë î÷åðåäè ìèíóò 20. Äàëè ïðîñòûíþ, ñêàçàëè îáåðíóòüñÿ â íåå. Õîëîäíî, íàâåðíîå +15. Ìûñëè â ýòîò ìîìåíò: êàêîãî ÷åðòà ÿ òóò äåëàþ, ó ìåíÿ æå íîñ è òàê äûøèò! Íî âñïîìíèë, ÷òî ìîæåò äûøàòü åùå ëó÷øå. Ñòðàõà íå áûëî, áûëî èíòåðåñíî, íè ðàçó íå ïðèáëèæàëñÿ òàê áëèçêî ê îïåðàöèîííûì. Ïîäñîåäèíèëè êàòåòåð äëÿ óêîëîâ/êàïåëüíèö — áîëüíåå, ÷åì ïðîñòî êàïåëüíèöó (ðàçîâî, çàòî íå íàäî ïîòîì êàæäûé ðàç ïðîêàëûâàòü).
Çàêàòèëè â îïåðàöèîííóþ ¹10. Ïðîñòîðíî, îáîðóäîâàíèå íå ñîâêîâîå, íî è íå ñóïåð-ñîâðåìåííîå íà âèä. ×åëîâåê 6 áûëî, íî òàì êàêèå-òî ïåðåãîðîäêè ñòåêëÿííûå, ìîæåò íå âñå îòíîñÿòñÿ ê ìîåé îïåðàöèîííîé. Ñêàçàëè ñëåçòü ñ ïàëàòíîé êóøåòêè íà êîëåñàõ è çàëåçàòü íà îïåðàöèîííóþ êóøåòêó (îïåðàöèîííûì ñòîëîì òðóäíî íàçâàòü, âûãëÿäèò êàê êðåñëî ñòîìàòîëîãà, òîëüêî ãîðèçîíòàëüíîå, óçêîå, ñ êîæàíûì îðàíæåâî-êîðè÷íåâûì âåðõîì). Ïîäêëþ÷èëè êàïåëüíèöó. Íàëîæèëè êèñëîðîäíóþ ìàñêó. Âäîõíóë ñëåãêà, íåìíîãî ñïàòü çàõîòåëîñü. Ñêàçàëè, ãëóáîêî ïîäûøàòü. Ïàðó âäîõîâ è ÿ çàñíóë.

Ïðîñíóëñÿ êàê áóäòî ñðàçó, ìíå ãðîìêî áûñòðî ãîâîðèëè «Îëåã! Îëåã! Ïðîñíèñü, Îëåã! Ïðîñíèñü, òû îáîñðàëñÿ!». Ïðîñíóëñÿ â íåïîíÿòêàõ è ñòðàõå. Ïî÷óâñòâîâàë äèêèé õîëîä âñåãî òåëà (âèäèìî çà âðåìÿ îïåðàöèè îíî îõëàäèëîñü äî òåìïåðàòóðû òðóïà), ñèëüíî çàäðîæàë, ñðàçó óêðûëè îäåÿëîì. Íå ñðàçó âñïîìíèë, ÷òî â íîñó òàìïîíû, çàäûøàë ðòîì êàê áóäòî âñïëûâàë ñ áîëüøîé ãëóáèíû.
Ïîêàòèëè â âîññòàíîâèòåëüíîå îòäåëåíèå ðÿäîì (ïåðåëîæèëè ñ îïåðàöèîííîé êóøåòêè íà ïàëàòíóþ ïîêà ÿ áûë ïîä íàðêîçîì, âèäèìî). Òàì ïîëåæàë, ïîçàäàâàëè âîïðîñû. ß îòâåòèë, ÷òî âðîäå íîðì. Ñïðîñèë:
— ñêîëüêî äëèëàñü îïåðàöèÿ?
— 40 ìèíóò.
— âñå íîðìàëüíî ïðîøëî?
— åñëè áû íå íîðìàëüíî, íî òåáÿ áû íå âûâîçèëè èç îïåðàöèîííîé.
Îòâåçëè îáðàòíî â ïàëàòó, ïîâåðíóëè íà áîê. Ñêàçàëè, 6 ÷àñîâ íå âñòàâàòü. È èç ïàëàòû íå âûõîäèòü îñòàòîê äíÿ.
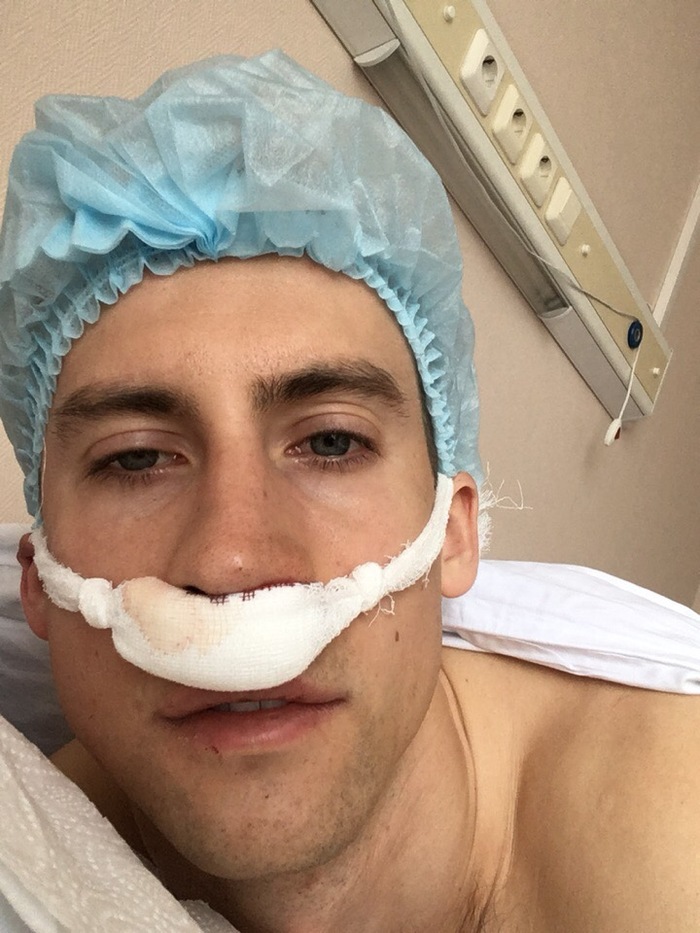
Ñîñòîÿíèå ïîëóñîííîå, áîëüøàÿ ñëàáîñòü, íî ÷åðåç ïîë÷àñà ïîñëå âîçâðàùåíèÿ â ïàëàòó ïîñòåïåííî íà÷àë ïðèõîäèòü â ñåáÿ. Ñíà÷àëà áûë ñ ïîâÿçêîé ïîä íîñîì äëÿ ñòåêàíèÿ êðîâè è ñîïëåé, ïîòîì ñíÿëè, ïðîìàêèâàë óæå ñâîèìè áóìàæíûìè ïîëîòåíöàìè. Äàëè ãëîòîê âîäû ñìî÷èòü ðîòîâóþ ïîëîñòü.  òóàëåò íå îñîáî õîòåëîñü. ×åðåç 5.5÷ âðà÷ àêêóðàòíî ðàçðåøèëà ñõîäèòü ñàìîìó ñïðàâèòü íóæäó.
Âå÷åðîì ïîóæèíàë, óïëåòàë åäó áûñòðî, ò.ê.äîëãî íå åë. Êîðìèëè êñòàòè áåäíîâàòî (íà îáåä è óæèí — î÷ æèäêèé ñóï è âòîðîå, íà çàâòðàê — æèäêóþ êàøó, êóñî÷åê ñûðà è ìàñëî, êàêàî, â ïåðåðûâàõ — êåôèð/áàíàí/ñîê).
Îñòàëüíóþ ÷àñòü äíÿ âàëÿëñÿ, âñå åùå îñòàâàëàñü ñëàáîñòü. Êðîâàâûå ñîïëè óæå ëèøü íåìíîãî âûäåëÿëèñü, íî íå ïðÿì òåêëè.
Ðàçãîâàðèâàë ñ ñîñåäîì, âðîäå äàæå øóòèë, íî äîëãî ãîâîðèòü áûëî òÿæåëî.
×èòàë, ÷òî â ïåðâóþ íî÷ü ñ òàìïîíàìè íèêòî íå ñïèò. Âîò è ÿ ïðîìó÷àëñÿ. Íå ìîãó çàñûïàòü êîãäà çàëîæåí íîñ. Èíîãäà íåíàäîëãî ïðîâàëèâàëñÿ â ïîëóäð¸ì, êîãäà äóìàë î ÷åì-òî ïîñòîðîííåì èëè äàæå ïðîñò î áðåäîâîì, ïîìîãàëî îòâëå÷üñÿ. Ïîä óòðî áûëî 3 çàñûïà ïî ÷àñó. Íî÷üþ (è óòðîì), îùóùàë ñåáÿ õðåíîâî, ÷óâñòâîâàë ñèìïòîìû òåìïåðàòóðû — ãëàçà ñëåçèëèñü, ãîëîâà êðóæèëàñü, îáùåå íåäîìîãàíèå.
Äåíü 3. Âòîðíèê — ñ óòðà ïîìåðèëè òåìïåðàòóðó — 37.2 — òàê è ÷óâñòâîâàëîñü. Êàïåëüíèöà, 2 óêîëà â ïîïó (è òàê áûëî ïî óòðàì è âå÷åðàì, êðîìå ïîñëåäíåãî äíÿ).  îñíîâíîì âàëÿëñÿ íà êóøåòêå, áûëî íåäîìîãàíèå. Èç íîñà è ãëàç ïî÷òè íè÷åãî íå âûäåëÿëîñü óæå.
 17 ÷àñîâ ïîçâàëè íà âûòàñêèâàíèå òàìïîíîâ. Ìîé îïåðèðóþùèé Ëîð óñàäèëà â êðåñëî. Ñêàçàëà «ãëóáîêèé âäîîîõ», äîâîëüíî áûñòðî âûòàùèëà òàìïîí, ÿ àæ âñêðèêíóë, ïèçäåö íåîæèäàííî áîëüíî ïîëó÷èëîñü (à íà ïèêàáó ïèñàëè, ÷òî ýòî íå áîëüíî!). Ýòî áûë ñàìûé âûñîêèé óðîâåíü áîëè çà ýòî ïðèêëþ÷åíèå. ß âåñü çàòðÿññÿ, âïàë â ïàíèêó, áîÿëñÿ, ÷òî åùå êàêàÿ-íèáóäü íåâåäîìàÿ áîëüíàÿ ôèãíÿ ïðîèçîéäåò. Ëîð è ïîìîùíèöà ïîäáàäðèâàëè, ìîë íå äîëæíî áûòü áîëüíî, ïàíèêà — áûâàåò, íî òû óñïîêîéñÿ, ÷òîáû ìû äîäåëàëè íàêîíåö. Âòîðîé òîæå î÷åíü áîëüíî, òîæå äî êðèêà. Ïîòîì ñêàçàëè, ÷òî ìîæåò ñòîèëî ïîìåäëåííåå âûãÿãèâàòü. Æäàëè ïîêà óñïîêîþñü, à ÿ íå ìîãó, ñõâàòèëñÿ ðóêàìè çà ïîäëîêîòíèêè êðåñëà, âðîäå ïîìîãëî. Îòêèíóëè ìåíÿ åùå íàçàä, ÷òîáû êðîâü ê ãîëîâå âèäèìî ïðèõëûíóëà, íàòåðëè íàøàòûðåì âèñêè. Êîãäà ïåðåñòàë òðÿñòèñü, òðóáî÷êîé à-ëÿ ïûëåñîñ âûòàùèëè íåñêîëüêî êðîâàâûõ ñîïëåé. Ïðîâîäèëè äî êóøåòêè. Íîñ äûøàë! Íî íå ñâîáîäíî, êàêèå-òî ñîïëè åùå îñòàâàëèñü. À ñìîðêàòüñÿ íåëüçÿ. Ðåøèë ïîðàíüøå çàñíóòü, íà ýòîò ðàç õîðîøî óñíóë è äîëãî ïðîñïàë, ïðîñíóëñÿ óòðîì, íîñ ÷àñòè÷íî çàëîæåí ñîïëÿìè è äûøàòü ïðèõîäèëîñü ñêâîçü ñîïëè, íî ÷åðåç ìèíóò 10 ñòàëî äûøàòü ëåã÷å è îïÿòü óñíóë.
Äåíü 4. Âñòàë, ïîçàâòðàêàë, äûøàëîñü íîðì. Áîëüøå êàïåëüíèö è óêîëîâ íå áûëî.
Ëîð ïèíöåòîì óäàëèëà 4 çàñîõøèõ êðîâàâûõ ñîïëè, ïðîìûëà íîñ.
Åùå ðàç íàïîìíèëà, ÷òî ñïîðòîì íå çàíèìàòüñÿ 3 íåäåëè (ñåêñ òîæå ñ÷èòàåòñÿ), à òî êðîâü ïîéäåò, â ýòîì ñëó÷àå çâîíèòü â ñêîðóþ.
×àñîâ â 13 âûïèñàëè, â íàçíà÷åíèÿõ áûëî: íå çàíèìàòüñÿ ñïîðòîì 21 äåíü, íå ïåðåîõëàæäàòüñÿ, ïðîìûâàòü íîñ ôèçðàñòâîðîì 0.9%NaCl, êàïàòü òûêâåííîå ìàñëî, ñïðåé ïðûñêàòü, íàáëþäàòüñÿ ó Ëîðà ïî ìåñòó æèòåëüñòâà.
Ñåé÷àñ ïðèåõàë äîìîé, íàêîíåö-òî íîðìàëüíî ïîåë, ñäåëàë âñå ïðîöåäóðû. Äûøèòñÿ õîðîøî, êàê è ðàíüøå ïî îùóùåíèÿì, íî ïî ñëîâàì ëîðà ïîòîì áóäåò ëó÷øå, ò.ê. ïðîöåññ âîññòàíîâëåíèÿ íå áûñòðûé.
Âûâîä: Âðîäå âñå ïðîøëî îòíîñèòåëüíî áûñòðî (3 ñóòîê) è ïî÷òè áåçáîëåçíåííî, óëó÷øåíèé â äûõàíèè ïîêà íå îùóùàþ, íî íàäåþñü óëó÷øèòñÿ ñî âðåìåíåì (ÿ âåäü òîëüêî ïîñëå îïåðàöèè, ðàíî æäàòü èçìåíåíèé). Îñíîâíûå íåóäîáñòâà — îòõîäíÿê ïîñëå íàðêîçà, áåññîííàÿ íî÷ü ñ òàìïîíàìè, áîëåçíåííîå èõ âûòÿãèâàíèå (íî êðàòêîâðåìåííîå).
 ïàëàòå â îñíîâíîì ñëóøàë àóäèîêíèãè — ðåêîìåíäóþ. Ñåðèàëû, êíèãè ñ ýë.÷èòàëîê, èíåò — ïîðòÿò çðåíèå.
Ýòî ìîé ïåðâûé íîðìàëüíûé ïîñò è íàïèñàë åãî äëÿ ïîìîùè äðóãèì, êàê äðóãèå ïîñòû îá ýòîé îïåðàöèè ïîìîãëè ìíå ñäåëàòü åå áîëåå îæèäàåìîé è îò ýòîãî áîëåå ñïîêîéíîé.
Источник