Перелом носовой кости рентген
Травма носовых костей — распространенный вид костной травмы лица и один из основных видов повреждений при экспертизе потерпевших.
Достоверным доказательством перелома носовых костей является их рентгенография, приобретающая особое значение при отсутствии или неубедительности клинической симптоматики Тем более рентгенография важна при дифференциальной диагностике с бывшими ранее переломами носовых костей.
Четкая линия перелома на рентгенограмме (симптом просветления), смещение костных фрагментов, анатомически атипичная локализация просветления позволяют установить или подтвердить наличие перелома. Четкость линии перелома, наличие и степень выраженности костной консолидации, позволяют судить о давности травмы. Подобные классические критерии достоверны не во всех случаях и могут быть источником экспертных ошибок.
В 1975 г. D. Pawelek, W. Pirsig выявили два пути заживления переломов носовых костей — костный и фиброзный. Встречается и смешанный тип заживления. Фиброзное заживление характерно для проксимально расположенных переломов, чаще встречаются у лиц старше 9 лет. До этого возраста, как правило, переломы носовых костей заживают костным сращением. .
Зажившие образованием фиброзной пластины переломы рентгенологически и через много лет могут выглядеть как «свежие». Нами при проведении практических экспертиз были выявлены случаи, когда рентгенконтроль в сроки от 2-х месяцев до 2-х лет от бывшего перелома не выявлял по сравнению с первичными рентгенограммами никаких достоверно новых данных. Это же выявлено и при обследовании контрольной группы.
Другим источником экспертных ошибок могут явиться особенности анатомического строения или аномального развития носовых костей, рентгенологически имитирующие их перелом. Подобные анатомические особенности известны давно (В.П. Воробьев, 1932) и не являются большой редкостью. К ним, например, относится чрезмерно глубокая и широкая или атипично расположенная борозда переднего решетчатого нерва, или такая аномалия носовых костей, когда они представлены тремя, четырьмя и более (вплоть до множественных) костями. Подобные случаи были нами выявлены при проведении практических экспертиз.
Частым источником экспертных ошибок является производство рентгенографии носовых костей в атипичных укладках, когда происходит накладывание на их тень других костей лицевого скелета или придаточных пазух, нередко напоминающих линии перелома. Таким образом, при проведении экспертизы телесных повреждений по поводу перелома носовых костей, при отсутствии или неубедительности общеклинической симптоматики, необходимо производство контрольной рентгенографии носа в динамике. Следовательно, обязательно предоставление на экспертизу подлинных медицинских документов по травме и первичных рентгенограмм.
Экспертной оценке могут подлежать только рентгенограммы носа, произведенные в строго стандартных укладках, а при наличии в анамнезе переломов носовых костей в прошлом необходимо сопоставление рентгенограммы по этим случаям с контрольными рентгенограммами.
похожие статьи
Морфологические свойства резаных повреждений кожи и волос головы, причиненных консервной жестью / Саркисян Б.А., Карпов Д.А., Шадымов М.А. // Медицинская экспертиза и право. — 2010. — №6. — С. 31-33.
Неизгладимое обезображивание лица вследствие переломов костей лицевого черепа / Морозов Ю.Е., Плотников В.С., Никитин С.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 149-153.
Актуальные вопросы проведения судебно-медицинских экспертиз при травмах глаз / Кулеша Н.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 114-117.
Редкий случай проникающего в полость черепа колото-резаного ранения головы / Раснюк С.В., Семов И.В., Кислов М.А., Миллер И.В. // Судебная медицина. — 2018. — №3. — С. 32-34.
Особенности переломов костей носа в практике судебно-медицинской экспертизы / Индиаминов С.И., Расулова М.Р. // Судебная медицина. — 2018. — №3. — С. 24-27.
больше материалов в каталогах
Повреждения головы
Источник

Введение
В оториноларингологических отделениях, занимающихся оказанием круглосуточной экстренной и неотложной помощи, пациенты с переломами костей носа (ПКН) составляют около 3 % [1], при этом ПКН являются наиболее часто встречающейся травмой лицевого скелета и ЛОР-органов [2]. Установление точного диагноза необходимо для экспертной оценки, выдачи достоверного заключения и определения тактики лечения.
Кроме клинического обследования, для уточнения диагноза во многих лечебных учреждениях имеется широкий арсенал диагностической аппаратуры (аппараты для рентгенографии, компьютерной томографии, МРТ, УЗИ и эндоскопического исследования). Рационально подобранный алгоритм диагностики приводит к своевременной постановке диагноза у пациента, адекватным и полноценным лечебным мероприятиям, что обеспечивает медицинскую, социальную и экономическую эффективность.
Цель исследования — оценить информативность методов диагностики переломов костей носа, разработать показания к ультразвуковому исследованию пациентов с ПКН.
Материал и методы
Клинически обследован 131 пациент с переломами костей носа, всем из них была выполнена рентгенография костей носа, 20 из них выполнена КТ. Проведено 100 УЗИ костей носа (20 здоровых добровольцев, 70 пациентов с ПКН и 10 пациентов со стойкими посттравматическими деформациями носа). Рентгенограммы костей носа выполнялись в боковых и прямой затылочно-подбородочной проекциях. КТ костей носа осуществлялась с помощью спирального компьютерного томографа в аксиальной, а в ряде случаев и коронарной проекции с шагом 5 мм, с последующей двухмерной реконструкцией. УЗИ костей носа проводилось с учетом описанных в литературе методик [3, 4] на современном ультразвуковом аппарате линейно-трапециевидным датчиком с длиной рабочей поверхности 40 мм и частотой 6-12 МГц в положении пациента лежа на спине. Датчик вначале устанавливали продольно (параллельно спинке носа) и поперечно на спинке носа, а затем продольно и поперечно на обоих скатах носа. Для придания конгруэнтности поверхности датчика и носа на кожу носа наносился гель.
Результаты и обсуждение
Во время клинического исследования при определении крепитации костных отломков, подвижности пирамиды носа, появлении или увеличении деформации наружного носа диагноз ПКН был поставлен лишь у 73 (55,3 %) пациентов. Однако при наличии деформации наружного носа, без клинически определяемой крепитации, подвижности костных отломков у 49 (37,12 %) человек необходимо было дифференцировать стойкую посттравматическую деформацию наружного носа от «свежего» ПКН с деформацией наружного носа. Для уточнения диагноза использовали инструментальное дообследование. С помощью боковых рентгенограмм костей носа удалось выявить перелом костей носа у 125 (95,42 %) из 131 пациента. У 6 (4,58 %) обследованных с клиническими признаками ПКН и деформацией наружного носа, когда происходило западение одного из скатов носа, на рентгенограммах в боковых проекциях перелом не был выявлен. Прямая затылочно-подбородочная проекция (Waters view) использовалась для оценки бокового смещения отломков или подтверждения признаков перелома, не диагностированного на боковых рентгенограммах. Так, из 8 пациентов прямая проекция выявила перелом лишь у 4 (50 %), со значительным смещением отломков. При небольшом смещении отломков из-за наложения костных структур перелом со смещением визуализировать не удалось. Проведен анализ КТ костей носа 20 пациентов с ПКН, у всех подтверждено наличие перелома.
Как альтернатива рентгенологическому методу использовалось УЗИ. По данным литературы, современные ультразвуковые аппараты дают возможность отобразить кости носа, их переломы и смещение и являются альтернативой рентгенологическим методам исследования [5-8]. Ультразвуковое сканирование занимает лидирующее положение среди лучевых методов диагностики, что обусловлено простотой, неинвазивностью и экономичностью сонографии, непродолжительностью данного исследования, отсутствием ионизирующего излучения [9].
При УЗИ 20 пациентов без переломов носа в анамнезе была определена нормальная ультразвуковая картина наружного носа (рис. 1). Кости носа визуализировались в виде непрерывной дугообразной гиперэхогенной линии, над которой располагалась гипоэхогенная зона с вкраплениями: жировая клетчатка и тонкий гиперэхогенный слой — кожа.
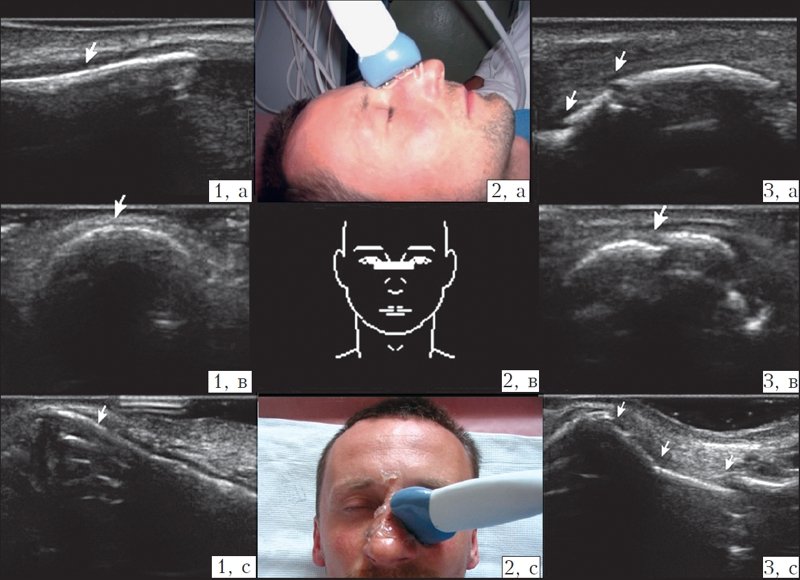
Рис. 1. Ультразвуковое исследование носа (норма и переломы).
1) Кости носа без признаков перелома (на кости носа указывает стрелка).
2) Расположение датчика при исследовании (2а, 2с — на фото, 2в — схематично).
3) Переломы костей носа (места перелома обозначены стрелкой); а — датчик расположен продольно на спинке носа; в — датчик расположен поперечно на спинке носа; с — датчик расположен поперечно на левом скате носа.
При ультразвуковом сканировании визуализировали места переломов, которые выглядели в виде анэхогенной полосы, нарушающей непрерывность гиперэхогенной линии костей носа, часто смещение отломков визуализировалось в виде ступеньки (рис. 1). Изображение в виде снимка фиксировали на мониторе и сохраняли в памяти компьютера, в дальнейшем оно могло быть распечатано на бумажном носителе. Сложности возникали при УЗИ пациентов с ПКН с повреждением кожных покровов носа, так как этот метод исследования является контактным, в отличие от рентгенографии, которую можно проводить с лейкопластырной или марлевой повязкой на носу. В таких случаях УЗИ проводилось после первичной хирургической обработки раны носа либо на датчик надевался латексный чехол, заполненный водой или гелем. Среди 70 исследованных пациентов с переломами костей носа при УЗИ удалось определить или подтвердить наличие перелома у 68 (97,14 %).
Для дифференциальной диагностики ПКН со стойкой посттравматической деформацией наружного носа провели 10 УЗИ пациентов с неправильно сросшимися переломами (рис. 2). При УЗИ отсутствовала четкая анэхогенная линия перелома, наблюдалось утолщение костей, окружение костей тканью пониженной эхогенности. В качестве иллюстрации приводим одно из наших клинических наблюдений.
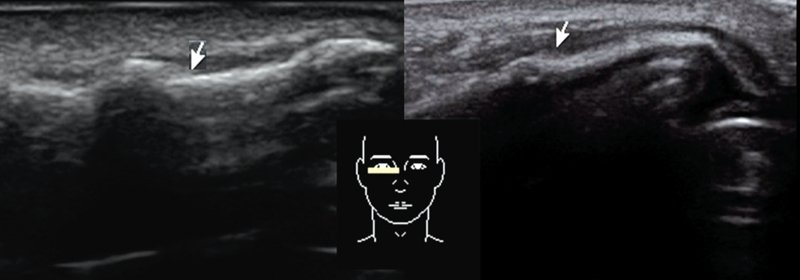
Рис. 2. УЗИ носа: стойкие посттравматические деформации носа. На места сросшихся переломов указывает стрелка, датчик стоит поперечно на правом скате носа.
Клиническое наблюдение
Пациент Б., 27 лет, был доставлен в приемное отделение УЗ ВОКБ бригадой скорой медицинской помощи после того, как несколько часов назад был избит, сознание не терял. У пациента были жалобы на боль в области носа, головную боль. Больной был осмотрен оториноларингологом и нейрохирургом. Установлено: выраженный отек мягких тканей наружного носа, больше в области правого ската носа, пирамида носа находится по средней линии, при пальпации неподвижна, болезненна, крепитации костных отломков не определяется. Сделаны рентгенограммы черепа в двух проекциях, рентгенограммы костей носа в боковых проекциях. Данных о переломе не получено. В связи с тем, что черепномозговая травма (ЧМТ) и ПКН во время осмотра и обследования не выявлены, пациенту был поставлен диагноз: «ушиб носа». Рекомендовано дальнейшее наблюдение оториноларинголога и невролога в поликлинике по месту жительства.
На следующий день пациент повторно обратился за помощью в связи с усилившимися головными болями. Была сделана КТ головного мозга и лицевого черепа. На КТ выявлен перелом костей носа в области правого бокового ската носа (рис. 3). Пациента госпитализировали в нейрохирургическое отделение с диагнозом: «закрытая черепномозговая травма, сотрясение головного мозга, перелом костей носа». При проведении УЗИ костей носа ПКН был подтвержден, выявлено смещение — западение костей носа в области правого бокового ската. Так как отек мягких тканей носа уменьшился, стала определяться незначительная деформация наружного носа. Поставлен диагноз: «закрытый перелом костей носа с деформацией наружного носа».
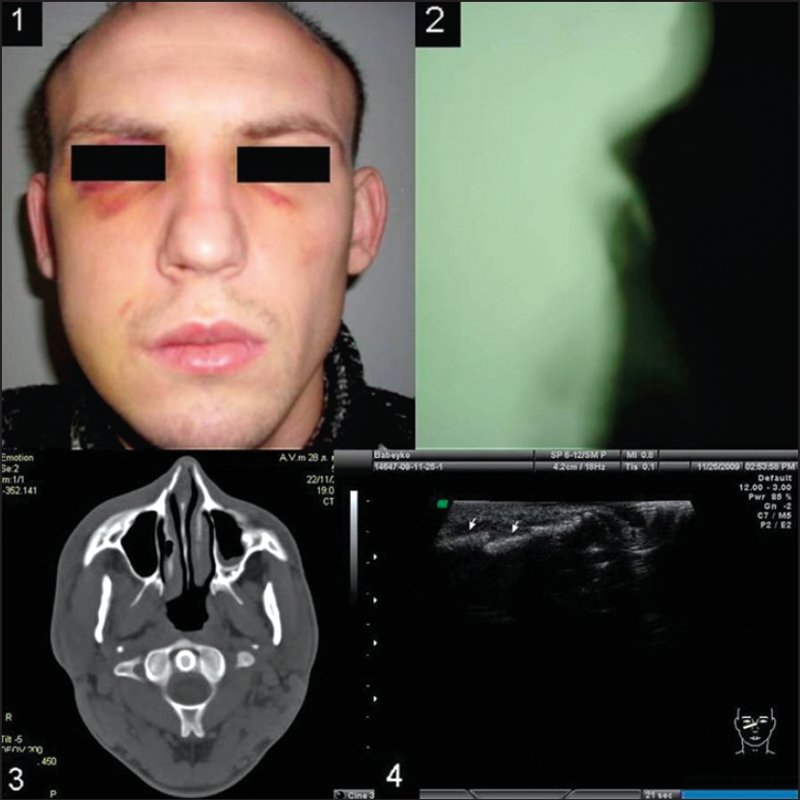
Рис. 3. Перелом костей носа в области правого бокового ската носа (клиническое наблюдение): 1 — фотография, 2 — боковая рентгенограмма, 3 — компьютерная томограмма, 4 — эхограмма.
На основании полученных данных предлагается алгоритм обследования пациентов при повреждении носа (рис. 4).

Рис. 4. Алгоритм обследования пациента при травме носа.
Выводы
- Большинство переломов костей носа выявляется с помощью инструментальных методов исследования, клинически удается поставить диагноз перелом костей носа лишь у 55,3 % пациентов.
- Боковую рентгенографию целесообразно использовать для скринингового обследования пациентов с травмами носа.
- УЗИ костей носа является более точным методом диагностики переломов костей носа в области боковых скатов носа по сравнению с рентгенографией, позволяет задокументировать боковое смещение отломков.
- КТ является наиболее точным методом исследования, незаменима для диагностики комбинированных переломов костей черепа.
Литература
- Семенов С.А. Особенности эпидемиологии переломов костей носа // Достижения фундаментальной, клинической медицины и фармации: материалы 65-й науч. сессии сотр. ун-та, Витебск, 24-25 марта 2010 г. / Вит. гос. мед. ун-т; редкол.: В.П. Дейкало [и др.]. Витебск, 2010. С. 65-67.
- Боймурадов Ш.А. Частота встречаемости переломов костей носа среди травм лица // Российская оториноларингология. 2006. N 4. С. 4-6.
- Еремина Н.В., Чернышенко И.О., Русецкий Ю.Ю. Диагностика и лечение переломов костей носа с использованием ультрасонографии // Российская оториноларингология. 2007. N 4. С. 73-79.
- Thiede O. Comparison of ultrasonography and conventional radiography in the diagnosis of nasal fractures // Arch. Otolaryngol. Head Neck Surg. 2005. V. 131 (5). P. 434-439.
- Еремина Н.В., Русецкий Ю.Ю., Чернышенко И.О. Диагностическая эффективность рентгенографии при переломах костей носа с позиции доказательной медицины // Российская оториноларингология. 2004. N 3. С. 33-36.
- Danter J. et al. Ultrasound imaging of nasal bone fractures with a 20-MHz ultrasound scanner // HNO. 1996. V. 44 (6). P. 324-328.
- Friedrich R.E., Heiland М., Bartel-Friedrich S. Potentials of ultrasound in the diagnosis of midfacial fractures // Clin Oral Investig. 2003. V. 7 (4). P. 226-229.
- Zagolski O., Strek P. Ultrasonography of the nose and paranasal sinuses // Pol Merkur Lekarski. 2007. V. 22 (127). P. 32-35.
- Чернышенко И.О. Оптимизация диагностики и лечения травматических повреждений костных структур носа: Автореф. дисс. … канд. мед. наук. Самара, 2005.

Источник
Рентген костей носа необходим не только для того, чтобы подтвердить или опровергнуть подозрения относительно возможного перелома. Методику используют для ряда других ситуаций, когда врачу необходимо определиться с точным диагнозом, а также выявить степень, объем и особенности повреждения любой этиологии указанной зоны. Это может быть обычный воспалительный процесс, а может оказаться инфекционное поражение с обширным спектром действия.
Чтобы определиться с дальнейшим курсом лечения, будь это альтернативная восстановительная терапия, либо экстренное хирургическое вмешательство, потребуется результат рентгенографии. Он представляет собой своеобразные черно-белые снимки, которые передают состояние не только непосредственной костной структуры, но и окружающих тканей. Правило не распространяется только на хрящи, которые при рентгеновском излучении детально рассмотреть не получится.
Но чаще всего врачи отправляют на обследование, чтобы уточнить, какой у пациента перелом: обычный, со смещением, осколочный. В последнем случае полученная информация способна стать чем-то вроде навигатора для последующего оперативного вмешательства.
Срочная и плановая процедура
Схематически все направления в подобный диагностический кабинет можно рассортировать на две разновидности: срочные и плановые. К категории первых относят пациентов, которые поступили на «скорой», либо добрались до лечебного учреждения самостоятельно, но нуждаются в экстренной медицинской помощи после травмы лица. Это может быть удар прямо по носу, либо любой другой формат механического повреждения без смещения и с ним.
Для изучения ситуации в целом врачи проводят манипуляцию сразу в нескольких проекциях: прямой и боковой. На основе полученной информации получается успешно составить программу первоочередных мер для улучшения самочувствия пострадавшего. Иногда полученные снимки сохраняют специально, чтобы воспользоваться ними и подробным медицинским заключением в качестве доказательств при рассмотрении криминального дела с нанесением телесных повреждений.
При плановых сценариях диагностики речь идет о контроле сращения поврежденных костей и восстановления функциональности носовой полости. Процедуру назначают на периодической основе в течение всего курса лечения, либо сразу же по окончании его. Скрупулезность в выполнении таких медицинских рекомендаций позволит проследить за динамикой выздоровливления, а также может стать основанием для коррекции курса лечения, если результат окажется неудовлетворительным.
Для того, чтобы провести тщательное лечение, врач должен получить на руки сразу несколько изображений, сделанных в разных проекциях:
- левой боковой;
- прямой;
- правой боковой.
Прямая проекция позволяет разобраться с патологическим состоянием в данный момент, если у пациента обнаружен перелом вместе со смещением любого типа. А вот оставшиеся две проекции необходимы для установления степени поражения с каждой из сторон.
Изредка доктор станет настаивать на использовании редкого формата проекции этой области – носоподбородочной. Она подскажет, насколько сильно сдвинулись кости с изначально нормальной позиции.
Если у пациента обнаружили импрессионый перелом, то тогда смещение у него зафиксируют исключительно по поперечной плоскости. Подтвердить врачебные опасения позволит аксильная проекция.
Собрав все необходимые варианты по визуализации, рентгенолог установит, какой конкретно вид повреждения костной структуры носа имеет место быть в данной ситуации:
- косое;
- поперечное;
- прямое;
- без смещения;
- в виде клюва;
- многоскольчатое.
Отдельно рассматривается вариант, когда у человека сломана только носовая перегородка. Не стоит полагать, что это намного лучше, нежели трещина в кости. При тяжелой деструкции больной столкнется с сильным кровоизлиянием в придаточные пазухи. На снимке носоподбородочной области необычные образования будут хорошо видны. Но из-за особенностей хрящевой носовой перегородки не стоит рассчитывать на то, что костный мозоль образуется быстро.
Не менее опасным последствием травмы носа считается попадание воздуха в лобную область черепа. Рентгенография укажет на наличие воздушного пузыря, который дислоцируется в сводной части и около лобных костей, если подобное все же произошло. Со всем перечисленным затягивать нельзя, так как ухудшение самочувствия может произойти буквально в считанные часы.
Нормальные показатели
Норма для рентгена здорового человека является идентичной для взрослых и детей. Разница заключается лишь в размерах той или иной части. Хорошая визуализация позволит увидеть на ней следующие пазухи:
- гайморовы;
- лобные;
- околоносовую;
- решетчатые.
Последние получится рассмотреть только в случае, если рентгенолог попросит подопечного по-особенному повернуть голову. Также изображение подскажет, находятся ли в порядке ячейки, расположенные в височной кости.
После того как лечащий врач получит итоги обследования, ему потребуется время на то, чтобы оценить для пациента заключение радиолога. В официальном заключении грамотный рентгенолог обязательно затронет такие показатели, как:
- стенки носовых костей;
- состояние пазух;
- состояние решетчатой кости.
Если края стенок имеют четкие очертания, представляя собой тонкостенные образования, то все хорошо. О стабильном состоянии свидетельствует идентичная воздушность обеих пазух, что говорит об отсутствии воспалительного процесса. Также в пределах нормы находится информация о том, что ячейки просматриваются без проблем.
Врачи со стажем предупреждают, что лучше первый снимок не выбрасывать, если доктор разрешает забрать его с собой. Его потом нужно использовать для сравнения с последующими изображениями, сделанными по завершении курса назначенной терапии.
Когда без рентгенографии не обойтись
Помимо того, что больного отправят в рентген-кабинет при подозрении на перелом или трещину носовой области, существуют и другие основания для направления на подобное обследование. Ярким тому примером выступает периостит, либо любое другое заболевание в острой стадии течения, либо хронической форме.
Среди других наиболее распространенных причин для применения радиоактивного облучения с целью диагностики, можно назвать:
- инородные тела;
- синусит;
- искривление носовой перегородки;
- новообразования доброкачественные и злокачественные;
- остеомиелит;
- полипы;
- киста.
Не обойтись без похода в кабинет рентгенографии тем людям, которым назначена операция на лице или пазухах. Контрольный снимок позволит уточнить анатомические особенности, которые могли бы стать препятствием для проведения хирургического вмешательства по стандартной схеме.
Одним из самых важных преимуществ рентгенографии считается отсутствие какой-либо серьезной подготовки. Единственным требованием при диагностике, является необходимость предварительно снять украшения и прочие металлические предметы, наличие которых способно негативно сказаться на четкости последующих результатов оценки состояния носовой области.
Отдельно нужно предупредить врача о том, если в исследуемой области у человека имеются вмонтированные металлические части. Иногда, чтобы избежать излишней нагрузки на проблемные зоны, медики рекомендуют заменить классический рентген щадящей альтернативой.
Сама манипуляция длится не более пары минут. Лаборант усадит пострадавшего напротив защитного экрана так, чтобы он уперся носом и подбородком прямо в щит аппарата.
Некоторые обыватели полагают, будто подобная близость с источником радиации негативно скажется на самочувствии в будущем. На деле же, техники-разработчики рассчитали дозировку поступающих лучей, которая находится в допустимых пределах для взрослого человека. Это означает, что за один раз больной получит облучение, которое по мощности не критично превысит суточную дозировку в естественной среде обитания.
Возможный вред
Никакого существенного вреда организму подобное исследование не принесет, если только за короткий промежуток времени этот человек не пройдет рентгенографию несколько раз. Причем это касается исследования различных частей тела, а также привлечения компьютерной томографии. Также причиной для отказа частого использования данной диагностики и изменения ее даты на более отдаленный период, может стать ослабленный иммунитет пациента вследствие недавно перенесенного серьезного заболевания, психоэмоциональной нагрузки. Но указанное противопоказание является относительным.
Врачи так называют ограничения, которые иногда можно игнорировать, если польза от полученного результата оказывается на порядок значительнее, нежели возможный произведенный вред.
А вот беременность является абсолютным противопоказанием. Причем запрет распространяется на все сроки интересного положения, так как несет угрозу существенно навредить нормальному течению развития плода. В будущем это грозит привести к умственным или физическими патологиям у ребенка из-за воздействия облучения на этапе внутриутробного развития.
Если же обойтись альтернативными способами вроде ультразвукового исследования невозможно, то беременным все же приходится рисковать в ситуациях, где от результата обследования зависит их жизнь.
Для подстраховки им выдают специальные свинцовые фартуки, накрывающие живот.
Такую же защиту получает любой другой посетитель диагностического кабинета, чтобы накрыть особо уязвимые зоны половых органов и щитовидной железы.
Из-за того, что обычно аппараты настроены на подачу предельно допустимой дозировки, рассчитанной для взрослого, детям до 15 лет не рекомендуется подвергаться подобной нагрузке. Исключение составляет только подозрение на пневмонию, либо попавшее в области носового прохода инородное тело.
Считается, что оборудование, которому уже более двадцати-двадцати пяти лет, требует “списания” и отмены использования с диагностической целью. Причина тому – повышенное лучевое влияние на организм. Цифровые аналогичные машины воздействуют на организм не столь сильно, используя идентичную методику и даже предоставляя снимки повышенного качества.
Среднестатистическая допустимая дозировка облучения составляет 5 мЗв за год. Несмотря на то, что норматив, отведенный под обследование носовой части, имеет низкие показатели по излучению, годичная норма включает в себя учет:
- флюорографии;
- рентгенографии других органов;
- компьютерной томографии;
- естественной радиации.
Из-за этого людям, которым по каким-то причинам приходится часто делать рентгенологический контроль по состоянию носовой перегородки или пазух, лучше не превышать два допустимых раза в год. Все остальные разы лучше пользоваться услугами магнитно-резонансной томографии, которая работает по другому принципу, и не использует рентгеновских лучей.
Вообще в частных клиниках врачи записывают каждый случай прохождения рентгена в специальной карточке, называемой «Листок дозовых нагрузок». Но в большинстве поликлиник подобным не занимаются, оставляя все на контроль самим пациентам.
О чем расскажет результат
В зависимости от того, какое заболевание подозревает доктор, он будет обращать внимание на определенные участки обследуемой области. Если у больного имеются ярко выраженные признаки синусита начальной стадии, либо перешедшего в запущенную форму, рентгенография покажет:
- утолщение по границе стенки пазухи, что может свидетельствовать о катаральном синусите;
- четкая граница между слизистой и костным краем может говорить о хроническом гайморите без обострения;
- плавная граница между слизистой оболочкой и костным основанием чаще указывает на гайморит, находящийся в фазе обострения;
- дополнительный контур может говорить о том, что пациент перенес острую стадию синусита до прихода на диагностику.
Иногда причиной для беспокойства становится округлая полость, имеющая абсолютно правильные края. Столь точная картинка наведет рентгенолога на мысль о на развитии кисты у пациента. А наличие странных объектов, нехарактерных для нормальной клинической картины, подскажет точное место дислокации инородного предмета.
Когда черно-белая «фотография» покажет утолщение слизистой оболочки, то это станет причиной для подозрения гиперпластического синусита. При его экссудативном характере, получится рассмотреть затемнение пазухи, где просматривается горизонтальный уровень жидкости.
Отдельно рассматриваются случаи обращения при аллергическом синусите, либо вазомоторном рините. Здесь тоже слизистая оболочка утолщается. Но разница заключается в том, что за короткий временной интервал получается рассмотреть различную картину костной структуры.
Опытный рентгенолог увидит на снимке даже новообразование. Но вот подтвердить, является ли обнаруженная опухоль злокачественной, либо доброкачественной сможет только ряд вспомогательных обследований.
Отчетливо бывают видны искривления носовой перегородки, что свидетельствует о врожденных аномалиях, либо неправильно сросшемся переломе.
Рентген при травмах
Рентгенография при травмах носа – первая диагностическая мера, которая подскажет степень поражения. Она расскажет о текущем состоянии:
- костей;
- ходов;
- мягкой ткани.
Врачи со стажем настаивают на том, чтобы пациенты с подозрениями на травмы отправлялись прямиком в центры, где работает цифровой аппарат. Это позволяет увидеть результат сразу же после осуществления процедуры, так как снимок выводится прямо на компьютерный экран. Его можно сохранить, записав на цифровой носитель, либо попросить распечатать на бумаге или пленке, вместе с заключением.
Улучшенное качество графической картины станет залогом установления следующих изменений:
- попадание инородных предметов;
- выявление осколков;
- определение линии перелома;
- фиксация смещения, если оно имеет место быть.
Причем, чем быстрее будет сделана рентгенография, тем выше шансы начать экстренное оказание помощи не вслепую, а руководствуясь полученными данными. За счет выверенной тактики лечения получится не только уменьшить болевой синдром, то есть оказать симптоматическую помощь, но и воздействовать на основную причину патологии, а затем с помощью этой же диагностики проконтролировать процесс выздоровления в динамике.
Обследование детей
Особенно сложно разобраться с травмами, которые фиксируют у детей. Их повреждения тоже делят на три группы: легкие, средние, тяжелые. Но вот обнаружить тонкую грань между ними бывает достаточно проблематично в раннем возрасте, что вызвано особенностями носовых структур, где преобладают хрящи. Из-за этого большинство травматологов или отоларингологов при неопределенных результатах рентгенографии предпочитают отправлять юного пациента делать обследование повторно. Для этого лучше подойдет магнитно-резонансный способ диагностики, либо компьютерная томография, если нет никаких дополнительных противопоказаний у ребенка.
О том, что малыш травмировался, станут указывать следующие пункты из заключения радиолога:
- гематома;
- слабый нижний край;
- перелом кости;
- трещина четырехугольного хряща;
- искривление отверстия.
Важным пунктом для установления точной степени тяжести поражения должны стать показатели швов. Если ушиб оказался легким, то между костями хрящи остаются нетронутыми, так как не трескаются и остаются зафиксированными на месте.
К детским типам деформации относят уплотнение навеса носового свода, а также внедрение костей между лобными отростками. Подобное приводит к тому, что носовая спинка западает, и расстояние между костями увеличивается.
Внимание следует уделить возможным кровоизлияниям. Но рентгенография обнаружить их не позволит в виду своей функциональной ограниченности, поэтому без риноскопии не обойтись.
Врачи отмечают, что чаще всего у крох фиксируют боковые смещения кости в правую сторону, что обычно вызвано ударом в левую сторону лица правой рукой.
Методика на страже здоровья
Диагностика, которой пользуются далеко не первый десяток лет, необходима для обнаружения отклонений на любой стадии их развития. Но эффективнее всего использовать благо цивилизации в самом начале курса лечения. В противном случае при самолечении можно наткнуться на ряд негативных последствий:
- кровоизлияния;
- костные деструкции;
- нарушение дыхательной деятельности;
- искривление перегородки;
- переломы хряща;
- повреждение нервных окончаний;
- дестабилизация деятельности сосудистой сетки.
Проще всего тем пострадавшим, у которых подтвердили классический перелом, ведь он может зажить самостоятельно. Пациент только обязан будет периодически делать контрольный снимок для проверки восстановления. Но если выяснилось, что перелом имеет смещение, то тут не обойтись без специальных травматологических конструкций. Как долго в них ходить и как много раз придется проходить процедуру контрольного обследования – решает лечащий доктор.
Еще одним серьезным побочным эффектом несвоевременного похода в рентген-кабинет считается разрыв кожного покрова с высоким риском невозможности нормально дышать. Проявляться отклонение может как только во время сна, так и в повседневности, значительно ухудшая качество жизни. Нагноение мышечной ткани тоже не добавит привлекательности, как и воспалительный процесс кожного покрова вместе с отечностью.
Чтобы исключить перечисленные риски, лучше сразу же после получения травмы, или обнаружения у себя симптоматики воспаления внутренней части органа обоняния, отправляться к доктору. Он направит пациента на рентгенографию, дополнительные анализы по результатам предварительного осмотра, сбора анамнеза, и, на основе всех полученных данных, вынесет окончательный вердикт по диагнозу.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Повышение квалификации:
1. В 2016 году в Российской медицинской академией последипломного образования прошла повышение квалификации по дополнительной профессиональной программе «Терапия» и была допущена к осуществлению медицинской или фармацевтической деятельности по специальности терапия.
2. В 2017 году решением экзаменационной комиссии при частном учреждении дополнительного профессионального образования «Институт повышения квалификации медицинских кадров» допущена к осуществлению медицинской или фармацевтической деятельности по специальности рентгенология.
Опыт работы: терапевт – 18 лет, врач-рентгенолог – 2 года.
Источник