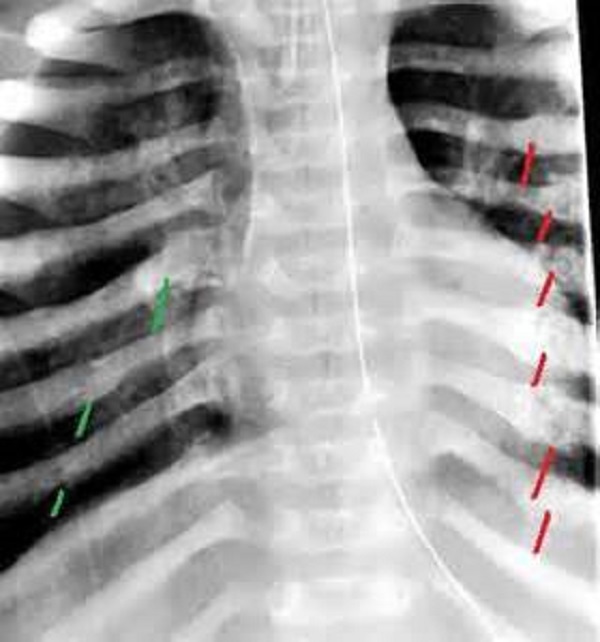
Перелом ребра по парастернальной линии
ПЕРЕЛОМЫ РЕБЕР
Первое место среди травм груди занимают переломы ребер (46%). Количество сломанных ребер во многом определяет тяжесть травмы.
По механизму переломы ребер делятся на:
- прямые – на месте приложения силы.
- непрямые – при сдавлении грудной клетки:
а) при переднезаднем сдавлении перелом чаще всего происходит по среднеподмышечной линии;
б) при сдавлении сбоку переломы происходят по паравертебральной и парастернальной линиям;
в) при диагональном сдавлении – по парастернальной линии и паравертебральной противоположной стороны.
По количеству сломанных ребер различают:
- изолированные (1-2 ребра);
- множественные;
- флотирующие («окончатые») переломы одного и более ребер в двух местах возникают в результате прямого воздействия. Образуется реберный клапан, что создает условия для развития парадоксального дыхания – при вдохе воздух из поврежденного легкого переходит в неповрежденное, а при выдохе – наоборот.
Клиника переломов ребер:
- Боль в месте перелома (переломов).
- Отставание поврежденной половины грудной клетки при дыхании.
- Крепитация костных отломков ребра.
- Подкожная эмфизема при повреждении легочной ткани.
Осложнения, которые могут иметь место при переломах ребер:
- Кровотечение (чаще из межреберных артерий и сосудов легкого) – гемоторакс.
- Пневмоторакс – скопление воздуха в плевральной полости из поврежденной легочной ткани, бронхов, в т.ч. клапанный пневмоторакс.
- Экссудативный травматический плеврит, пневмония.
- Кровохарканье.
- Подкожная эмфизема – скопление воздуха в подкожной клетчатке при повреждении листков плевры, легкого.
- Эмфизема средостения при повреждении медиастинальной плевры.
- Ранения пищевода и трахеи.
- Травма сердца.
Обследование больного с повреждением груди должно быть полноценным и одновременно щадящим. В схему диагностических мероприятий входит:
- пальпация грудной стенки с целью выявления участков наибольшей болезненности, подкожной эмфиземы и пр.;
- аускультация, помогающая выявить явления гемо- пневмоторакса (ослабление или отсутствие проведения дыхания над соответствующими легочными полями);
- перкуссия – изменение перкуторного звука при наличии крови, выпота воздуха в плевральной полости;
- рентгенологическое исследование, которое уточняет диагноз.
Из параклинических методов диагностики, дающих ценную информацию, выделяют следующие:
- Рентгеноскопия грудной клетки.
- Томография легких.
- УЗИ.
- Диагностические пункции плевральной полости.
- Торакоскопия.
Лечение.
Лечение неосложненных переломов ребер должно быть направлено на адекватное обезболивание и борьбу с дыхательной недостаточностью. Раньше при лечении переломов ребер применялись фиксирующие повязки (Т.Ф. Мальгени, Н.И. Пирогова). В настоящее время подобные повязки не могут удовлетворить клиницистов, фиксация оказывается неустойчивой, болевой симптом не купируется. Нарушения внешнего дыхания прогрессируют, поэтому ведущее место в лечении переломов ребер занимают новокаиновые блокады. Наибольшее распространение получила блокада «3-х точек»:
- вагосимпатическая блокада по Вишневскому;
- спирт-новокаиновая анестезия места перелома (1 часть спирта на 4 части 1% новокаина);
- паравертебральная спирт-новокаиновая блокада соответствующих сегментов.
Показанием к блокаде «3-х точек» и перидуральной анестезии служат множественные и «флотирующие» переломы ребер. При одиночных переломах достаточна блокада места перелома либо паравертебральная блокада. Одним из основных методов эффективного обезболивания служит перидуральная анестезия. Она осуществляется путем пункции перидурального пространства на уровне ТhVIII-X, подведением катетера к зоне переломов и медленного фракционного введения 3% раствора тримекаина или 0,3% р-ра дикаина.
При лечении флотирующих переломов ребер мероприятия должны быть направлены на восстановление каркаса грудной клетки. Этого достигают при помощи:
- Наружной фиксации реберного клапана (пулевыми щипцами фиксируют ребра в центре флотирующего участка и осуществляют вытяжение грузом через блоки);
- Остеосинтез ребер (интрамедуллярный, либо сшивание концов ребер танталовой проволокой);
- ИВЛ для создания внутренней пневматической стабилизации.
Для нормализации функции внешнего дыхания крайне важны профилактика и лечение нарушений проходимости трахеобронхиального дерева. С этой целью применяется комплекс консервативных мероприятий: активный режим, дыхательная гимнастика, вибрационный массаж грудной клетки, щелочные и травяные отхаркивающие ингаляции, протеолитические ингаляции, протеолитические ферменты в виде аэрозолей и парэнтерально, бронхолитики, стимуляция кашлевого рефлекса посредством введения препаратов через назотрахеальный зонд или микротрахеостому. Лечебная бронхоскопия показана при неэффективности вышеуказанного комплекса мероприятий.
Источник
I. Паспортная часть.
Ф.И.О.:.
Дата рождения: 23 августа 1929 года.
Пол: мужской.
Национальность: русский.
Место жительства: г.
Место работы: пенсионер.
Дата и время поступления в клинику: 14 сентября 2002 года, 12-00 часов.
Кем направлен: городская поликлиника №1, травматологический пункт.
Диагноз: а) предварительный – перелом нижних ребер слева;
б) клинический – перелом тел VII-VIII ребер слева. Сопутствующие заболевания: сахарный диабет II типа, ринофима, хронический бронхит.
II. Жалобы больного при поступлении в клинику.
Боли в левой половине грудной клетки, внизу ее, сбоку и сзади. Боли усиливаются при глубоком дыхании, кашле и при положении на левом боку. Затруднение дыхания в связи с болью. Затруднение активных движений в связи с усиливающейся при них болью.
III. Анамнез заболевания.
Механизм и обстоятельства травмы.
Травму получил вечером 13 сентября. В спешке спускаясь в темноте по лестнице, поскользнулся на кожуре от дольки арбуза. Упал на левый бок. Сразу почувствовал боль в местах удара, сильнее – в грудной клетке. Однако на боль сначала внимания не обратил, предполагая, что она связана с ушибом. В течение вечера боль в грудной клетке слева не ослабла. Принимал самостоятельно анальгетики. При самостоятельном осмотре заметил кровоподтек в месте удара, с чем и связал боль. Встав на следующее утро с постели, понял, что боль не уменьшается, связана с дыханием, кашель очень болезнен. Затем решил обратиться в поликлинику №1. После обследования врачом был направлен в городскую больницу, отделение травматологии, куда и поступил, собрав вещи и постельные принадлежности.
IV. Анамнез жизни.
Ходить и говорить начал во время. В школу пошел в 7 лет. Образование – 9 классов. Затем начал службу в армии, водителем в пограничных войсках. Прошел обучение в сержантской школе. Служил до 1953 года, затем уволился, начал работать шофером. На пенсию по старости ушел в 1989 году. На пенсии не работал.
Имеет 3 детей, все они проживают в Российской Федерации. Вдовец.
В школьном возрасте перенес операцию аппендоэктомии. С 1986 года болеет инсулиннезависимым сахарным диабетом, принимает манинил-5. Курит с 16 лет, употребляет алкоголь с этого же возраста. Отмечает хронический бронхит 21-22 лет. В 1934-35 (приблизительно) годах перенес малярию.
Домашнее хозяйство ведет сам с помощью соседки, живущей ниже на этаж. Домашний труд считает посильным. Финансовое обеспечение – пенсия по старости и помощь со стороны детей.
Наследственность не отягощена. Аллергологический анамнез – популяция А.
V. Общесоматический статус.
Состояние больного удовлетворительное. Сознание ясное. Положение активное, щадит левый бок.
Кожные покровы розового цвета, дряблые. Видимые слизистые оболочки обычного цвета. Отмечается ринофима. Подкожный жировой слой развит несколько избыточно. Питание удовлетворительное. Лимфатические узлы не пальпируются, пальпация безболезненна.
Органы дыхания.
Дыхание носом, шумное, брюшного типа. Грудная клетка эмфизематозная, нормостеническая. При акте дыхания левая половина грудной клетки менее подвижна, чем правая. При пальпации ригидна, болезненна, особенно слева, голосовое дрожание усилено. При перкуссии звук над всеми легкими несколько притуплен, однако в верхних отделах – ближе к легочному. Топографическая перкуссия: правое легкое – нижний край спереди по VII межреберью, сбоку по VII ребру, сзади по VI межреберью; левое легкое – нижний край спереди по VII ребру, сбоку по VII ребру, сзади по VI межреберью. Высота стояния верхушек: спереди на 3,5 см выше ключицы, сзади по остистому отростку С6. Ширина полей Кренига 4 см. Подвижность нижних краев: правое легкое – 4 межреберья, левое легкое – 3 межреберья. При аускультации: дыхание жесткое, в верхних отделах легких – ослаблено. Диффузные обильные сухие хрипы. ЧД 20 в минуту.
Сердечно-сосудистая система: при осмотре верхушечный толчок незаметен. Пульсация сонных артерий едва заметна. Шейные вены слегка пульсируют, в покое едва заметны. Пальпация: верхушечный толчок в V межреберье на 1 см кнутри от левой средней ключичной линии (СКЛ). Перкуссия: ОСТ – правая граница на 1,7 см кнаружи от правого края грудины, левая – на 1 см кнутри от левой СКЛ, верхняя – на III ребре; границы АСТ – правая – по левому краю грудины, левая на 1,5 см кнутри от левой СКЛ, верхняя на IV межреберье. Поперечник сердца 11,5 см, ширина сосудистого пучка 5 см. Аускультация: тоны несколько приглушены, ритмичные. ЧСС 80 в минуту. Пульс симметричный, регулярный, наполненный, нормального напряжения. Стенки артерий уплотнены. А/Д 130/80 мм.рт.ст. справа, 140/90 мм.рт.ст. слева.
ЖКТ: осмотр – слизистая рта розовая, язык обложен белым налетом на корне и по краям, миндалины не изменены, зубов 20, многие покрыты металлическими коронками. В области живота грыж, опухолевидных образований не отмечается. Вдоль правой паховой складки обнаруживается послеоперационный шрам. При пальпации живот мягкий, безболезненный, край печени гладкий, ровный, безболезненный. При перкуссии над кишечником тимпанит. Печень: верхняя граница – VI ребро по парастернальной линии, VI ребро по правой СКЛ, VII ребро по передней подмышечной линии; нижняя граница – на 6 см ниже мечевидного отростка по срединной линии, на 0,5 см ниже нижнего края реберной дуги по левой парастернальной линии, на 2,5 см ниже нижнего края реберной дуги по правой парастернальной линии, на 0,5 см ниже края реберной дуги по правой СКЛ, на верхнем крае XI ребра по правой передней подмышечной линии.
Желчный пузырь пальпируется в точке пересечения правой прямой мышцы живота с реберной дугой, безболезнен.
Аускультативно: перистальтика кишечника активная, ритмичная, равномерная.
Мочеполовая система: осмотр – опухолевидных образований нет, половые органы развиты по мужскому типу, вторичные половые признаки соответствуют возрасту. Оба яичка пальпируются. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Эндокринная система: щитовидная железа однородная, не увеличена. Гперпигментации нет, глазные симптомы отрицательны. Отмечается умеренное ожирение на почве инсулиннезависимого сахарного диабета.
Нервная система.
Сознание ясное, критика состояния сохранена, ориентируется во времени и пространстве. Память сохранена. Интеллект соответствует возрасту и образованию. Настроение ровное, бодрое. Поведение при расспросе и обследовании адекватное. Засыпает (со слов больного) быстро, через 8-10 минут после укладывания в постель. Спит спокойно, без пробуждений. Сновидения обычные, разнообразные. Утром пробуждение не затруднено. Галлюцинаций, бреда, навязчивых мыслей и действий нет.
Речь плавная, слова произносит правильно. Словарный запас русского языка достаточный.
Понимание обращенной речи полное. Афазий нет.
Апраксии, аграфии, алексии, амузии, акалькулии нет.
ЧМН: фотореакция вялая, конвергенция и аккомодация ослаблены. Отмечается гиперметропия, пресбиопия.
Нарушений со стороны рефлекторной, чувствительной, двигательной сфер нет. Менингеальные знаки отрицательные.
VI. Status localis.
Экскурсия грудной клетки слева при дыхании ограничена. Слева, от VI до IX ребер между средней подмышечной и лопаточной линиями отмечается большой кровоподтек, отек. Пальпация области нижних ребер болезненна. При пальпации VII-VIII ребер отмечается боль, костная крепитация. Можно прощупать линию перелома тел ребер.
VII. Предварительный клинический диагноз.
Перелом нижних ребер слева.
VIII. Параклинические иследования.
1. Общий анализ крови. 16.09.02
Hb 121 г/л; R 4,32 * 1012/л; ЦП= 0,8; L 8,2 * 109/л; СОЭ 18 мм/ч; лейкоцитарная формула: юные – 0; палочкоядерные – 2; сегментоядерные – 67; эозинофилы – 1; лимфоциты – 25; моноциты – 3.
2. Биохимический анализ крови. 16.09.02
Билирубин прямой – 0; непрямой – 8,6; общий белок – 67,7 г/л; сахар крови – 8,0 ммоль/л.
3. Общий анализ мочи. 16.09.02
Цвет – светло-желтый; прозрачность не полная; относительная плотность – 1018; белок – 0; L 2-4 в п/з; R 3-4 в п/з; плоский эпителий единичный.
4. Яйца глист в кале не обнаружены. Реакция Грегерсена отрицательная.
5. ЭКГ.
ЧСС 82 в 1 минуту, ритм правильный, синусовый. Положение электрических осей сердца – горизонтальное. Признаки умеренной гипертрофии правого желудочка.
6. Рентгенография.14.09.02
Обзорная рентгенограмма грудной клетки в передней проекции: перелом тел VII-VIII ребер слева. Хронический бронхит, викарная эмфизема верхних долей легких. Гипертрофия правого сердца.
IX. Клинический диагноз.
На основании:
жалоб: боли в левой половине грудной клетки, внизу сбоку и сзади, усиливающиеся при глубоком дыхании, кашле и при положении на левом боку; затруднение дыхания и активных движений в связи с болью.
анамнеза: травму получил, спускаясь в темноте по лестнице, поскользнувшись на кожуре от дольки арбуза и упав на левый бок. Сразу почувствовал боль в местах удара, сильнее – в грудной клетке. В течение вечера боль в грудной клетке слева не ослабла, связана с дыханием, кашель очень болезнен. Затем решил обратиться в поликлинику №1. После обследования врачом был направлен в городскую больницу, отделение травматологии;
клинической картины: отмечается ринофима. Дыхание шумное, брюшного типа. Грудная клетка эмфизематозная, ограничено движение левой половины. При пальпации ригидна, болезненна, особенно слева, голосовое дрожание усилено. При перкуссии звук над всеми легкими несколько притуплен, однако в верхних отделах – ближе к легочному. При аускультации: дыхание жесткое, в верхних отделах легких – ослаблено. Диффузные обильные сухие хрипы. ЧД 20 в минуту. Сердечно-сосудистая система: тоны несколько приглушены. ЧСС 80 в минуту;
status localis: левая половина грудной клетки менее подвижна, чем правая; слева, от VI до IX ребер между средней подмышечной и лопаточной линиями большой кровоподтек, отек. Пальпация области нижних ребер болезненна. При пальпации VII-VIII ребер отмечается костная крепитация, можно прощупать линию перелома тел ребер;
параклинических методов исследования: сахар крови – 8,0 ммоль/л; обзорная рентгенограмма грудной клетки в передней проекции: перелом тел VII-VIII ребер слева. Хронический бронхит, викарная эмфизема верхних долей легких. Гипертрофия правого сердца –
был выставлен клинический диагноз: закрытый перелом тел VII-VIII ребер слева. Сопутствующие заболевания: сахарный диабет II типа, ринофима, хронический бронхит.
X. Лечение.
1. Постельный режим в течение 6 дней;
2. блокада места перелома новокаином 1%-10,0 1 раз в день в течение 3 дней;
3. ампициллина тригидрат по 0,5г 4 раза в день в течение 5 дней;
4. никотиновая кислота 5% раствор, 2,0 в/м 1 раз в день в течение 10 дней;
5. витамин В12 500γ, 1,0 в/м 1 раз в день в течение 10 дней;
6. экстракт алоэ жидкий для инъекций, 1,0 в/м 1 раз в день в течение 10 дней;
7. анальгин 50% раствор, 2,0 в/м при сильных болях;
8. димедрол 1% раствор, 1,0 в/м в одном шприце с анальгином при сильных болях;
9. дыхательная гимнастика;
10. соллюкс на левую половину грудной клетки.
Обоснование назначений:
1. постельный режим для уменьшения подвижности осевого скелета больного и грудной клетки;
2. новокаиновые блокады места перелома облегчают боли, уменьшают рефлекторное напряжение межреберных мышц;
3. ампициллина тригидрат для профилактики нагноения гематомы, с целью профилактики застойной пневмонии;
4. никотиновая кислота для расширения сосудов и уменьшения посттравматического отека, улучшения питания ребер и поврежденных мягких тканей;
5. витамин В12 для улучшения обменных процессов;
6. экстракт алоэ жидкий для инъекций в качестве рассасывающего инфильтрат препарата и биостимулятора;
7. раствор анальгина для уменьшения болей, улучшения состояния больного, уменьшения беспокойства;
8. димедрол с целью уменьшить беспокойство больного в связи с болью, в качестве снотворного средства;
9. дыхательная гимнастика для нормализации функции легких, предупреждения застойных процессов в них, связанных с ограничением подвижности грудной клетки;
10. соллюкс с целью улучшения регенераторных процессов костей.
Рецепты:
1. новокаин
Rp.: Sol. Novocaini 1%-100,0
D.t.d. N. 3
S. для обезболивания мест травматических переломов (в руки врача!)
#
2. никотиновая кислота
Rp.: Sol. Acidi nicotinici 5%-1,0
D.t.d. N. 20 in amp.
S. По 2 мл внутримышечно 1 раз в день в течение 10 дней.
#
3. ампициллина тригидрат
Rp.: Ampicillini trihyratis 0,25
D.t.d. N. 40 in tab.
S. По 2 таблетки 4 раза в день.
#
4. витамин В12
Rp.: Sol. cianocobalamini 500γ-1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно 1 раз в день 10 дней.
#
5. экстракт алоэ жидкий для инъекций
Rp.: Extr. Aloёs fluidum pro injectionibus – 1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно 1 раз в день в течение 10 дней.
#
6. анальгин
Rp.: Sol. Analgini 50% — 2,0
D.t.d. N. 10 in amp.
S. По 2 мл внутримышечно при сильных болях.
#
7. димедрол
Rp.: Sol. Dimedroli 1% — 1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно с анальгином в 1 шприце при сильных болях.
#
XI. Прогноз и профилактика.
Прогноз: возраст больного и сопутствующие заболевания являются осложняющим фактором. Однако перелом ребер не сопровождался повреждением плевры или легкого, лечение начато через 16 часов после получения травмы. Т.о., прогноз благоприятен, восстановление трудоспособности произойдет через 4-5 недель.
Профилактика: предупреждение травм, ношение соответствующих очков, более внимательное передвижение.
XII. Дневник.
24.09.02 г., 830 часов.
А/Д 130/80 мм.рт.ст., ps’ 78.
Состояние больного удовлетворительное. Сохраняются боли при кашле и пальпации. Дыхание не затруднено, одышки нет. Больной свободно передвигается по территории больницы.
26.09.02 г., 1800 часов.
А/Д 130/80 мм.рт.ст., ps’ 76.
Состояние больного улучшается. Практически исчезли жалобы на болезненность при пальпации грудной клетки. Сохраняются боли при кашле и глубоком дыхании. Больной щадит себя. Питание нормальное. Со стороны легких жалоб нет. В покое боле не ощущает, но лежать на левом боку не может.
XIII. Эпикриз.
Больной, 1929 года рождения, поступил в клинику 14.09.02 г. и находился под наблюдением с 24.09.02 г. по 27.09.02 г.
Поступил с жалобами на боли в левой половине грудной клетки, внизу, сбоку и сзади, усиливающиеся при глубоком дыхании, кашле и при положении на левом боку. Затруднение дыхания и активных движений в связи с болью.
Из анамнеза болезни: получил травму 13 сентября, поскользнувшись при спуске по лестнице у себя дома и упав. Принимал анальгетики. На следующий день обратился в травмпункт городской поликлиник №1, откуда и был направлен на стационарное лечение.
Из анамнеза жизни: операция по поводу острого аппендицита, болеет инсулиннезависимым сахарным диабетом, хроническим бронхитом. Курит, употребляет алкоголь.
Объективно: признаки ринофимы, хронического бронхита, старческой викарной эмфиземы, умеренное ожирение на почве сахарного диабета.
Status localis: экскурсия грудной клетки слева при дыхании ограничена. Слева, от VI до IX ребер между средней подмышечной и лопаточной линиями отмечается большой кровоподтек, отек. Пальпация области нижних ребер болезненна. При пальпации VII-VIII ребер отмечается боль, костная крепитация. Можно прощупать линию перелома тел ребер.
Был выставлен диагноз: закрытый перелом тел VII-VIII ребер слева. Сопутствующие заболевания: сахарный диабет II типа, ринофима, хронический бронхит.
Было назначено и обосновано лечение:
1. Постельный режим в течение 6 дней;
2. блокада места перелома новокаином 1%-10,0 1 раз в день в течение 3 дней;
3. ампициллина тригидрат по 0,5г 4 раза в день в течение 5 дней;
4. никотиновая кислота 5% раствор, 2,0 в/м 1 раз в день в течение 10 дней;
5. витамин В12 500γ, 1,0 в/м 1 раз в день в течение 10 дней;
6. экстракт алоэ жидкий для инъекций, 1,0 в/м 1 раз в день в течение 10 дней;
7. анальгин 50% раствор, 2,0 в/м при сильных болях;
8. димедрол 1% раствор, 1,0 в/м в одном шприце с анальгином при сильных болях;
9. дыхательная гимнастика;
10. соллюкс на левую половину грудной клетки.
К концу наблюдения состояние больного улучшилось: исчезли боли при пальпации грудной клетки, больной мог свободно передвигаться по территории клиники, дыхание стало безболезненным.
Рекомендовано закончить курс лечения, в последующем стараться предупреждать травмы.
Ещё истории болезни
рассказать друзьям
Источник