Положение пациента в постели при переломе позвоночника
В тех случаях, когда человек в результате серьезной травмы или болезни теряет подвижность, для его лечения и реабилитации имеют значение абсолютно любые детали: от правильно назначенных медикаментов до благоприятного микроклимата вокруг. Но особенно важна определенная биомеханика тела при подборе положения в постели пациента. От правильно подобранной пассивной позы во многом зависит здоровье больного. А выбранная поза в период течения заболевания может стать некой диагностической характеристикой.
Виды положения пациента в постели
Определенное расположение тела больного во многом указывает на степень тяжести его заболевания. Положение пациента в постели бывает:
- активным;
- пассивным;
- вынужденным.
Каждая из этих групп имеет собственную градацию по степени тяжести и характеристике заболевания.
Понятие активного положения
Активное положение пациента в постели характеризуется набором определенных поз, которые больной, хоть с трудом, но в состоянии сменять. При перемещении в пространстве человек также может испытывать неприятные и даже болезненные ощущения. Данный тип свойственен для легкого течения болезни или периода выздоровления.
Вынужденное
Вынужденное положение пациента в постели наблюдается тогда, когда больной, испытывая сильные боли, принимает такую позу, которая, как ему кажется, хоть немного, но облегчает неприятные ощущения. Положение тела больного — это очень важная характеристика, которая в определенных случаях способна указать на локализацию боли и непосредственно сам недуг.

Существует множество поз, которые так или иначе сопутствуют определенным заболеваниям. Например, при обострившемся панкреатите пациент лежит на кровати, прижав ноги к груди, в так называемой «позе плода». При перитоните больной старается занять положение полной неподвижности, так как любое движение вызывает сильные боли.
При таком заболевании, как столбняк, пациент во время судорог выгибается дугой, упираясь головой и ногами в края кровати.
Пассивное
В тех ситуациях, когда пациенту необходимо длительное время находиться в вынужденном неподвижном состоянии, используют положения в постели пациента, основанные на правильной биомеханики тела:
- на спине;
- на боку;
- на животе;
- положение Фаулера;
- положение Симса.
Положение на спине
Данная поза осуществляется в том случае, если пациент полностью пассивен. Положение в постели пациента на спине формируется следующим образом:
- Больного укладывают на спину на горизонтальную поверхность.
- Под поясницу подкладывают валик, под голову и плечи — подушки, но таким образом, чтобы не было напряжения поясничного отдела.
- Подкладывают валики возле наружной стороны бедер, чтобы избежать такого явления, как поворот наружу.
- Подкладывают валики в нижнюю часть голени, что должно обеспечить отсутствие пролежней.
- Реализуют перпендикулярный упор стоп, чтобы предотвратить повороты и провисание.
- Руки кладут ладонями вниз, вкладывая в ладонь валики, и также закрепляя их во избежании поворота.

Положение Фаулера
Это определенное положение в постели пациента, которое характеризуется, как поза полусидя. Данная поза формируется при помещении пациента на поверхность кровати с приподнятым верхом под углом от 45 до 60 градусов.
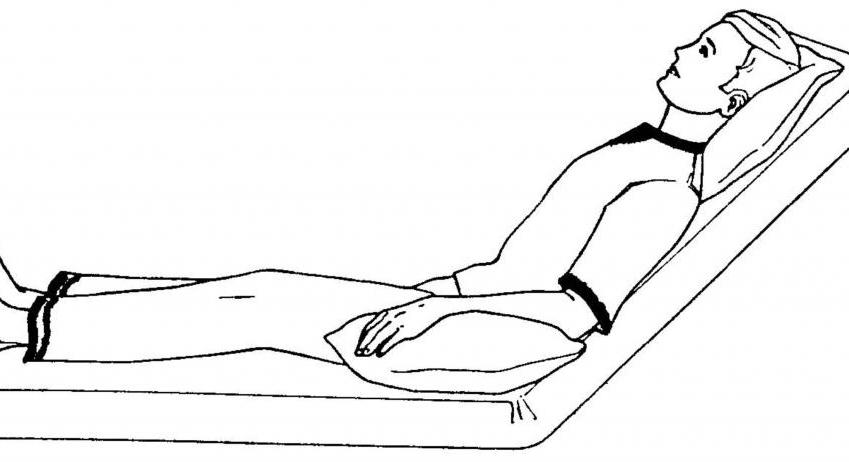
Тело больного также закрепляется валиками, согласно правильной биомеханике, стопам придается перпендикулярный упор. В таком положении больному, находящемуся в ясном сознании, будет удобно общаться с людьми, принимать пищу и совершать иные процедуры.
Положение на животе
Данная поза рекомендована пациенту в том случае, если у него уже существует риск образования пролежней.
Для осуществления такого положения пациента аккуратно кладут на горизонтальную поверхность без подушек. Голову поворачивают в бок и подкладывают под нее узкий небольшой валик, чтобы избежать излишней нагрузки на позвонки. Ниже уровня диафрагмы под живот подкладывается подушка, уменьшающая давление на позвоночник. Руки необходимо поднять и согнуть таким образом, чтобы кисти находились на уровне головы. Ноги также закрепляются валиками, под нижнюю часть кладутся подушечки.
Положение на боку
Данный вид положения пациента в постели рекомендуется для профилактики образования пролежней.
Поза реализуется на полностью горизонтальной поверхности. Пациента кладут на бок, подгибая ему верхнюю ногу и подкладывая под нее нижнюю. Голову и плечи укладывают на подушку. Также специальными валиками, размещающимися возле спины, закрепляют пациента в боковом положении. Под ноги кладут подушку, рукам придают согнутое состояние, размещая одну возле головы, другую — на подушке на уровне плеч. Для стоп организуют упор, как во всех других положениях.
Положение Симса
Это определенное положение пациента в постели, когда его тело находится в позе, смежной с «лежа на боку» и «лежа на животе».

Для ее реализации пациента кладут полубоком на горизонтальную поверхность, подкладывая под голову подушку. Одну руку размещают на подушке на уровне головы, другую уводят вниз для сохранения правильной биомеханики. Под верхнюю ногу, согнутую таким образом, чтобы она находилась на уровне нижней трети бедра, подкладывают подушку. Стопам придается правильный упор.
Общие правила
Положение больного в постели — это очень важный этап, как в лечении, так и в диагностике. По многим позам можно даже охарактеризовать заболевание.
С особой осторожностью нужно относиться к больным, которые ввиду своей болезни не могут самостоятельно перемещаться в пространстве. В процессе формирования наиболее благоприятный позы необходимо руководствоваться правилами биомеханики, соблюдать аккуратность и осторожность. В противном случае, поза или перемещение могут стать причиной растяжений или более серьезных травм.
Также необходимо обо всех манипуляциях и перемещениях сообщать пациенту и получать его одобрение и согласие. Стоит учитывать, что пациенту с высоким риском развития пролежней показаны смены различных положений каждые два часа. После каждой смены поз медперсонал должен убедиться, что больной находится в удобном и комфортном положении.
Источник
Избежать образования пролежней и некоторых других проблем (контрактур суставов, гипотрофии мышц, образования камней в почках и др.) у обездвиженного больного позволяют частые его перекладывания в различные положения в постели.
Чтобы придать больному удобное физиологичное положение, предотвратить сдавление тканей, контрактуры суставов и растяжение связок, необходимы функциональная кровать с противопролежневым матрацем и специальные приспособления. К ним относятся: достаточное количество подушек, валики из простыней, пеленок, одеял, специальные подставки и подушки из современных природных и синтетических материалов.
Существуют следующие положения больного в постели:
I. Положение Фаулера (полулежа и полусидя) с приподнятым под углом 45-60о изголовьем кровати.
II. Положение «на спине».
III. Положение «на животе».
IV. Положение «на боку».
V. Положение Симса (промежуточное между положением «лежа на боку» и «лежа на животе»)
Выполняя любое перемещение, медсестре необходимо:
убедиться в наличии необходимого инвентаря;
вымыть руки, осушить полотенцем и надеть перчатки;
объяснить больному ход, смысл и необходимость данного перемещения и получить согласие;
обсудить с ним план совместных действий (если необходимо, то привлечь к данному перемещению больного и коллег);
опустить кровать в горизонтальное положение, отрегулировать ее удобный уровень (лежащий на кровати больной должен находиться на уровне середины бедра медицинской сестры. Это позволит ей затратить меньше сил при перемещении больного);
встать как можно ближе к больному;
убрать одеяло, переложить подушку из-под головы больного к изголовью кровати (это необходимо для предотвращения вероятности удара головой больного о спинку кровати в случае неудачно выполняемого перемещения).
Основной этап выполнения манипуляции.
Уложить больного в одно из физиологических положений в постели, воспользовавшись подушками, валиками, подставками для стоп и т.д.
1. Положение на спине:
кровать в горизонтальном положении;
голова, шея, плечи больного на низкой подушке;
подушка или валик под плечо, предплечье и кисть каждой руки;
небольшая подушка под поясницу (или резиновый подкладной круг в чехле);
подушки или валики под бедра. Ноги немножко развести, чтобы исключить сдавление в области коленных и голеностопных суставов;
ватно-марлевые круги под пятки;
подставка под стопы для упора.
2. Положение «на боку»:
кровать в горизонтальном положении;
голова, шея и плечи больного на низкой подушке;
руки согнуты в локтевых суставах. Нижняя рука расположена на подушке рядом с изголовьем. Верхняя рука лежит на дополнительной подушке рядом с туловищем ладонью вниз;
со стороны спины — большая подушка для фиксации туловища в этом положении;
подушка или валик между ног от паховой области до стоп. Верхняя нога слегка согнута в коленном и бедренном суставах;
подставка для упора под нижнюю стопу.
3. Положение «на животе»:
кровать в горизонтальном положении;
голова, шея и плечи больного на низкой подушке, но голова повернута в сторону;
руки согнуты в локтевых суставах, лежат рядом с головой на подушке ладонями вниз;
небольшая подушка под животом чуть ниже диафрагмы;
под коленки — ватно-марлевые круги;
под голени и стопы — подушки.
4. Положение Симса:
кровать в горизонтальном положении;
голова, шея и плечи больного на низкой подушке и голова повернута в сторону;
верхняя рука согнута в локтевом суставе и лежит рядом с лицом на подушке. Нижняя — лежит на постели вдоль туловища;
под верхней ногой, согнутой в коленном и бедренном суставах, лежит подушка. Нижняя нога разогнута и фиксируется краем той же подушки;
под стопы упор под углом 90о;
со стороны спины и живота подушки или валики из одеял для фиксации положения.
5. Положение Фаулера:
изголовье кровати приподнято на 45-60о;
голова, шея и плечи больного на низкой подушке;
подушка или валик под предплечье и кисть каждой руки;
подушка под поясницу и ягодицы (седалищные бугры);
подушки или валики под голени, ноги развести немного в коленных и тазобедренных суставах;
ватно-марлевые круги под пятки;
упор под стопы.
Заключительный этап выполнения манипуляции.
6. Уложив больного в одно из перечисленных положений, убедиться, что он чувствует себя хорошо.
7. Снять перчатки и погрузить в дез.раствор на время согласно инструкции по применению данного дезинфектанта.
8. Вымыть руки и осушить полотенцем.
Примечание: не забывайте, что смена положения больного каждые 2 часа.
Источник
Вы просите пациента держаться за вас перед перемещением. Он берется за вашу шею и не отпускает. Как вы поступаете?
не позволяете пациенту держаться за вашу шею и просите его обнять вас за плечи. Дожидаетесь, пока пациент не выполнит вашу просьбу
Два важных условия обеспечения устойчивости при перемещениях пациента
широкая площадь опоры, низкий цент тяжести
Действия персонала при падении пациента
не делать попыток поймать падающего пациента предотвратить падение. Постараться медленно опустить его на пол
Если перемещение пациента осуществляет несколько человек (2 или 3), то роль командира, отдающего приказы, берет на себя самый сильный, который берет на себя самую тяжелую нагрузку
За какие части тела следует держаться при перемещениях пациента?
при перемещениях персонал держит пациента за стабильные части тела (голову, руки, ноги, грудь, таз)
Идеальный уровень расположения лежачего пациента для проведения манипуляций с точки зрения профилактики травм спины ухаживающего персонала
на уровне талии
Из какого положения пересаживают пациента с кровати на кресло или стул?
из положения сидя на краю кровати
Из скольких этапов состоит перемещение малоподвижного пациента?
из трех
Как часто надо менять положение неподвижного пациента для профилактики пролежней?
каждые 2 часа
Какой максимальный вес может перемещать медицинский работник весом 100 кг?
150 кг
Какой максимальный вес может перемещать медицинский работник весом 60 кг?
90 кг
Кинестетика – это
наука о движении и перемещении
Кинестетика в сестринском деле – это
техника активизации пациента с дефицитом движения в процессе ухода
Кого считают основоположником кинестетики и когда были сформулированы ее основные принципы?
Фрэнк Хэтч, 1970 гг
Микроперемещения, как метод профилактики пролежней, используют при переломе шейки бедра
На чем должны быть основаны все движения при перемещении? плавности движений
Наиболее безопасная позиция тела, ухаживающего при наклоне вперед спина прямая с минимальным углом наклона, колени согнуты
Один из важнейших принципов оказания помощи маломобильным пациентам
как можно дольше сохранять самостоятельность пациента
Пациент адекватен, сидит без поддержки, может держать вес, стоя на ногах, и самостоятельно выполнять 75% необходимых ему действий. Какой уровень помощи ему необходим?
минимальная помощь
Пациент может держать свой вес на обеих ногах, однако плохо держит баланс. Может сидеть на кровати с минимальной поддержкой. Может самостоятельно выполнять 25% необходимых ему действий. Однако в своих действиях он может быть непоследовательным. Какой уровень помощи при перемещениях ему необходим?
умеренная помощь двух помощников
Пациент самостоятельно переворачивается в постели, однако не может стоять и сидеть. У него выражены когнитивные нарушения, неадекватен. Какой уровень помощи при перемещениях ему необходим? максимальная помощь с одним или двумя помощниками и применением дополнительных приспособлений
Пациент сотрудничает и может следовать указаниям. Он может использовать свои руки, но не может нести вес на обеих ногах. У него нет хорошей координации. Какой уровень помощи при перемещении с кровати на стул ему необходим?
максимальная помощь
Пациент упал и лежит на спине. Проинструктируйте его, что следует делать дальше
повернуться на бок; упираясь руками в пол и сгибая колени сесть; поднять таз, встать на четвереньки; подняться, встав на колени, выставить одну ногу, согнутую в колене, вперед; упереться в нее рукой и, два-три раза качнувшись, встать
Пациенту не требуется физическая помощь, но при перемещениях может потребоваться устное напоминание, что и как делать. Какой уровень помощи ему необходим?
внешний надзор
Пересаживание сидящего пациента на край стула (кровати) производят
попеременным высвобождением от веса и перемещением то одной части тела (похоже на хождение на ягодицах)
Положение, при котором расслабляются мышцы живота
положение Фаулера
Положение, удобное для больных с переломом шейки бедра
«30 градусов на боку»
Почему кровать малоподвижного больного должна иметь высоту не ниже 65 см?
это делается в интересах лица, ухаживающего за больным
Правильное суждение о перемещении малоподвижного пациента
для того, чтобы осуществить перемещение пациента, сначала нужно освободить перемещаемую часть тела от нагрузки
Рекомендуемое положение для пациента с затруднениями дыхания
Фаулера
Рекомендуемое положение пациента с назогастральным зондом
полу-Фаулера
Риски перемещения для малоподвижного пациента
отметьте все перечисленное
Стабильная часть тела, за которую можно браться при перемещении пациента
таз
Третий этап перемещения
разместить перемещенную часть тела на новом месте, найти баланс (устойчивое положение)
Уровень помощи пациенту, который адекватен и способен самостоятельно передвигаться
независимый
Усаживание пациента на кровати выполняют из положения
лежа на боку
Усилия при перемещениях выполняют при
вдохе
Центр тяжести у человека находится
на уровне крестца
Часть тела, за которую нельзя браться при перемещении пациента
талия
Что означает фраза «ухаживать, не вынимая руки из кармана»? максимально поощрять пациента к самостоятельности, не делать за него того, что он сможет сделать самостоятельно
Ответы на другие тесты НМО
Как медицинская сестра может помочь пациенту страдающему диареей
BIRADS категоризация очаговых изменений молочных желез
Правила общения с различными категориями пациентов
Успехов в учебе!
Подписывайтесь на канал. Ставьте лайк.
Источник
Различают несколько методов консервативного лечения переломов тел позвонков: 1) функциональный метод, показанием к которому является незначительная степень компрессии (не более 1/3 высоты тела позвонка). При этом методе лечения больного укладывают на жесткую постель с приподнятым на 40—60 см головным концом в положении на спине с проведением ватно-марлевых лямок за подмышечные впадины (при переломах на уровне ниже 5-го грудного позвонка) (рис 5.1). Такимобразом, осуществляются вытяжение позвоночника массой тела больного и относительная фиксация области повреждения. Под область физиологических лордозов подкладывают небольшие ватно-марлевые валики, что обеспечивает лучшее расслабление мышц спины. Продолжительность постельного режима 45-60 дней; 2) метод одномоментной репозиции с последующей иммобилизацией гипсовым корсетом сроком на 4-6 мес. Метод применяется при значительной компрессии тела позвонка и в настоящее время используется редко. В настоящее время чаще применяют различные варианты реклинирующих пластиковых корсетов.
При оскольчатых переломах большой степени компрессии тел позвонка показано оперативное лечение (задняя фиксация позвоночника различными металлическими конструкциями, различные виды пластики, спондилодез и др.).
При любом методе лечения специальными задачами ЛГ являются общетонизирующее воздействие на организм больного, профилактика осложнений, связанных с длительным пребыванием на постельном режиме или иммобилизацией гипсовым корсетом, дозированное постепенное формирование «мышечного корсета».
При функциональномметоде леченияэти задачи решаются последовательно в течение 4-х основных периодов. Методика ЛГ разработана В.В. Гориневской и Е.Ф. Древинг в 1937 г. и с успехом применяется до настоящего времени.
Характер нагрузки при функциональном методе лечения для каждого из четырех периодов определяется исходным положением (ИП) при занятиях лечебной гимнастикой:
1 период (первые 10-12 дней после травмы) – ИП лежа на спине;
2 период (следующие 2 нед., до 1 месяца со дня травмы) – ИП лежа на спине, лежа на животе;
3 период (до 45-60 дня с момента травмы) – ИП лежа на спине, лежа на животе, в коленно-локтевом, коленно-кистевом положении;
4 период (до 5-6 мес. после травмы) – ИП лежа на спине, лежа на животе, в коленно-локтевом, коленно-кистевом положении и стоя.
Первый период длится 10-12 дней. Все это время исходное положение больного — лежа на спине. Специальные упражнения направлены на профилактику гипостатических осложнений и улучшение условий кровообращения в области перелома: общеразвивающие упражнения для пояса верхних конечностей; динамические дыхательные упражнения для усиления вентиляции задних отделов легких; диафрагмальное дыхание в сочетании с кратковременным напряжением мышц брюшного пресса для улучшения вентиляции нижних отделов легких и улучшения перистальтики кишечника; поднимание таза с опорой на локти и согнутые в коленях ноги; кратковременное изометрическое напряжение мышц спины (давление лопатками на постель при поясничной локализации перелома и давление поясницей при переломах грудного отдела); разгибание грудного отдела позвоночника с опорой на локти; сгибание и разгибание в коленных суставах (попеременно) без отрыва стоп от плоскости кровати. Продолжительность процедуры ЛГ — 15 мин, она повторяется 2-3 раза в день. Упражнения, вызывающие боль в области перелома, не используются.
К концу второй недели после травмы больному разрешается поворот на живот. Для этого он перемещается к краю кровати, затем берется руками за спинку кровати так, чтобы рука, противоположная направлению поворота, была под другой рукой. Например, если поворот совершается влево, больной берется за спинку кровати правой рукой над левой и поворачивается на живот, стараясь при этом не задерживаться в положении на боку. Следует обратить внимание на то, что мышцы спины при повороте должны быть напряжены, а позвоночник активно разогнут.
Второй период длится до месяца со дня травмы, т.е. следующие 2 нед. На время занятий больной вынимает руки из лямок. В исходном положении лежа на спине на фоне общеразвивающих и дыхательных упражнений выполняются динамические упражнения с участием всех мышечных групп нижних конечностей, попеременно поднимание таза с опорой на локти и стопы; изометрические напряжения мышц спины и ягодичных мышц в начале 3с, затем 5-7 с.
В положении на животе под грудь подкладывают подушку и выполняют следующие специальные упражнения: подъем прямой ноги назад (попеременно); разгибание туловища с опорой на предплечья; разгибание туловища с опорой на кисти. Таким образом, начинается постепенное укрепление мышц спины. Продолжительность занятия возрастает до 20—30 мин. Желательно повторить занятие ЛГсамостоятельно во второй половине дня.
Третий период продолжается до подъема больного (45-60 дней с момента травмы). Это основной период, в течение которого формируется мышечный корсет. Больной находится на постельном режиме, но вытяжение снимается, кровать опускается в горизонтальное положение. Занятие ЛГпроводится в различных исходных положениях лежа и в колено — кистевом положении. Специальные упражнения этого периода: 1) в исходном положении лежа на спине — динамические упражнения с участием обеих ног одновременно (сгибание в коленных и тазобедренных суставах, поднимание выпрямленных ног, отведение их в стороны, имитация езды на велосипеде, «ножницы» и др.); статические упражнения для мышц живота — удержание ног на весу; 2) в исходном положении лежа на животе — разгибание и удержание туловища на весу без опоры на руки. Руки при этом могут быть разведены в стороны, вынесены вперед и др.; разгибание одной и двух ног, удержание их на весу; разгибание туловища и ног одновременно (поза «ласточки»).
По мере адаптации к нагрузке к концу периода эти упражнения могут выполняться с дополнительным отягощением, в качестве которого могут использоваться гантели, специальные манжеты для ног и др. За 2 нед. до подъема с постели вводится новое исходное положение — коленно-кистевое. В этом положении выполняются следующие упражнения:
— попеременное разгибание ног в коленном и тазобедренном суставах;
— поднимание прямой руки в сторону (вперед);
— одновременное поднимание руки и противоположной ноги;
— сгибание рук в локтевых суставах (отжимания на руках), при этом позвоночник должен быть в положении разгибания;
— ходьба на четвереньках по кровати.
Перечисленные упражнения подготавливают пациента к переводу в вертикальное положение, последовательно увеличивая нагрузку на мышцы туловища. Продолжительность занятия возрастает до 40 мин, проводится 2 раза в день. При выполнении упражнений необходимо следить за правильным положением позвоночника. Нельзя допускать его сгибания.
Помимо ЛГ в этом периоде используется ручной и аппаратный массаж. Массаж спины начинают после поворота больного на живот. Как правило это конец третьей недели после травмы, когда пациент без затруднений лежит на животе 20-30 мин. Массаж ног добавляется непосредственно перед подъемом и продолжает выполняться в первые дни после него.
За 2-3 дня до перевода в вертикальное положение больному с целью адаптации к вертикальному положению разрешают встать на колени с опорой руками на спинку кровати. В этом положении выполняются движения головой, разгибание туловища, наклоны в стороны с небольшой амплитудой. Тестом, характеризующим готовность мышечной системы к подъему, является удержание положения «ласточка» 3 мин. Вставать разрешается минуя положение сидя, т.е. из положения лежа на животе или из коленно-кистевого положения.
После подъема начинается заключительный четвертый период лечения. В это время продолжаются занятия ЛГ по методике третьего периода с добавлением упражнений в исходном положении стоя: динамические упражнения для всех мышечных групп верхних конечностей; полуприседания, опираясь руками на спинку стула; небольшие наклоны туловища назад, в стороны; ходьба на месте и по палате.
Противопоказаны в этом периоде наклоны вперед и ротационные движения в позвоночнике (повороты туловища).
Как уже отмечалось, после подъема больного лечение не прекращается, так как полной консолидации в эти сроки не происходит.
Четвертый период длится до 5-6 мес. после перелома, на амбулаторном этапе лечения. Необходимо соблюдать следующие рекомендации: 1) продолжить занятия ЛГ дома или в поликлинике (упражнения выполняют в различных исходных положениях для поддержания силы и выносливости мышц спины и брюшного пресса); 2) занятия плаванием, ходьба на лыжах по ровной местности; 3) сидеть разрешается не ранее 3-4 мес. после травмы. Сидеть рекомендуется на стуле с прямой спинкой, с опорой на нее. Не следует сидеть в низком кресле. При вставании необходимо держать спину прямой и помогать себе, опираясь руками на бедра или подлокотники стула; 4) не разрешаются ношение тяжестей, подъем тяжелых предметов с пола, бег, прыжки, упражнения на мобилизацию позвоночника, домашняя работа с длительным наклонным положением туловища. Данные рекомендации строго выполняются до 6 мес. с момента перелома.
Особенностями функционального метода лечения у пожилых людей, как и у детей, являются более ранние сроки перевода в вертикальное положение (по истечении месяца с момента травмы). После подъема рекомендуется фиксация поясничного отдела ортопедическим поясом. Так у детей школьного возраста функциональной лечение неосложненных компрессионных переломов грудного и поясничного отделов позвоночника проводиться по методике разработанной Назаровой И.Ф., Иларионовым В.П., Васильевой К.В. (1975-1983) и также подразделяющейся на 4 периода:
1 период – первые 6-8 дней со дня травмы;
2 период – с 7-9 дня по 21-35 день после травмы;
3 период – с 22-26 по 35-45 день с момента травмы;
4 период – с 36-46 дня до 2,5-3 мес. после травмы.
Особенности методики физической реабилитации при использование одномоментной или постепенной реклинации (расправления)позвоночника.
При переломах тел позвонков со значительной передней компрессией (1/ 2 и более высоты позвонков проводят одномоментную или постепенную реклинацию позвонков, затем для сохранения достигнутой коррекции накладывают гипсовый корсет.
Реклинация состоит в том, чтобы придать позвоночнику положение гиперлордоза (переразгибания) в области поврежденного позвонка. При этом передняя продольная связка позвоночника натягивается и расклинивает позвонок. Положение гиперлордоза достигается на специальном ортопедическом столе за 40-50 мин. Больным, имеющим серьезные сопутствующие заболевания, проводят постепенную реклинацию на изгибающемся винтовом подъемнике А.В. Каплана, А.И. Гаевского и А.И. Антонова (рис 5.2). Больной находится на вытяжении за лямки на реклинаторе. После анестезии перелома реклинатору придают положение прогиба на 1/3 возможной высоты, на следующий день – 2/3, на третий — четвертый день – полного прогиба. При успешной реклинации позвонка на 8-15 дней после нее накладывают гипсовый корсет. До наложения корсета занятия ЛГ проводятся по методике 1-го периода функционального метода.
После наложения гипсового корсета в течение 2-х недель методика занятия ЛГ соответствует 2-му периоду функционального метода.
Добавляются изометрические напряжения мышц под гипсовым корсетом длительностью сначала 2-3 с., затем 5-7 с. с многократным повторением. В дальнейшем, до снятия гипсового корсета, используются все исходные положения. Укрепление мышц туловища в основном проводится за счет изометрической тренировки. Упражнения для конечностей в положениях лежа могут выполняться с дополнительным отягощением;
После снятия гипсового корсета выполняются упражнения третьего и четвертого периодов функционального метода. Назначаются ручной или подводный массаж мышц спины, плавание. После компрессионных переломов позвоночника приступать к работе, не требующей физической нагрузки, рекомендуется через 4-5 мес., к легкому физическому грузу – через 5-6 мес., к тяжелому – 12-16 мес.
Источник