После ушиба колена не разгибается колено
Скованность, ограниченность в подвижности коленного сустава – следствие целого ряда факторов. Чаще всего колено плохо сгибается и разгибается из-за нарушений в связочного аппарата или суставных травм, которые не были вылечены до конца.
Диагностирование заболеваний коленных суставов
Установить причины, по которым не сгибается или не разгибается колено, можно после тщательной обследования. Сначала проводится внешний осмотр. Для получения дополнительных сведений о состоянии костной ткани назначается рентгенографическое исследование.
В ряде случаев ограниченность подвижности колена вызвана ревматологическими патологиями. Чтобы исключить этот фактор, больному назначают анализ крови, который в случае воспалительного процесса покажет наличие С-реактивного белка.
Если больной отмечает у себя ограниченность подвижности без дополнительных симптомов, возможна контрактура — потеря способности растягивания связок и сухожилий и одновременное укорачивание продольных мышц. Образование ложных связок мешает суставу и его компонентам полностью выполнять природные функции.
Из аппаратных методов диагностирования наибольшей информативностью обладает магнитно-резонансная томография и артроскопия. Последний метод позволяет проводить хирургические манипуляции.
Почему колено не разгибается и не сгибается
Причины, по которым не разгибается и не сгибается колено до конца, достаточно разнообразны: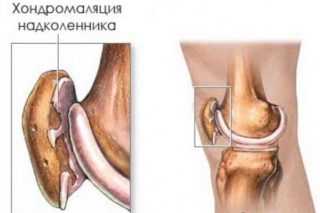
- артрит;
- артроз;
- нарушение целостности менисков, связочного аппарата;
- травматическое поражение колена;
- бурсит;
- хондромаляция надколенника;
- защемление нервов;
- остеохондроз, локализирующийся в поясничном отделе.
Артроз
Патология коленного сустава имеет дегенеративно-деформирующий характер. В процессе развития заболевания синовиальная жидкость изменяет свой состав, начинается разрушение хрящевой ткани и других суставных элементов.
Скованность сочленения – признак ранней стадии артроза. Начало движения после утреннего пробуждения достаточно болезненное. Неприятные ощущения исчезают после того, как человек пройдет некоторое расстояние. Нередко скованность сопровождается хрустом.
Невозможность разогнуть ногу в колене становится все более выраженной ко второй стадии артроза. Наблюдаются и другие клинические проявления:
- область вокруг колена становится горячей на ощупь, часто приобретает красноватый оттенок;
- при ходьбе четко слышится хруст;
- болевые ощущения становятся постоянными.
Третья стадия артроза сопровождается полным разрушением хряща, из-за чего колено утрачивает возможность выполнять анатомические функции.
Артрит
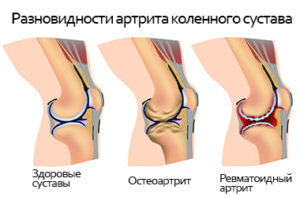
Воспалительный процесс охватывает около- и внутрисуставные области. Любые движения вызывают сильные болевые ощущения. Медицинской практикой отмечается, что они локализируются чаще всего в передней части сустава.
У больных артритом колено не сгибается до конца, дополнительно отмечаются такие клинические признаки:
- хруст во время движений;
- сустав отекает;
- в период покоя ощущается боль;
- повышение местной температуры;
- визуально заметная деформация сочленения.
Нарушение целостности менисков
Мениски состоят из хрящевых волокон. Располагаются между большеберцовой и бедренной костью, выполняют амортизирующую функцию. Помогают распределять нагрузку, стабилизировать сочленение и защищать хрящ от избыточного напряжения.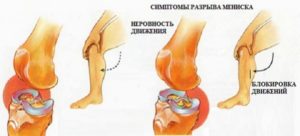
Выделяется несколько видов нарушения целостности менисков:
- отрыв от места, к которому хрящевая ткань прикреплена;
- растяжение;
- воспалительный процесс;
- разрыв тела мениска;
- нарушение целостности задних и/или передних рогов.
В случаях, когда больной отмечает сильные боли или блокировку при попытке разогнуть коленный сустав, можно подозревать растяжение или полный разрыв переднего рога мениска. Причины, по которым не сгибается нога в колене, чаще всего следует искать в повреждениях заднего рога.
Клинические проявления повреждения менисков кроме ограниченности подвижности:
- резкая, острая боль;
- образование выпота;
- атрофия мышечного аппарата;
- отек сочленения;
- щелчок при попытке согнуть ногу;
- повышение местной температуры.
Повреждение связок
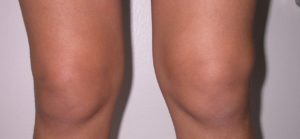
Отечность коленного сустава может указывать на повреждение связок
Распространенная среди спортсменов травма бывает нескольких типов: частичный, неполный и полный разрыв связок. Чаще всего повреждается наружная связка, расположенная сбоку. Может сочетаться с полным или частичным отрывом головки малоберцовой кости. Клиническая картина представлена такими явлениями:
- острый болевой синдром;
- ограниченность подвижности;
- отечность;
- патологическая подвижность сустава в случае полного разрыва;
- спазм мышечного аппарата.
Ревматоидный артрит
Дегенеративно-дистрофическое заболевание сопровождается поражением или полным разрушением хряща, потерей подвижности и деформацией колена. Любые попытки согнуть или разогнуть конечность оканчиваются мучительным приступом боли.
Заболевание протекает в двух формах – острая и хроническая. Медицине до сих пор неизвестна точная причина развития ревматоидного артрита. Однако установлена и экспериментально подтверждена связь между возникновением патологии и вирусными инфекциями. Важную роль играет наследственность. Если в анамнезе близких родственников есть ревматоидный артрит, высока вероятность, что у потомков будет диагностировано это заболевание.
Патология имеет несколько степеней тяжести. Неприятные ощущения отмечаются уже на первой стадии, однако боль и ограниченность возникают исключительно во время и после нагрузки на сочленение.
Иные клинические проявления ревматоидного артрита:
- покраснение кожи в области пострадавшего сочленения;
- отечность, припухлость сустава.
Подагрический артрит
Заболевание возникает из-за отложения солей мочевой кислоты в сумке сустава. Начинается окостенение элементов сустава, со временем они утрачивают природную эластичность, подвижность. Все это сопровождается болевым синдромом.
Боль, возникающая во время сгибания колена – типичный признак подагры. Локализация неприятных ощущений – передняя и задняя часть коленного сустава.
Подагра в коленях диагностируется крайне редко. Чаще всего патологический процесс развивается в более мелких суставах.
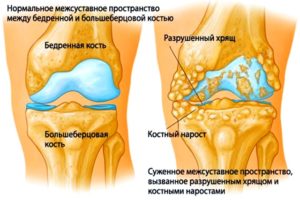
Деформирующий остеоартроз
Патологический процесс, при развитии которого больной утрачивает возможность свободно и полностью сгибать сустав, движение сопровождается болью. Клиническая картина деформирующего остеоартроза:
- отдающие в голень и бедро боли;
- натягивание кожи над пораженным суставом;
- утрата сочленением анатомические формы;
- сужение щели между элементами сустава, образование остеофитов (костных наростов).
Правила оказания первой помощи
Первая медицинская помощь необходима в случае нарушения подвижности коленного сустава из-за травмы. В первую очередь фиксируется поврежденный участок. Для этого подойдет эластичный бинт.
Потребуется источник холода для устранения отечности, обезболивающее средство, помогающее снизить вероятность развития болевого шока.
Разгибать или сгибать поврежденное сочленение через силу строго запрещено.
Пострадавшего нужно в максимально короткие сроки доставить в медицинское учреждение.
Лечебная тактика и реабилитация
Суть терапевтической программы определяется заболеванием, ставшим причиной нарушения подвижности. Медикаментозная терапия дополняется физиотерапевтическими процедурами. В ряде случаев проводится оперативное вмешательство.
Хирургические методы – радикальные. К их применению прибегают в крайних случаях. Существует несколько вариантов операций:
- артроскопия;
- частичная замена элемента сустава;
- полная замена сочленения.
Артроскопия — малоинвазивный метод оперативного вмешательства. В области пораженного колена делается от 2 до 3 небольших разрезов для введения инструментов, один из которых оборудован камерой. Врач может с максимальной точностью установить степень поражения сустава и контролировать действия во время операции.
Во время артроскопии удаляют осколки сустава, пораженные патологическим процессом ткани. Провести частичное или полное протезирование этим методом невозможно. Преимущество такого типа операции — короткий период реабилитации – от 14 до 16 дней.
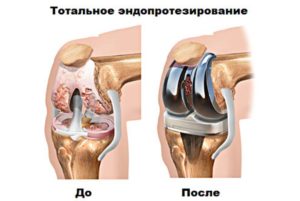
Замена сустава показана при необратимых разрушениях хрящевой ткани
Частичное или полное протезирование показано в тех случаях, когда патологический процесс развился настолько, что не может быть остановлен медикаментами. Результатом вмешательства является восстановление анатомической функциональности коленного сустава.
Приступать к разрабатыванию сустава после перенесенной операции можно исключительно по согласованию с лечащим врачом. Для дополнительного обезболивания назначаются инъекции непосредственно в полость сочленения. Альтернатива – мази, компрессы, оказывающие аналогичный эффект.
Лечебная гимнастика, массаж помогают восстановить кровообращение, укрепить мышечный аппарат, ускоряют возобновление природной подвижности.
На время лечения и реабилитации больному следует выбирать комфортные модели обуви с ортопедическим профилем. Следует уделить внимание рациону питания: в нем должно присутствовать много фруктов, овощей, молочных продуктов. Дополнительными источниками витаминов и микроэлементов являются БАДы.
Источник
Не разгибается и не сгибается колено
Часто врачи сталкиваются с проблемами суставов. Люди жалуются на то, что не сгибается колено, первопричины бывают разными: простое переутомление или же патология. Колени играют важную роль в двигательном аппарате, принимают на себя основные нагрузки при физическом труде, активном отдыхе, занятиях спортом. Но коленный сустав легко уязвимый.

Причины из-за которых колено не разгибается и не сгибается до конца
Если колено не сгибается до конца, чаще всего обнаруживаются следующие заболевания:
- Контрактура. Из-за уменьшения объема движений больно сгибать конечность, также боль проявляется при нагрузках и ходьбе, наблюдается потеря гибкости сухожилий, отек, скованность движений.
- Артрит. Появляется при отсутствии нагрузки, мышцы начинают атрофироваться. Характеризуется повышенной температурой, отеком, хрустом суставов, тяжело разогнуть ногу, беспокоит острая боль в ночное время.
- Рекурвация или «разболтанность» связок и сухожилий. Нога выгибается, а коленная чашечка смещается назад. Когда делается упор на ноги, колени выгибаются в обратную сторону.
- Остеохондроз. Абсолютная дистрофия мышц, когда заклинило седалищный нерв. Неприятные ощущения проявляются в бедре, а позже и в колене.
- Травмы колена. После травмы и нарушения целостности суставных структур и мягких тканей нога опухает, не гнется.
- Бурсит. Характеризуется воспалением слизистых сумок, окружающих сустав. При прогрессировании не выпрямляется и не сгибается нога.
- Гонартроз. Дегенеративно-дистрофическое заболевание, при котором не гнутся колени при нагрузках.
- Растяжение. Коленка отекает, возникает гематома, также характерна неподвижность, резкая боль.
Опасной болезнью является разновидность остеохондроза — Патология Осгуда-Шляттера. Если не уделить должного внимания контрактуре, неприятные симптомы распространятся на всю конечность, которая со временем полностью утратит подвижность. Это заболевание, в большинстве случаев, наблюдается у мужчин.
Диагностика
Для установки причины и соответственно верного лечения, необходимы обследования пациента квалифицированным специалистом. Строение коленного сустава непростое — для определения поврежденного элемента, врач проводит полный осмотр:
- рентген;
- анализы крови;
- ультразвуковое исследование;
- МРТ;
- артроскопия.
Способы терапии
Что делать, если болит нога?
Если колено не разгибается до конца и это причиняет дискомфорт, видоизменяя походку и осанку, устраняется этот дефект с помощью таких способов:
- Важно защитить ногу от активных нагрузок: конечность располагать горизонтально с помощью валика, если пациент должен сидеть, ногу необходимо положить на стул.
- На травмированный сустав рекомендуется наложить бандаж.
- Необходимо принимать обезболивающие, противовоспалительные препараты, также избавиться от болевых ощущений и опухлости можно путем применения холодных компрессов.
- Использовать народные средства, например, делать повязки из капусты, сырой картошки или крапивы.
- Предварительно проконсультировавшись с доктором, применять согревающие либо охлаждающие мази. Они быстро возобновляют работу суставов и помогут избавиться от болезненности, отеков.
Почему нужны физиотерапевтические процедуры?
Физиотерапия необходима, чтобы убрать воспаление, а также для профилактики, когда плохо сгибается нога или подгибается колено. Тренер разрабатывает индивидуальный комплекс упражнений и контролирует их выполнение. Если пациенту не комфортно, неудобно, то упражнение заменяется другим, более подходящим, иначе гимнастика ухудшит состояние пациента. Как только больной начал правильно делать гимнастику, без помощи врача, ему разрешается делать занятия дома. Но иногда тренер должен удостовериться в эффективности лечения. Зарядку нужно выполнять регулярно, в противном случае она не поможет.
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.
Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.
При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Разработка коленного сустава после травмы

Rак разработать колено после гипса
Коленное суставное сочленение представляет собой важную составляющую опорно-двигательного аппарата. Так как на колено оказываются большие нагрузки, оно чаще всего подвергается травматизму. Повреждение сустава приводит к ограничению двигательной активности больного, что в результате значительно снижает качество жизни.
Травмы и различные недуги в некоторых случаях требуют наложения гипсовой повязки на коленный сустав или даже оперативного вмешательства, которое помогает восстановить его целостность. Но после того как этот этап будет пройден, необходимо знать как разработать колено после гипса, чтобы вернуть конечности работоспособность. При этом очень важно чтобы реабилитация была комплексной и включала в себя не только терапевтические методики, но необходимые упражнения, которые помогут суставному сочленению быстрее прийти в форму.
Без правильной разработки поврежденного колена, чаще всего пациент сталкивается с различными неблагоприятными последствиями, которые могут не только повлиять на полноценную двигательную активность, но и вовсе привести к инвалидизации. Именно по этой причине разработка коленного сустава нужна не только после снятия гипсовой повязки, но и после оперативных вмешательств по его восстановлению.
Реабилитация после длительного неподвижного состояния конечности, необходима для того чтобы предупредить и устранить тугоподвижность, поддержать нормальный тонус мышц, улучшить кровоток и избежать трофики в пострадавшей нижней конечности. Все эти меры необходимы для того, чтобы пациент смог жить также как до получения травмы.
Неважно, какая травма коленного суставного сочленения диагностирована, без восстановительной терапии никак не обойтись. Объемы и интенсивность выбранных методик, должен назначить врач, отталкиваясь от характера повреждения и его сложности.
Реабилитация
Реабилитация будет эффективна только в том случае, если она будет выполняться комплексно. Она состоит из различных методик, которые можно использовать как самостоятельно, так и сочетать с другими, назначенными специалистом. Для получения эффективных результатов необходимо использовать методики, представленные:
- Медикаментозной терапией.
- Массажными процедурами.
- Лечебными упражнениями.
- Физиотерапией.
Использование каждого из вышеописанных методов будет зависеть от ситуации и показаний травматолога.
Особенности
Гипс накладывают на разные сроки, которые могут составлять от тридцати дней, до пары месяцев. Все это время колено будет полностью обездвижено, а эпидермис под повязкой будет лишен доступа кислорода.
После того как гипсовая повязка будет снята, перед пациентом встанут сразу несколько проблем. Во-первых, кожа на ноге станет сухой и начнет шелушиться, так как к ней длительное время не поступал воздух. Чтобы устранить шелушение, кожу необходимо помыть водой с мылом и обработать смягчающим лосьоном. Во-вторых, может развиться контрактура, атрофический процесс мышечных тканей и тромбоэмболия сосудистой сетки конечности. Чем дольше нога находилась в гипсе, тем больше возможность того, что могут возникнуть вышеописанные осложнения.
Если врач диагностировал гемартроз коленного сустава после снятия гипса, то возможны повторные кровоизлияния в суставное сочленение, которые будут повторяться и в дальнейшем. В таком случае необходимо некоторое время (от двух месяцев до полугода) походить в эластичной повязке. Сколько будет необходимо времени, на восстановительный процесс будет зависеть от причин, которые спровоцировали недуг и индивидуальных особенностей организма больного.
Чтобы сократить возможные осложнения до минимума, сразу после снятия гипсовой повязки необходимо начать разрабатывать коленное суставное сочленение, а это возможно, только в случае выполнения комплексных реабилитационных мер, о которых уже упоминалось выше.
Насколько быстро наступит, полное выздоровление будет зависеть от пациента и соблюдения предписаний, оставленных ему травматологом.
Разработка
Контрактура коленного сустава
После того как с травмированной конечности будет снят ортез или гипсовая повязка, травматолог назначит больному специальную лечебную гимнастику и массажные процедуры, что пациент смог разрабатывать сустав.
Зачем необходимо это делать? В то время пока конечность находится в неподвижном состоянии, в коленном суставном сочленении замедляется кровообращения и метаболические процессы в мышечных и сухожильных тканях. Если гипс приходится носить долго, то начинается атрофический процесс. В итоге появляется контрактура, которая не позволяет травмированной нижней конечности полностью сгибаться и разгибаться. Этот процесс чаще всего вызывает рубцовое стягивание эпидермиса, стягивание сухожильного или мышечного аппарата или болевой синдром.
Вернуть суставному сочленению подвижность, можно только выполняя специальные упражнения и проводя массажные процедуры. Они помогают улучшить кровоток в поврежденных тканях, улучшить обменные процессы, повысить мышечный тонус, снять контрактуру, укрепить связочный аппарат и мениски, а также улучшить общее состояние пациента.
В разработке суставного сочленения помогают и массажные процедуры. Их проводят еще тогда, когда нижняя конечность находится в ортезе, а после его снятия массаж является обязательной составляющей восстановительного процесса.
Необходимо учесть, что массировать можно не само колено, а окружающие его участки. Массаж обладает спазмолитическим действием, убирает припухлость и алгию. С его помощью можно подготовить и разогреть мышечный аппарат перед выполнением гимнастических упражнений.
Для устранения опухлости используется лимфодренажная массажная техника. Позже используют мануальную технику, позволяющую ускорить процесс разработки суставного сочленения.
Одной из самых важных методик, используемых при травме колена, является лечебная гимнастика. Упражнения для разработки коленного сустава позволяют снять не только контрактуру, но и вернуть мышечному аппарату работоспособность, после того как была снята гипсовая повязка. Какую именно гимнастику должен выполнять пациент будет решать реабилитолог. Первое время после снятия ортеза, больному необходимо выполнять простую изометрию. Далее, нагрузку необходимо увеличивать, добавляя упражнения с динамическими и статическими функциями.
Если пациент во время гимнастики чувствует боль, то выполнять их нужно при помощи специальных CPM-аппаратов. Подобные устройства позволяют выполнять гимнастику пассивного типа, которая не вызывает алгии и напряжения в мышцах.
По прошествии недели после снятия ортеза можно начинать выполнять упражнения активного типа. В первую неделю на поврежденную конечность нельзя опираться и ходить можно только используя костыли.
Чаще всего для разработки поврежденного колена реабилитологи назначают следующую лечебную гимнастику:
- Перед выполнением упражнений конечность необходимо разогреть. Для этого ложимся на спину, и разжимаем пальцы на стопе около минуты, а затем делаем десять круговых движений ступней. Разогрев необходим для улучшения кровотока. Оно защищает от повреждений ослабленных сухожилий и связок после ношения ортеза.
- Далее, следует восстановительная гимнастика. Ложимся на спину, выпрямляем поврежденную конечность, напрягаем бедренные мышцы и поднимаем ногу. Ее необходимо продержать на весу около пяти секунд, затем положить на пол и расслабить. Выполнять упражнение нужно десять раз.
- В следующем упражнении положение не меняется. Нижние конечности сгибаем в коленных суставах так, чтобы это движение не вызывало дискомфорта. Пятки необходимо прижать к гимнастическому коврику и напрячь бедренные мышцы. В напряженном состоянии держим их около пяти секунд, затем можно расслабиться. Выполняется данное упражнение десять раз.
- Положение остается без изменений. Травмированную нижнюю конечность сгибаем в тазовом и коленном суставно сочленении, при этом поддерживая ногу под коленкой. В медленном темпе выпрямляем ногу в суставе и удерживаем ее в таком положении около пяти секунд. Расслабляемся. Упражнение повторяем десять раз.
- Становимся у стены. Выпрямляем повреждённую ногу в суставе на сорок пять градусов. Удерживаем конечность на весу около семи секунд, затем не спеша опускаем ее назад. Повторяем десять раз.
Выполнять гимнастику необходимо в неспешном режиме. Увеличивать количество упражнений нужно только тогда, когда вам об этом скажет доктор. Также необходимо фиксировать колено эластичными бинтами.
Физиотерапия
Физиотерапевтические процедуры помогают ускорить восстановительный процесс. Их назначают сразу после снятия гипсовой повязки. Они подготавливают суставное сочленение к физической активности, уменьшая опухлость, алгию и спазмы. Физиотерапия, представлена:
Медикаменты
После снятия ортеза зачастую пациент сталкивается с алгией или другими дискомфортными ощущениями. Все эти неприятные ощущения вызывают воспаления, отеки и спазмирование мышечного аппарата. Для устранения подобной симптоматики необходимо применять медикаментозную терапию, которая представлена:
Но прежде чем применять какие-либо медикаменты, нужно посоветоваться с врачом и использовать их в комплексе с массажем, упражнениями и физиотерапией.
Выполняя все вышеописанные реабилитационные мероприятия, можно не только разработать коленное суставное сочленения без боли дискомфорта, но и вернуться к нормальной жизни в кратчайшие сроки.
Источники:
https://osteokeen.ru/problemy/fraktura/koleno-ne-sgibaetsya-i-ne-razgibaetsya-do-kontsa.html
https://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
https://nogi.guru/travmy/razrabotat-koleno-posle-gipsa.html
Источник