Рентгенография лучевой кости при переломе
Парная кость предплечья называется лучевой. Она является одной из важных в организме человека. Ее перелом – явление не редкое. Почему возникают подобные травмы, и как проводится рентгенография кости?
Неудачное падение
Перелом лучевой кости часто происходит, когда человек падает, вытягивая руки. Такое обычно случается на скользкой местности. В зависимости от положения кисти во время травмы происходит разное смещение отломков.

Неудачное падение
Увеличение количества техники, разнообразного оборудования также способствуют росту переломов лучевой кости.
Виды переломов
Во время перелома лучевой кости страдает подвижность предплечья, больной ощущает всю тяжесть травмы.
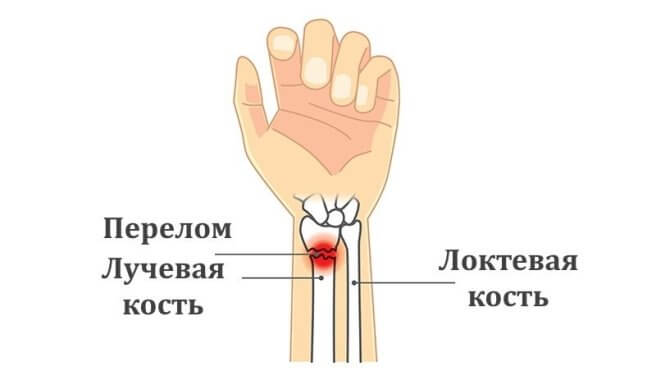
Участок кости, который находится ближе к кисти, особенно подвержен переломам. Его называют перелом луча в типичном месте. На фото вы видите рентгеновский снимок такого перелома.

Перелом лучевой кости в типичном месте
Когда человек падает, то инстинктивно выставляет руку. На лучевую кость приходится очень большая нагрузка, хоть и на короткое время. Типичный перелом может быть разгибательным и сгибательным.
Подобным переломам чаще подвержены женщины. Возможно по причине меньшей прочности костей, толщины костного слоя, изменениями в связи с менопаузой.

Разгибательный и изгибающий переломы
При травме части сломанной кости могут перемещаться. Это переломы со смещением. Они бывают:
- Закрытые, когда осколки сломанной кости находятся под кожей.
- Открытые, когда фрагменты кости разрывают кожу.
- Внутрисуставные переломы, если линия перелома расположена в суставной полости.
Реже встречается вколоченный перелом со смещением. При этом одна часть лучевой кости заходит в другую.
О переломе лучевой кости со смещением говорят такие признаки, как неправильное расположение, припухлость, ограниченность в месте перелома и болезненность при движении.
Чем больше костных отломков, тем тяжелее перелом. Смещение костных отломков можно распознать визуально. После этого для уточнения диагноза проводят рентген.
У детей часто встречается компрессионный перелом лучевой кости. Он случается, когда ребенок падает на руку с разогнутой в локтевом суставе рукой. Часто подобный перелом принимают за ушиб и обращаются за медицинской помощью спустя 1-2 дня.
Рентген
Рентгенография – это метод лучевой диагностики с применением рентгеновского излучения, он используется достаточно часто.
Методы рентгенографии большей частью не опасны для человека, облучение очень маленькое, не превышающее допустимых норм.
При исследовании руку пациента просвечивают и отображают на рентгенограмме, т.е. на снимке. Здесь можно увидеть структуру локтевой и лучевой кости, их положение, размеры, толщину.
Сделать диагностику помогает рентген перелома лучевой кости. На снимке в двух проекциях можно увидеть место перелома, расположение костей относительно друг друга и определить тяжесть травмы.
На рентгенограмме лучевая кость отображается в виде белого продолговатого образования (смотрите фото).

Расшифровка снимка
На рентгене лучевой кости после перелома будут видны линии излома в виде темных полосок разной толщины. Костные отломки разъединяются такими полосками.
Рентген лучевой кости в типичном месте делают после обращения пациента в травмпункт. Пострадавший жалуется на боли, травматолог может определить деформацию и отек лучезапястного сустава.
Чтобы выбрать правильное лечение на снимке нужно учесть угол наклона, высоту суставной поверхности лучевой кости. Обязательно отследить соотношение костей предплечья и запястья, характер травмы, состояние мягких тканей. При типичном переломе нужно сделать снимок в разных проекциях.
При переломе лучевой кости у ребенка диагноз ставится также по рентгену кисти. В норме срастание происходит примерно за месяц.
Следует помнить, что ионизирующее излучение воспринимается детьми больше, чем взрослыми. Организм ребенка развивается, и рентгеновский луч опасен для клеток, которые активно делятся. Рентген пациентам младше 14 лет сделают только по обоснованным показаниям. Рентгеноскопия назначается педиатрами редко. При назначении такого обследования соблюдают определенные меры безопасности. Рентгеновские лучи должны падать только на часть тела, которая исследуется, чтобы не превысить норму облучения.
Также ограничение этого вида исследования применяется и к беременным женщинам.
Вредно ли облучение
Дозы облучения невысокие. Но норму и меры безопасности следует соблюдать не только детям, но и взрослым.
Если рентген применять слишком часто и длительно, то могут проявиться нежелательные для здоровья последствия.
Проводились медицинские исследования по выявлению степени риска при высоких дозах облучения. Был сделан вывод, что если общая доза облучения ниже 10 рем (сюда же входит природное облучение и облучение на рабочем месте) для здоровья это безопасно, или риск минимален.
При рентгенографии костей руки эффективная доза облучения равна 0,001 мЗв. Это равно природному облучению, полученному менее, чем за один день. Поэтому рентген именно лучевой кости не причинит организму вреда. Это норма облучения.
Немного о лечении
Доктор определяет характер травмы, проводи необходимые исследования, и выбирают тактику лечения. При легких типичных переломах без смещения достаточно наложения повязки и гипса.
Перелом лучевой кости со смещением вправляется под местным наркозом вручную. При необходимости применяют специальные аппараты.
На место травмы накладывают шины на 1-1,5 месяца. После того, как отечность спадет, шины укрепляют мягкими бинтами, или используют круговую гипсовую повязку.

Гипсовая повязка при переломе
Чтобы исключить вторичное смещение еще раз проводится рентген. Врач оценит характер перелома и назначит повторные рентгенограммы. Обычно их проводят через 10, 21 и 30 дней после репозиции.
Если не лечить перелом лучевой кости, то она может срастись неправильно.
Итак, рентген – это испытанный и доступный метод, с помощью которого виден характер повреждения костей. При его проведение следует строго соблюдать все рекомендации врача.
Загрузка…
Источник
Сейчас в самом разгаре зима, на улицах гололед, участились падения, к тому же многие ездят кататься на коньках, горных лыжах и сноуборде, откуда в травмопункты (РТО) поступают один за другим с переломом эпиметафиза лучевой кости. Где же этот мифический эпиметафиз?
Все достаточно просто: это участок кости примерно в 2 см от края со стороны кисти, там кость ломается легче и чаще всего, поэтому такие переломы часто называют переломами луча в типичном месте. Такие переломы составляют 20-25% от общего числа переломов костей рук и 90% от переломов костей предплечья.У женщин переломы лучевой кости в «типичном месте» встречаются в 2,5 раза чаще, чем у мужчин. Возможная причина этого в том, что прочность костей у женщин в среднем в 1,3-1,5 раза меньше, как и толщина костного (плотного) слоя кости.
Наиболее часто переломы лучевой кости в «типичном месте» отмечаются у женщин старше 40 лет и у детей от 6 до 10 лет.
Если говорить о механизме травмы, то, как Вы наверняка догадались, чаще всего это падение с упором на кисть (согнутую или разогнутую), реже — прямой механизм травмы (например, удар по предплечью).
Диагноз ставится на основании рентгена. Трещин у взрослых людей не бывает (в отличие от детей), диагноз при наличие таковой будет звучать «перелом без смещения» и это чаще всего не влияет на метод лечения и сроки пребывания в гипсе, поскольку от смещения никто не застрахован.
Дальше попробую просто рассказать про виды переломов, какие из них опасны, какие нет, на что обратить внимание и как их можно лечить.При получении травмы лучше всего в течение 1-2 часов попасть в ближайший травмопункт, чтобы успеть до нарастания отека. Для той же цели лучше руку обездвижить (положить на картонку, дощечку) и держать выше пояса (своей силой или на широкой косынке (обязательно не на тонкой веревочке, поскольку это будет только усиливать отек). Далее схема примерно такая:
1. Если перелом открытый, Вам предложат ложиться, сделают прививку от столбняка (тут желательно помнить, когда Вас прививали, если прививали, до этого). При отказе от госпитализации назначат антибиотики, сделают анестезию и положат гипсовую лонгету (не циркулярную гипсовую повязку, а пластинку из гипса на тыльную и ладонную сторону предплечья). Это очень важный момент, поскольку первые 3-5 суток идет активное нарастание отека и при наличие такой циркулярной повязки может нарушиться кровообращение руки и кисти. Поэтому в первые 3 дня после травмы наложение циркулярной повязки противопоказано! Если же такой повязки избежать не удалось, то следить за рукой самостоятельно: пальцы должны быть обычной окраски (а не синими) , отек не должен нарастать, должна сохраняться возможность двигать пальцами, гипс не должен давить. Для помощи самому себе к руке надо прикладывать холод (заморозить бутылку со льдом) и держать руку выше пояса (своей силой или на косынке). Если же появляются и постепенно нарастают вышеперечисленные симптомы, то надо гипс снимать, чем быстрее, тем лучше. Да, это вызовет смещение отломков, но это можно поправить, а Вы себя обезопасите от очень неприятных вещей.
2.
Если перелом закрытый и простой (не касается сустава, то есть не внутрисуставной)
, то актуально описанное выше с момента анестезии и наложения гипсовой лонгеты.
На картинке крайней левый перелом — «простой» (внесуставной): остальные — варианты внутрисуставных переломов
Через 3-5-7 дней (в зависимости от сроков обращения после травмы) врач травмопункта должен рекомендовать Вам повторный прием по месту жительства, чтобы сделать повторный снимок (через гипс! Я знаю истории, когда врачи этот гипс умудрялись снять и вся репозиция была испорчена). Почему именно до конца 1-ой недели? потому что к этому времени при Вашем содействии должен уйти отек, а значит, лонгетка обязательно разболтается и перестанет удерживать отломки в нужном положении. Тут еще один важный момент: если Вы сами это почувствовали дома, то возьмите эластичный бинт и намотайте его сверху, подмотав повязку. Далее варианта развития 2:
а) отек был небольшой и/или Вы вовремя подмотали гипс, смещение не увеличилось и отломки стоят «красиво». тогда Вам фиксируют повязку (гипсом циркулярно или бинтом) и Вы так ходите еще 4-5 недель.
б) появилось так называемое вторичное смещение. Тогда Вам делают повторную репетицию, заново кладут гипс, теперь уже можно сразу циркулярный на те же 4-5 недель.
Перед снятием гипса необходимо сделать рентген и убедиться, что кость срастается (картина на рентгенограмме отстает от реального состояния костной ткани). Потом гипс снимают и — вуаля, мы приступаем к довольно энергоёмкой и не очень приятной части — ЛФК.
Обездвиженный в течение 5-6 недель лучезапястный сустав после снятия гипса не захочет сразу работать. Потребуется какое-то время, чтобы его разработать и вернуть ему былую подвижность. Начните с теплых ванночек с морской солью (температура 37 градусов): опустите туда руку минут на 10, потом начинайте движения: сгибание, разгибание кисти. Запаситесь терпением. Чтобы не тратить время на ванночки на работе, делайте упражнения без них. Не забывайте вернуться к нормальной жизни и стараться делать то, что делаете обычно по дому и на работе: это обычно помогает гораздо лучше. По возможности, запишитесь в поликлинику на физиотерапию.
Про внутрисуставные переломы, операции и сложности с репетициями расскажу в следующем посте.
Источник
Поскольку существует множество вариантов переломов дистального конца лучевой кости и множество способов их лечения, восстановительный период будет различным у разных пациентов. Более подробную информацию об этом вы сможете получить у своего лечащего врача.
Лечение боли
Боль при большинстве переломов сохраняется от нескольких дней до пары недель. Многие пациенты легко справляются со своими болевыми ощущениями местными аппликациями льда, приданием конечности возвышенного положения и самыми простейшими безрецептурными лекарственными препаратами.
Доктор может порекомендовать вам комбинировать прием ибупрофена и парацетамола. В сочетании друг с другом они гораздо более эффективны, чем по отдельности.
Уход за гипсовой повязкой и раной
В некоторых случаях исходная гипсовая повязка по уменьшении отека расслабляется и заменяется на новую. Последняя снимается через 6 недель после травмы.
Гипсовую повязку в процессе лечения не следует подвергать действию влаги. Когда вы принимаете душ, ее необходимо закрывать полиэтиленовым пакетом. Будучи намоченным, гипс высыхает достаточно долго. Если это произошло, рекомендуем воспользоваться феном для волос.
Большинство хирургических ран также нельзя мочить в первые 5 дней после операции или до момента снятия швов, в зависимости от того, что наступит раньше.
Возможные осложнения
После операции или после наложения гипса необходимо максимально быстро восстановить движения пальцев кисти. Если у вас не получается нормально двигать пальцами через 24 часа в связи с выраженным болевым синдромом или отеком, обратитесь с этим вопросом к врачу.
В такой ситуации доктор может ослабить гипс или послеоперационную повязку. В некоторых случаях для восстановления полноценной функции необходимы занятия с физиотерапевтом.
Некупируемый стандартными средствами болевой синдром может быть признаком комплексного регионарного болевого синдрома (рефлекторной симпатической дистрофии), который необходимо лечить максимально быстро и агрессивно с использованием медикаментозных средств и блокад.
Реабилитация и возвращение к повседневной активности
Большинство пациентов с переломами дистального конца лучевой кости без проблем возвращается к своей повседневной деятельности. Когда это произойдет, зависит от типа перелома, характера лечения и ответа организма на проводимое лечение.
Практически у всех пациентов сохранятся некоторая тугоподвижность лучезапястного сустава. Через 1-2 месяца после снятия гипса или после операции она обычно уменьшается и далее продолжает уменьшаться еще в течение 2 лет после травмы. При необходимости ваш лечащий врач через несколько дней или недель после операции или сразу после снятия гипса направит вас к физиотерапевту.
Большинство пациентов могут возобновить легкие физические нагрузки, например, плавание или тренировки в зале на нижнюю половину тела через 1-2 месяца после снятия гипса или 1-2 месяца после операции. Интенсивные физические нагрузки, например, лыжи или футбол, могут быть возобновлены через 3-6 месяцев после операции.
Отдаленные результаты
Полное восстановление обычно занимает не меньше 6 месяцев.
В течение первого года после травмы обычно сохраняются некоторые болевые ощущения при физических нагрузках, а иногда они могут сохраняться дольше или вообще постоянно, особенно это касается высокоэнергетических повреждений, пациентов в возрасте 50 лет или пациентов с исходным остеоартритом лучезапястного сустава. Тугоподвижность обычно выражена минимально и никак не влияет на функцию конечности в целом.
Одним из причин переломов дистального конца лучевой кости является остеопороз. Считается, что пациенты с такими переломами подлежат обследованию на это заболевание, особенно если у них есть и другие факторы риска остеопороза. Более подробно об этой проблеме вы можете поговорить со своим лечащим врачом.
Источник
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
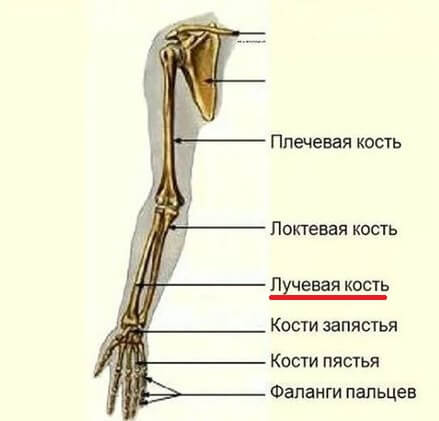
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
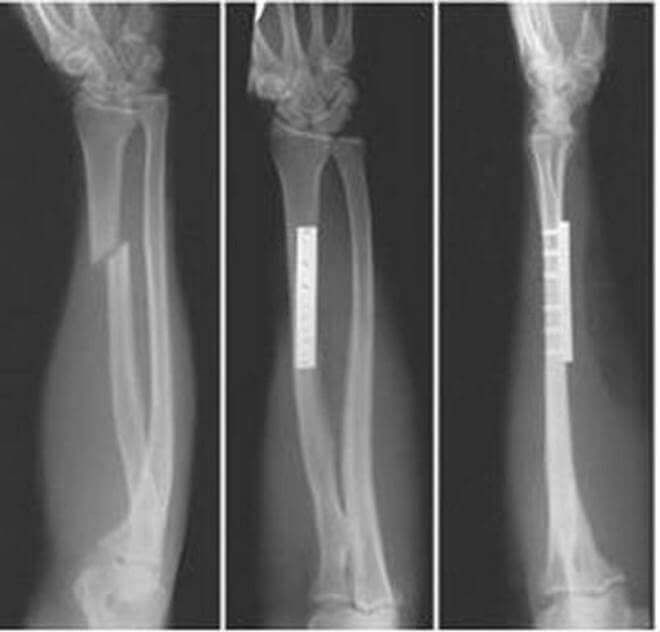
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
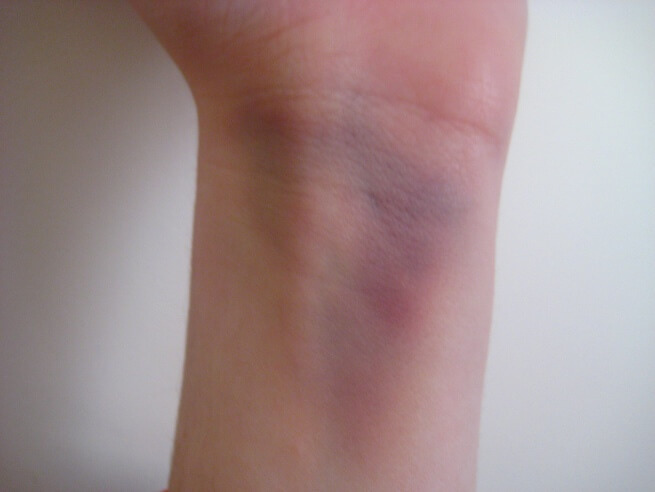
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
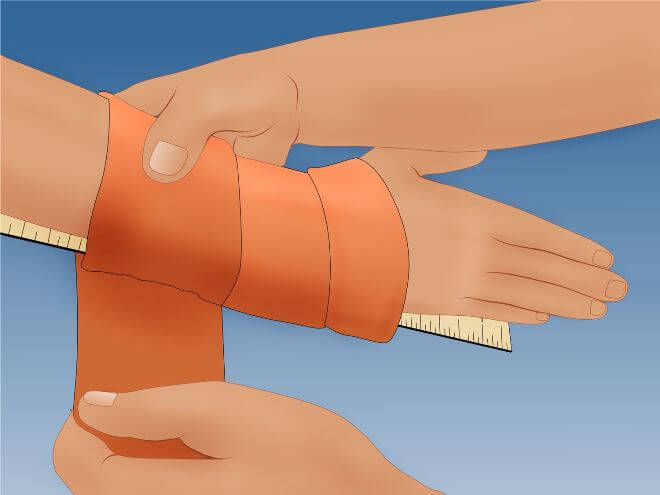
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
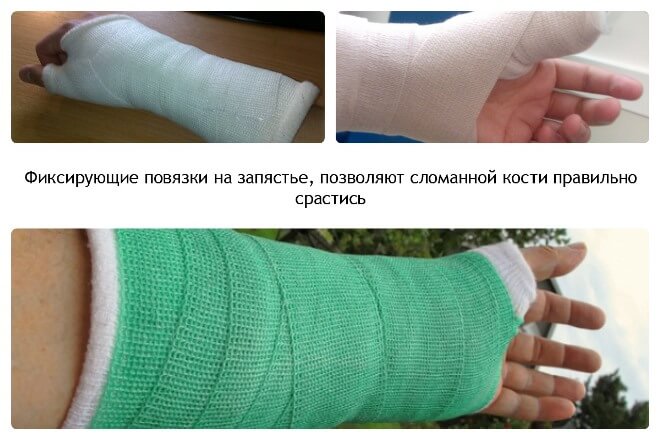
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстро