Винтообразный перелом ноги у ребенка
Вследствие прямого и непрямого воздействия на конечности человек может получить серьезную травму. Такое повреждение в медицине имеет название винтообразного перелома по спирали, поскольку внешне напоминает винт. Прямую травму можно получить при точном воздействии на голень, к примеру, после падения на ногу тяжелого груза или в результате стойкого давления. Непрямую травму люди получают вследствие косвенного воздействия. Это может быть прыжок с высоты на вытянутую ногу либо резкий поворот, когда стопа зафиксирована в определенном положении. Получить подобные травмы можно при катании на коньках.
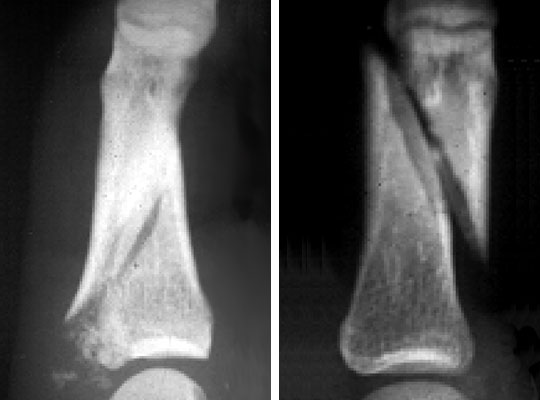
Перелом голени
При винтообразном переломе голени в большинстве случаев травма распространяется на обе ее кости. Малоберцовая кость может сломаться в результате прямого воздействия, а большеберцовая — за счет косвенной нагрузки. При подобном переломе смещения костей практически никогда не наблюдается благодаря малоберцовой кости, которая удерживает все сломанные части костей на месте. Винтовой перелом возникает вследствие скручивания или сгибания голени, когда стопа пребывает в неподвижном состоянии. При подобном повреждении в большинстве случаев отмечается нарушение целостности мягких тканей. Винтовой перелом костей всегда комплексный. Так, если травмируется нижняя часть одной из них, то вторая кость всегда страдает в верхнем отделе.
Косой или спиральный перелом
В случае косвенной травматизации, когда голень скручивается или сжимается, а стопа зафиксирована, возникает косой или спиральный перелом. Вместе с этим происходит перелом диафизов малоберцовой кости. Может случиться и так, что отломанные части костей смещаются, тогда есть высокая вероятность того, что нарушится целостность межкостной мембраны. Как проявляется винтообразный перелом?
Симптоматика
В зоне голени есть две кости – большеберцовая и малоберцовая. При винтовом переломе каждой из них пациент чувствует характерные симптомы. Например, если сломана малоберцовая кость, человек ощутит слабую боль, а на нижней конечности образуется небольшая припухлость. Однако подобная травма тяжело диагностируется, что обусловлено слабой симптоматикой.

Что касается большеберцовой кости, то при винтообразном переломе со смещением наблюдается наиболее выраженная симптоматика:
- гематома;
- сильная боль;
- в месте перелома образуется выраженная отечность;
- деформация голени;
- движения в области голеностопного или коленного сустава будут невозможными по причине сильной болезненности.
В определенных случаях острый край сломанной кости упирается в мягкие ткани. Его можно прощупать или заметить визуально.
В детском возрасте эти кости гибкие, в отличие от взрослых, поэтому при такой травме смещения обычно не наблюдается, потому что кусок кости удерживается надкостницей. Кроме винтообразного перелома большеберцовой кости, может случиться такого рода травма на руке.
Перелом руки
Подобная травма верхней конечности может происходить со смещением или без него. Основная причина перелома любой кости руки – это одномоментное интенсивное механическое воздействие на нее, например, падение с упором на руку, удар о твердый предмет или удар по руке таким предметом, укус хищных животных.
Диагностика
Любые диагностические мероприятия при винтообразном переломе начинаются с осмотра больного. Очень важно, чтобы человек как можно точнее описал ситуацию, при которой произошла травма. Как правило, винтообразный перелом может диагностировать только опытный специалист.
Первым делом доктор проверяет движения поврежденной конечности. Чтобы узнать, сломана ли кость, пациента просят подвигать ногой или рукой. Однако проводить подобную процедуру можно исключительно доктору, поскольку неправильные и грубые самостоятельные движения могут спровоцировать еще большие повреждения сосудов и тканей посредством острых костных частей.
Далее при диагностике винтообразного перелома врач проверяет крепитацию, которая представляет характерный звук, который можно слышать при движении поврежденной конечностью. Он напоминает специфический хруст, как будто лопаются пузыри. Для определения этого характерного симптома необходимо нажать на место предполагаемого винтообразного перелома. Помимо этого, чтобы проверить наличие повреждения, врач надавливает на участок самого перелома либо на пятку. Если человек при этом чувствует сильную боль, это означает, что кость сломана.
Рентген конечности
После проведения физикального осмотра необходимо сделать рентген конечности. Он достоверно подтвердит диагноз либо поможет исключить винтообразный перелом кости. Как правило, снимок делается в проекции спереди (сзади) и сбоку. Также при подтверждении диагноза специалист может прибегнуть к методам инструментальной диагностики.
Первая помощь
Для того чтобы снизить риск осложнений при описываемом виде перелома, необходимо оказать человеку первую помощь. Хорошо, если травмпункт рядом, и пациента можно транспортировать туда самостоятельно на личном автомобиле. Но в случаях, если больница находится далеко, до приезда скорой помощи нужно предпринять определенные меры.
Первое, что нужно сделать при получении винтообразного перелома, – принять обезболивающий медикамент. После этого следует максимально обездвижить конечность с помощью шины либо подручных средств. При наложении шины крайне важно действовать аккуратно, чтобы не причинить вреда пострадавшему.
Если перелом открытый, необходимо осуществить очистку раневой поверхности от загрязнений и инородных тел, после чего наложить на нее стерильную повязку. Если у человека наблюдается сильное кровотечение, может потребоваться жгут. Если перелом серьезный, у пациента может случиться шок, и в подобном случае пострадавшего нужно привести в чувства, то есть осуществить противошоковые мероприятия.
После оказания первой помощи в травмпункте рядом с домом надо доставить человека в больницу, где врачи поставят окончательный диагноз и определят тип лечения: консервативный или оперативный.
Лечение
Легче и быстрее всего вылечить перелом малоберцовой кости голени и костей руки. Подобные травмы в большинстве случаев происходят без смещения. Поэтому медики накладывают гипс и оставляют повязку максимум на 2 недели. За это время кость восстанавливается практически полностью без каких-либо осложнений или негативных последствий. Однако это касается переломов легкой степени тяжести, без смещения костей. При сложных переломах в большинстве случаев используется скелетное вытяжение. Серьезного и длительного лечения требуют переломы малоберцовой и большеберцовой костей одновременно, либо если сломана только большеберцовая кость.
Для лечения винтообразного перелома со смещением пациенту на 1,5 месяца накладывается гипсовый лонгет. В случае если повреждена большеберцовая кость, а ее обломки смещены, однако их легко можно зафиксировать на нужном месте, врачи осуществляют закрытую репозицию, после чего фиксируется травмированная конечность.
Аппарат Илизарова
Часто используется аппарат Илизарова на руке. Обычно он устанавливается на довольно долгий срок, продолжительность которого определяет врач. Устройство крепится с помощью спиц, которые пропускают в отверстия в кости. Пациент при этом находится под наркозом. Спицы скрещивают под углом в 90 градусов и фиксируют на кольце. Необходимая длина отмечается гайками. Впоследствии врач регулирует нужную длину. С помощью аппарата Илизарова части кости прилегают друг к другу плотно. Этот аппарат не позволяет им расходиться, поскольку фиксирует фрагменты.
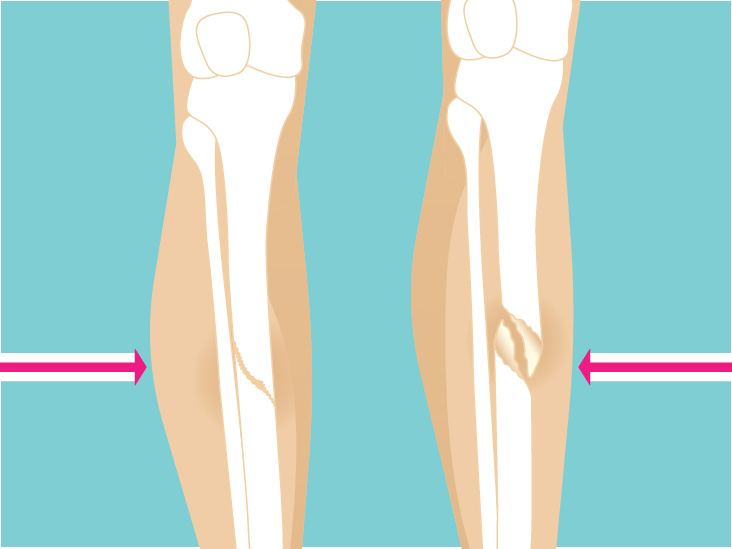
Скелетное вытяжение при переломе
Этот метод терапии подразумевает фиксирование костей с применением шины, грузов и спиц. В результате мышцы расслабляются, область перелома иммобилизуется, а кости срастаются. Методика позволяет сократить продолжительность лечения и реабилитации. Врач может наблюдать за процессом и при необходимости менять конструкцию. Срок наложения – не менее 1,5 месяцев. Не назначается скелетное вытяжение в детском и пожилом возрасте. Основным противопоказанием также является процесс воспаления в участке повреждения.
Перед скелетным вытяжением производится местное обезболивание. Процедуру проводит хирург с учетом требований стерильности используемых инструментов и помещения. Применяются металлические спицы Киршнера. С помощью дрели врач проводит спицу сквозь отверстия, сделанные в костной ткани, и крепит специальными фиксаторами кости. Снаружи для предотвращения инфицирования спицы закрывают стерильными салфетками. Натяжение спиц происходит сквозь скобу, установленную на ней.
Важным моментом эффективности этой технологии является расчет используемых грузов. Так, во время расчета нагрузки на конечность при травматизации бедренной кости используется масса ноги, составляющая 15 % массы тела. При переломах голени этот вес делят пополам.

Реабилитация
На полное восстановление после винтообразного перелома ноги требуется примерно четыре месяца. При оскольчатых переломах, наличии осложнений либо сочетанных травмах период реабилитации может занимать еще большее время — до полугода. Для того чтобы человек мог вернуть все способности костей после повреждения, в медицине используются определенные процедуры, к которым относятся:
- растирания и лечебный массаж;
- возобновление движений конечностью на ранних стадиях реабилитационного периода;
- лечебная физкультура;
- физиотерапия, необходимая для профилактики дистрофического процесса и раскрепощения движений;
- ограничение физической нагрузки;
- соблюдение диеты.
Такая травма лечится довольно сложно, поэтому и период реабилитации после нее более продолжительный, чем после более простых повреждений конечностей.
Мы привели подробно описание винтообразного перелома.
Источник
ðÅÒÅÌÏÍÙ ÇÏÌÅÎÉ Õ ÄÅÔÅÊ ÓÏÓÔÁ×ÌÑÀÔ ÂÏÌÅÅ ÐÏÌÏ×ÉÎÙ ÏÔ ÏÂÝÅÇÏ ËÏÌÉÞÅÓÔ×Á ×ÓÅÈ ÐÅÒÅÌÏÍÏ× ÎÉÖÎÉÈ ËÏÎÅÞÎÏÓÔÅÊ. ÷ÏÚÎÉËÁÀÔ ÐÒÉ ÐÁÄÅÎÉÉ (× ÔÏÍ ÞÉÓÌÅ É Ó ×ÙÓÏÔÙ), ÐÒÉ Á×ÔÏÄÏÒÏÖÎÏÊ ÔÒÁ×ÍÅ, ÐÒÑÍÏÍ ÕÄÁÒÅ É ÐÏÄ×ÏÒÁÞÉ×ÁÎÉÉ ÓÔÏÐÙ. ëÌÉÎÉÞÅÓËÉÅ ÐÒÏÑ×ÌÅÎÉÑ ÏÐÒÅÄÅÌÑÀÔÓÑ ÕÒÏ×ÎÅÍ ÐÅÒÅÌÏÍÁ. ðÒÉ ÐÏ×ÒÅÖÄÅÎÉÉ ×ÅÒÈÎÅÇÏ ÍÅÔÁÜÐÉÆÉÚÁ ÓÉÍÐÔÏÍÙ ×ÙÒÁÖÅÎÙ ÓÌÁÂÏ, × ÒÑÄÅ ÓÌÕÞÁÅ× ÒÅÂÅÎÏË ÍÏÖÅÔ ÏÐÉÒÁÔØÓÑ ÎÁ ÂÏÌØÎÕÀ ÎÏÇÕ. ðÒÉ ÐÅÒÅÌÏÍÁÈ × ÓÒÅÄÎÅÊ ÔÒÅÔÉ ÎÁÂÌÀÄÁÅÔÓÑ ÒÅÚËÁÑ ÂÏÌØ É ÏÔÅË, ÏÐÏÒÁ ÎÅ×ÏÚÍÏÖÎÁ, ÎÅÒÅÄËÏ ×ÏÚÎÉËÁÅÔ ÚÁÍÅÔÎÁÑ ÄÅÆÏÒÍÁÃÉÑ, ÏÔÍÅÞÁÅÔÓÑ ÐÁÔÏÌÏÇÉÞÅÓËÁÑ ÐÏÄ×ÉÖÎÏÓÔØ. ðÏ×ÒÅÖÄÅÎÉÅ ÄÉÓÔÁÌØÎÏÇÏ ÍÅÔÁÜÐÉÆÉÚÁ ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÏÔÅËÏÍ É ÉÎÔÅÎÓÉ×ÎÏÊ ÂÏÌØÀ. äÉÁÇÎÏÓÔÉËÁ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÎÁ ÏÓÎÏ×ÁÎÉÉ ÒÅÚÕÌØÔÁÔÏ× ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ É ÄÁÎÎÙÈ ÏÓÍÏÔÒÁ. ìÅÞÅÎÉÅ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÅ. ðÒÉ ÎÅÏÂÈÏÄÉÍÏÓÔÉ ÐÒÏ×ÏÄÉÔÓÑ ÒÅÐÏÚÉÃÉÑ, ÎÁËÌÁÄÙ×ÁÅÔÓÑ ÇÉÐÓ ÉÌÉ ÓËÅÌÅÔÎÏÅ ×ÙÔÑÖÅÎÉÅ, ÎÁÚÎÁÞÁÅÔÓÑ ÆÉÚÉÏÔÅÒÁÐÉÑ. èÉÒÕÒÇÉÞÅÓËÏÅ ×ÍÅÛÁÔÅÌØÓÔ×Ï ÔÒÅÂÕÅÔÓÑ ÒÅÄËÏ.
óÉÍÐÔÏÍÙ
õ ÄÅÔÅÊ ÍÏÌÏÖÅ 5-6 ÌÅÔ ÎÁÂÌÀÄÁÀÔÓÑ ÐÏÄÎÁÄËÏÓÔÎÉÞÎÙÅ ÐÅÒÅÌÏÍÙ ÂÅÒÃÏ×ÙÈ ËÏÓÔÅÊ, ÐÒÉ ËÏÔÏÒÙÈ ËÌÉÎÉÞÅÓËÁÑ ËÁÒÔÉÎÁ ÂÅÄÎÁ ÓÉÍÐÔÏÍÁÍÉ. ïÂÙÞÎÏ ÏÔÍÅÞÁÀÔÓÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ ÎÁ ÕÒÏ×ÎÅ ÐÅÒÅÌÏÍÁ É ÔÒÁ×ÍÁÔÉÞÅÓËÁÑ ÐÒÉÐÕÈÌÏÓÔØ. òÅÂÅÎÏË ÝÁÄÉÔ ÂÏÌØÎÕÀ ÎÏÇÕ, ÈÏÔÑ ÉÎÏÇÄÁ É ÎÁÓÔÕÐÁÅÔ ÎÁ ÎÅÅ. äÌÑ ÏÐÒÅÄÅÌÅÎÉÑ ÐÅÒÅÌÏÍÁ ×ÙÐÏÌÎÑÀÔ ÒÅÎÔÇÅÎÏÇÒÁÍÍÕ.
ðÒÉ ÐÅÒÅÌÏÍÁÈ ÄÉÁÆÉÚÏ× ËÏÓÔÅÊ ÇÏÌÅÎÉ ÓÏ ÓÍÅÝÅÎÉÅÍ ËÌÉÎÉÞÅÓËÁÑ ËÁÒÔÉÎÁ ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÂÏÌØÀ, ÏÔÅËÏÍ É ÎÅÒÅÄËÏ ËÒÏ×ÏÉÚÌÉÑÎÉÅÍ ÎÁ ÕÒÏ×ÎÅ ÐÅÒÅÌÏÍÁ, ÄÅÆÏÒÍÁÃÉÅÊ, ÐÁÔÏÌÏÇÉÞÅÓËÏÊ ÐÏÄ×ÉÖÎÏÓÔØÀ É ËÒÅÐÉÔÁÃÉÅÊ. âÏÌØÎÏÊ ÒÅÂÅÎÏË ÎÅ ÍÏÖÅÔ ÎÁÓÔÕÐÉÔØ ÎÁ ÎÏÇÕ É ÐÏÄÎÑÔØ ÅÅ.
ðÅÒÅÌÏÍÙ ×ÅÒÈÎÅÇÏ ÍÅÔÁÜÐÉÆÉÚÁ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ
÷ÙÄÅÌÑÀÔ Ä×Á ÔÉÐÁ ÔÁËÉÈ ÐÏ×ÒÅÖÄÅÎÉÊ: ÐÅÒÅÌÏÍÙ ÍÅÖÍÙÝÅÌËÏ×ÏÇÏ ×ÏÚ×ÙÛÅÎÉÑ É ÐÅÒÅÌÏÍÙ ÍÅÔÁÜÐÉÆÉÚÁ.
ðÅÒÅÌÏÍ ÍÅÖÍÙÝÅÌËÏ×ÏÇÏ ×ÏÚ×ÙÛÅÎÉÑ ×ÏÚÎÉËÁÅÔ ÐÒÉ ÒÅÚËÏÍ ÓËÒÕÞÉ×ÁÎÉÉ ÉÌÉ ÏÔËÌÏÎÅÎÉÉ ÓÏÇÎÕÔÏÊ ÇÏÌÅÎÉ. óÉÍÐÔÏÍÁÔÉËÁ ÓÔÅÒÔÁÑ. òÅÂÅÎÏË ÍÏÖÅÔ ÏÐÉÒÁÔØÓÑ ÎÁ ÎÏÇÕ, ÎÏ ÖÁÌÕÅÔÓÑ ÎÁ ÂÏÌÅ×ÙÅ ÏÝÕÝÅÎÉÑ ÐÒÉ ÓÇÉÂÁÎÉÉ ËÏÌÅÎÁ É ÈÏÄØÂÅ. ðÒÉ ÏÓÍÏÔÒÅ ×ÙÑ×ÌÑÅÔÓÑ ÐÒÉÐÕÈÌÏÓÔØ ÍÑÇËÉÈ ÔËÁÎÅÊ, Õ×ÅÌÉÞÅÎÉÅ ÏÂßÅÍÁ É ÓÇÌÁÖÉ×ÁÎÉÅ ËÏÎÔÕÒÏ× ËÏÌÅÎÎÏÇÏ ÓÕÓÔÁ×Á ÉÚ-ÚÁ ÇÅÍÁÒÔÒÏÚÁ. ä×ÉÖÅÎÉÑ É ÐÁÌØÐÁÃÉÑ ÂÏÌÅÚÎÅÎÎÙ.
äÌÑ ÐÏÄÔ×ÅÒÖÄÅÎÉÑ ÄÉÁÇÎÏÚÁ ÎÁÚÎÁÞÁÀÔ ÒÅÎÔÇÅÎÏÇÒÁÆÉÀ ËÏÌÅÎÎÏÇÏ ÓÕÓÔÁ×Á. ðÒÉ ÐÏ×ÒÅÖÄÅÎÉÑÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ÄÅÌÁÀÔ ÓÒÁ×ÎÉÔÅÌØÎÙÅ ÓÎÉÍËÉ ÏÂÏÉÈ ÓÕÓÔÁ×Ï×. ÷ ÓÏÍÎÉÔÅÌØÎÙÈ ÓÌÕÞÁÑÈ ÂÏÌØÎÏÇÏ ÎÁÐÒÁ×ÌÑÀÔ ÎÁ ëô ÉÌÉ íòô ËÏÌÅÎÎÏÇÏ ÓÕÓÔÁ×Á.
ìÅÞÅÎÉÅ
ðÁÃÉÅÎÔÁ ÎÁ ÎÅÓËÏÌØËÏ ÄÎÅÊ ÇÏÓÐÉÔÁÌÉÚÉÒÕÀÔ × ÄÅÔÓËÏÅ ÔÒÁ×ÍÁÔÏÌÏÇÉÞÅÓËÏÅ ÏÔÄÅÌÅÎÉÅ, Á ÚÁÔÅÍ ×ÙÐÉÓÙ×ÁÀÔ ÄÏÌÅÞÉ×ÁÔØÓÑ ÁÍÂÕÌÁÔÏÒÎÏ. ðÒÉ ÐÏÓÔÕÐÌÅÎÉÉ ×ÙÐÏÌÎÑÀÔ ÉÍÍÏÂÉÌÉÚÁÃÉÀ ÇÉÐÓÏ×ÏÊ ÉÌÉ ÐÌÁÓÔÉËÏ×ÏÊ ÌÏÎÇÅÔÏÊ. îÏÇÕ ÆÉËÓÉÒÕÀÔ ÐÏÄ ÎÅÂÏÌØÛÉÍ ÕÇÌÏÍ. ðÒÉ ÎÅÏÂÈÏÄÉÍÏÓÔÉ ÐÒÏ×ÏÄÑÔ ÐÕÎËÃÉÀ ËÏÌÅÎÎÏÇÏ ÓÕÓÔÁ×Á. çÉÐÓ ÎÕÖÎÏ ÎÏÓÉÔØ 3 ÎÅÄÅÌÉ. úÁÔÅÍ ÒÅÂÅÎËÕ ÎÁÚÎÁÞÁÀÔ ìæë.
ðÅÒÅÌÏÍ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ × ÏÂÌÁÓÔÉ ÍÅÔÁÜÐÉÆÉÚÁ
ðÅÒÅÌÏÍ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ × ÏÂÌÁÓÔÉ ÍÅÔÁÜÐÉÆÉÚÁ ×ÏÚÎÉËÁÅÔ ÐÒÉ ÐÁÄÅÎÉÉ ÎÁ ÐÒÑÍÕÀ ÎÏÇÕ (ÎÁÐÒÉÍÅÒ, ÐÒÉ ÐÒÙÖËÅ Ó ×ÙÓÏÔÙ). ïÂÙÞÎÏ ÔÁËÉÅ ÐÅÒÅÌÏÍÙ ÂÙ×ÁÀÔ ×ËÏÌÏÞÅÎÎÙÍÉ. ëÌÉÎÉËÁ ÓÔÅÒÔÁÑ. òÅÂÅÎÏË ÖÁÌÕÅÔÓÑ ÎÁ ÕÍÅÒÅÎÎÕÀ ÂÏÌÅÚÎÅÎÎÏÓÔØ ÐÒÉ Ä×ÉÖÅÎÉÑÈ É ÏÐÏÒÅ. ïÂÌÁÓÔØ ËÏÌÅÎÁ ÎÅÚÎÁÞÉÔÅÌØÎÏ ÐÒÉÐÕÈÛÁÑ. ðÁÌØÐÁÃÉÑ ÂÏÌÅÚÎÅÎÎÁ, ÓÉÍÐÔÏÍ ÏÓÅ×ÏÊ ÎÁÇÒÕÚËÉ ÐÏÌÏÖÉÔÅÌØÎÙÊ.
òÅÎÔÇÅÎÏÌÏÇÉÞÅÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÐÏÄÔ×ÅÒÖÄÁÅÔ ÄÉÁÇÎÏÚ. ÷ ÓÌÕÞÁÅ ÚÁÔÒÕÄÎÅÎÉÊ ÂÏÌØÎÏÇÏ ÎÁÐÒÁ×ÌÑÀÔ ÎÁ íòô ÉÌÉ ëô ËÏÌÅÎÎÏÇÏ ÓÕÓÔÁ×Á.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ ÓÔÁÃÉÏÎÁÒÎÏÅ, Á ÚÁÔÅÍ ÁÍÂÕÌÁÔÏÒÎÏÅ, × ÔÒÁ×ÍÐÕÎËÔÅ. òÅÂÅÎËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2-3 ÎÅÄÅÌÉ. ðÏ ÏËÏÎÞÁÎÉÉ ÉÍÍÏÂÉÌÉÚÁÃÉÉ ÂÏÌØÎÏÇÏ ÎÁÐÒÁ×ÌÑÀÔ ÎÁ ìæë.
ðÒÏÇÎÏÚ ÂÌÁÇÏÐÒÉÑÔÎÙÊ. ä×ÉÖÅÎÉÑ ×ÏÓÓÔÁÎÁ×ÌÉ×ÁÀÔÓÑ × ÐÏÌÎÏÍ ÏÂßÅÍÅ, ÒÏÓÔ ËÏÎÅÞÎÏÓÔÉ ÏÂÙÞÎÏ ÎÅ ÎÁÒÕÛÁÅÔÓÑ.
äÉÁÆÉÚÁÒÎÙÅ ÐÅÒÅÌÏÍÙ ÇÏÌÅÎÉ Õ ÄÅÔÅÊ
÷ 60% ÓÌÕÞÁÅ× ÎÁÂÌÀÄÁÅÔÓÑ ÐÅÒÅÌÏÍ ÏÄÎÏÊ ËÏÓÔÉ (ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ). ÷ 40% ÌÏÍÁÀÔÓÑ ÏÂÅ ËÏÓÔÉ. ëÁË ÐÒÁ×ÉÌÏ, ÐÏ×ÒÅÖÄÅÎÉÅ ÌÏËÁÌÉÚÕÅÔÓÑ × ÓÒÅÄÎÅÊ ÔÒÅÔÉ. ìÉÎÉÑ ÐÅÒÅÌÏÍÁ ÏÂÙÞÎÏ ÒÁÓÐÏÌÁÇÁÅÔÓÑ ËÏÓÏ, ÐÏ ÓÐÉÒÁÌÉ ÉÌÉ ÐÏÐÅÒÅÞÎÏ, ÒÅÖÅ ÎÁÂÌÀÄÁÀÔÓÑ ÍÎÏÇÏÏÓËÏÌØÞÁÔÙÅ ÐÅÒÅÌÏÍÙ.
ëÌÉÎÉÞÅÓËÉÅ ÐÒÏÑ×ÌÅÎÉÑ ÑÒËÉÅ, ÐÏÜÔÏÍÕ ÐÏÓÔÁÎÏ×ËÁ ÄÉÁÇÎÏÚÁ ÎÅ ×ÙÚÙ×ÁÅÔ ÚÁÔÒÕÄÎÅÎÉÊ. ðÏÓÌÅ ÐÁÄÅÎÉÑ ÉÌÉ ÕÄÁÒÁ ÐÏ ÎÏÇÅ ×ÏÚÎÉËÁÅÔ ÒÅÚËÁÑ ÂÏÌØ. òÅÂÅÎÏË ÎÅ ÍÏÖÅÔ ÎÁÓÔÕÐÁÔØ ÎÁ ÎÏÇÕ. ÷ ÏÂÌÁÓÔÉ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÁÂÌÀÄÁÅÔÓÑ ÐÒÉÐÕÈÌÏÓÔØ, ×ÏÚÍÏÖÎÁ ÇÅÍÁÔÏÍÁ. ÷ÙÑ×ÌÑÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ, ÏÐÒÅÄÅÌÑÅÔÓÑ ËÒÅÐÉÔÁÃÉÑ É ÐÏÄ×ÉÖÎÏÓÔØ ÏÔÌÏÍËÏ×.
òÅÎÔÇÅÎÏÇÒÁÆÉÀ ËÏÓÔÅÊ ÇÏÌÅÎÉ ×ÙÐÏÌÎÑÀÔ ÄÌÑ ÕÔÏÞÎÅÎÉÑ ÄÉÁÇÎÏÚÁ É ÏÐÒÅÄÅÌÅÎÉÑ ÔÁËÔÉËÉ ÌÅÞÅÎÉÑ. ëô ÏÂÙÞÎÏ ÎÅ ÔÒÅÂÕÅÔÓÑ. ðÒÉ ÐÏÄÏÚÒÅÎÉÉ ÎÁ ÉÎÔÅÒÐÏÚÉÃÉÀ ÍÑÇËÉÈ ÔËÁÎÅÊ ÒÅÂÅÎËÁ ÍÏÇÕÔ ÎÁÐÒÁ×ÉÔØ ÎÁ íòô ÇÏÌÅÎÉ.
ðÏ×ÒÅÖÄÅÎÉÅ ÓÏÓÕÄÏ× É ÐÅÒÉÆÅÒÉÞÅÓËÉÈ ÎÅÒ×Ï× ÄÌÑ ÔÁËÏÊ ÔÒÁ×ÍÙ ÎÅÈÁÒÁËÔÅÒÎÏ. ïÄÎÁËÏ ÐÒÉ ÐÏÄÏÚÒÅÎÉÉ ÎÁ ÔÁËÏÅ ÐÏ×ÒÅÖÄÅÎÉÅ ÎÅÏÂÈÏÄÉÍÁ ËÏÎÓÕÌØÔÁÃÉÑ ÄÅÔÓËÏÇÏ ÎÅÊÒÏÈÉÒÕÒÇÁ ÉÌÉ ÄÅÔÓËÏÇÏ ÎÅ×ÒÏÐÁÔÏÌÏÇÁ É ÓÏÓÕÄÉÓÔÏÇÏ ÈÉÒÕÒÇÁ.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ ÓÔÁÃÉÏÎÁÒÎÏÅ, ÐÒÏ×ÏÄÉÔÓÑ ÄÅÔÓËÉÍ ÔÒÁ×ÍÁÔÏÌÏÇÏÍ. ðÒÉ ÔÒÅÝÉÎÁÈ É ÐÅÒÅÌÏÍÁÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ÎÁ ÓÌÅÇËÁ ÓÏÇÎÕÔÕÀ ÇÏÌÅÎØ ÎÁËÌÁÄÙ×ÁÀÔ ÇÌÕÂÏËÉÊ ÇÉÐÓ ÎÁ 2-3 ÎÅÄÅÌÉ.
óÐÉÒÁÌØÎÙÅ, ÐÏÐÅÒÅÞÎÙÅ É ËÏÓÙÅ ÐÅÒÅÌÏÍÙ Ó ÎÅÂÏÌØÛÉÍ ÓÍÅÝÅÎÉÅÍ
ìÅÞÅÎÉÅ
ðÒÉ ÓÐÉÒÁÌØÎÙÈ, ÐÏÐÅÒÅÞÎÙÈ É ËÏÓÙÈ ÐÅÒÅÌÏÍÁÈ Ó ÎÅÂÏÌØÛÉÍ ÓÍÅÝÅÎÉÅÍ ×ÏÚÍÏÖÎÁ ÏÄÎÏÍÏÍÅÎÔÎÁÑ ÒÅÐÏÚÉÃÉÑ ËÏÓÔÅÊ ÇÏÌÅÎÉ ÐÏÄ ÎÁÒËÏÚÏÍ Ó ÐÏÓÌÅÄÕÀÝÅÊ ÆÉËÓÁÃÉÅÊ ÇÉÐÓÏ×ÏÊ ÐÏ×ÑÚËÏÊ ÎÁ 4-5 ÎÅÄÅÌØ.
úÎÁÞÉÔÅÌØÎÏÅ ÓÍÅÝÅÎÉÅ É ÎÅÕÄÁÞÎÁÑ ÐÏÐÙÔËÁ ÒÅÐÏÚÉÃÉÉ Ñ×ÌÑÅÔÓÑ ÐÏËÁÚÁÎÉÅÍ ÄÌÑ ÎÁÌÏÖÅÎÉÑ ÓËÅÌÅÔÎÏÇÏ ×ÙÔÑÖÅÎÉÑ ÎÁ 2-3 ÎÅÄÅÌÉ. ðÏÔÏÍ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÅÝÅ ÎÁ 2-3 ÎÅÄÅÌÉ.
ïÂÝÉÅ ÐÒÉÎÃÉÐÙ ÌÅÞÅÎÉÑ ×ÓÅÈ ÐÅÒÅÌÏÍÏ× ÇÏÌÅÎÉ Õ ÄÅÔÅÊ
ðÒÉ ×ÓÅÈ ÐÅÒÅÌÏÍÁÈ ÓÏ ÓÍÅÝÅÎÉÅÍ ÎÕÖÎÏ ËÁË ÍÉÎÉÍÕÍ ÔÒÉÖÄÙ ÐÒÏ×ÏÄÉÔØ ÒÅÎÔÇÅÎ-ËÏÎÔÒÏÌØ: ÓÒÁÚÕ ÐÏÓÌÅ ÒÅÐÏÚÉÃÉÉ ÉÌÉ ÎÁÌÏÖÅÎÉÑ ×ÙÔÑÖÅÎÉÑ, ÞÅÒÅÚ 4-6 ÄÎÅÊ, ÐÅÒÅÄ ÓÎÑÔÉÅÍ ÇÉÐÓÁ. åÓÌÉ ÒÅÂÅÎÏË ÎÁÈÏÄÉÔÓÑ ÎÁ ÓËÅÌÅÔÎÏÍ ×ÙÔÑÖÅÎÉÉ, ËÏÌÉÞÅÓÔ×Ï ÒÅÎÔÇÅÎÏÇÒÁÆÉÊ Õ×ÅÌÉÞÉ×ÁÅÔÓÑ ÄÏ ÞÅÔÙÒÅÈ — ÞÅÔ×ÅÒÔÕÀ ×ÙÐÏÌÎÑÀÔ ÐÅÒÅÄ ÓÎÑÔÉÅÍ ×ÙÔÑÖÅÎÉÑ.
ðÒÉ ÌÅÞÅÎÉÉ ÄÅÔÅÊ Ó ËÏÓÙÍÉ É ×ÉÎÔÏÏÂÒÁÚÎÙÍÉ ÄÉÁÆÉÚÁÒÎÙÍÉ ÐÅÒÅÌÏÍÁÍÉ ÏÂÅÉÈ ËÏÓÔÅÊ ÇÏÌÅÎÉ ÓÌÅÄÕÅÔ ÐÏÍÎÉÔØ Ï ÔÏÍ, ÞÔÏ ÐÒÉ ÉÍÍÏÂÉÌÉÚÁÃÉÉ × ÇÉÐÓÏ×ÏÊ ÌÏÎÇÅÔÅ ÂÅÚ ËÏÒÒÅËÃÉÉ (ÔÒÁËÃÉÑ ÐÏ ÄÌÉÎÅ É ×ÁÌØÇÕÓÎÏÅ ÏÔËÌÏÎÅÎÉÅ ÓÔÏÐÙ) Ë ËÏÎÃÕ 1-Ê ÎÅÄÅÌÉ ×ÏÚÍÏÖÎÏ ×ÔÏÒÉÞÎÏÅ ÓÍÅÝÅÎÉÅ ÏÔÌÏÍËÏ×. ïÔÍÅÞÁÅÔÓÑ, ËÁË ÐÒÁ×ÉÌÏ, ÐÒÏÇÉ ËÚÁÄÉ, ËÎÁÒÕÖÉ É ×ÏÚÍÏÖÎÏ ÒÏÔÁÃÉÏÎÎÏÅ ÓÍÅÝÅÎÉÅ. ðÒÉ ÕËÁÚÁÎÎÙÈ ÐÅÒÅÌÏÍÁÈ ÓÏ ÓÍÅÝÅÎÉÅÍ ËÏÓÔÎÙÈ ÏÔÌÏÍËÏ× ÎÁÉÂÏÌÅÅ ÃÅÌÅÓÏÏÂÒÁÚÎÁ ÍÅÔÏÄÉËÁ, ÐÒÅÄÌÏÖÅÎÎÁÑ î.ç.äÁÍØÅ. ðÏÓÌÅ ÔÒÁ×ÍÙ, ÎÅÚÁ×ÉÓÉÍÏ ÏÔ ÓÔÅÐÅÎÉ ÓÍÅÝÅÎÉÑ ËÏÓÔÎÙÈ ÏÔÌÏÍËÏ×, ÄÅÔÑÍ ÄÏÛËÏÌØÎÏÇÏ ×ÏÚÒÁÓÔÁ ÎÁËÌÁÄÙ×ÁÀÔ ÌÅÊËÏÐÌÁÓÔÙÒÎÏÅ ×ÙÔÑÖÅÎÉÅ, Á ÄÅÔÑÍ ÛËÏÌØÎÏÇÏ ×ÏÚÒÁÓÔÁ ÐÏËÁÚÁÎÏ ÓËÅÌÅÔÎÏÅ ×ÙÔÑÖÅÎÉÅ ÚÁ ÐÑÔÏÞÎÕÀ ËÏÓÔØ ÎÁ ÛÉÎÅ âÅÌÅÒÁ ÓÒÏËÏÍ ÏÔ 2 ÄÏ 3 ÎÅÄ. ÷ ÐÏÓÌÅÄÕÀÝÅÍ ÔÒÁ×ÍÉÒÏ×ÁÎÎÕÀ ËÏÎÅÞÎÏÓÔØ ÆÉËÓÉÒÕÀÔ ÌÏÎÇÅÔÎÏ-ÃÉÒËÕÌÑÒÎÏÊ ÇÉÐÓÏ×ÏÊ ÐÏ×ÑÚËÏÊ ÄÏ ËÏÎÓÏÌÉÄÁÃÉÉ ÐÅÒÅÌÏÍÁ. õÇÌÏ×ÙÅ ÓÍÅÝÅÎÉÑ ÄÏ 10 ÐÏÌÎÏÓÔØÀ ËÏÍÐÅÎÓÉÒÕÀÔÓÑ × ÐÒÏÃÅÓÓÅ ÒÏÓÔÁ É ÎÅ ÔÒÅÂÕÀÔ ÄÏÐÏÌÎÉÔÅÌØÎÙÈ ÍÁÎÉÐÕÌÑÃÉÊ.
äÌÑ ÐÏ×ÒÅÖÄÅÎÉÊ × ÏÂÌÁÓÔÉ ÄÉÓÔÁÌØÎÏÇÏ ÍÅÔÁÜÐÉÆÉÚÁ ÂÏÌØÛÅ-ÂÅÒÃÏ×ÏÊ ËÏÓÔÉ Õ ÄÅÔÅÊ ÈÁÒÁËÔÅÒÅÎ ÚÁÄÎÅÍÁÒÇÉÎÁÌØÎÙÊ ÐÅÒÅÌÏÍ ÓÏ ÓÍÅÝÅÎÉÅÍ ÜÐÉÆÉÚÁ Ó ÞÁÓÔØÀ ÍÅÔÁÆÉÚÁ ËÚÁÄÉ. ðÒÉ ÚÁËÒÙÔÏÊ ÒÅÐÏÚÉÃÉÉ ÍÏÇÕÔ ×ÏÚÎÉËÎÕÔØ ÔÅÈÎÉÞÅÓËÉÅ ÔÒÕÄÎÏÓÔÉ ÄÌÑ ÕÓÔÒÁÎÅÎÉÑ ÕËÁÚÁÎÎÏÇÏ ÓÍÅÝÅÎÉÑ. þÔÏÂÙ ÐÒÅÏÄÏÌÅÔØ ÓÏÐÒÏÔÉ×ÌÅÎÉÅ ÓÏ ÓÔÏÒÏÎÙ ÓÏËÒÁÝÅÎÎÏÊ ÉËÒÏÎÏÖÎÏÊ ÍÙÛÃÙ, ÄÏÓÔÁÔÏÞÎÏ ×Ï ×ÒÅÍÑ ÒÅÐÏÚÉÃÉÉ ÓÏÇÎÕÔØ ÎÏÇÕ × ËÏÌÅÎÎÏÍ ÓÕÓÔÁ×Å ÐÏÞÔÉ ÐÏÄ ÐÒÑÍÙÍ ÕÇÌÏÍ, ÐÒÉ ÜÔÏÍ ÓÏÐÏÓÔÁ×ÌÅÎÉÅ ÏÔÌÏÍËÏ× ÂÕÄÅÔ ×ÙÐÏÌÎÅÎÏ ÂÅÚ ÚÁÔÒÕÄÎÅÎÉÊ É ÉÚÌÉÛÎÅÊ ÔÒÁ×ÍÙ ÒÏÓÔËÏ×ÏÊ ÚÏÎÙ. úÁÔÅÍ ÎÏÇÕ ÒÁÚÇÉÂÁÀÔ × ËÏÌÅÎÎÏÍ ÓÕÓÔÁ×Å É ÆÉËÓÉÒÕÀÔ ËÏÎÅÞÎÏÓÔØ × ÇÉÐÓÏ×ÏÊ ÌÏÎÇÅÔÅ ÐÒÉ ÓÌÅÇËÁ ÓÏÇÎÕÔÏÊ ÓÔÏÐÅ × ÇÏÌÅÎÏÓÔÏÐÎÏÍ ÓÕÓÔÁ×Å.
óÁÍÏÅ ÓÅÒØÅÚÎÏÅ ×ÎÉÍÁÎÉÅ ÐÒÉ ÔÒÁ×ÍÁÈ ËÏÓÔÅÊ ÇÏÌÅÎÉ Õ ÄÅÔÅÊ ÎÁÄÏ ÏÂÒÁÝÁÔØ ÎÁ ÐÅÒÅÌÏÍ ×ÎÕÔÒÅÎÎÅÊ ÞÁÓÔÉ ÄÉÓÔÁÌØÎÏÇÏ ÜÐÉÆÉÚÁ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ, ÔÁË ËÁË ×ÓÌÅÄÓÔ×ÉÅ ÐÏ×ÒÅÖÄÅÎÉÑ ÒÏÓÔËÏ×ÏÊ ÚÏÎÙ × ÕËÁÚÁÎÎÏÊ ÏÂÌÁÓÔÉ × ÏÔÄÁÌÅÎÎÙÅ ÓÒÏËÉ ÍÏÖÅÔ ÎÁÂÌÀÄÁÔØÓÑ ×ÁÒÕÓÎÁÑ ÄÅÆÏÒÍÁÃÉÑ, ËÏÔÏÒÁÑ Ó ÒÏÓÔÏÍ ÂÕÄÅÔ ÐÒÏÇÒÅÓÓÉÒÏ×ÁÔØ, ÞÔÏ ÐÏÔÒÅÂÕÅÔ ÏÐÅÒÁÔÉ×ÎÏÊ ËÏÒÒÅËÃÉÉ. ÷ Ó×ÑÚÉ Ó ÜÔÉÍ ÂÏÌØÎÙÅ Ó ÐÏ×ÒÅÖÄÅÎÉÑÍÉ × ÏÂÌÁÓÔÉ ÍÅÔÁÆÉÚÏ× ÂÅÒÃÏ×ÙÈ ËÏÓÔÅÊ ÄÏÌÖÎÙ ÎÁÈÏÄÉÔØÓÑ ÐÏÄ ÄÉÓÐÁÎÓÅÒÎÙÍ ÎÁÂÌÀÄÅÎÉÅÍ ÏÒÔÏÐÅÄÁ-ÔÒÁ×ÍÁÔÏÌÏÇÁ ÎÅ ÍÅÎÅÅ 2 ÌÅÔ.
äÅÔÅÊ Ó ÏÔËÒÙÔÙÍÉ ÐÅÒÅÌÏÍÁÍÉ ËÏÓÔÅÊ ÇÏÌÅÎÉ ÌÅÞÁÔ ÐÏ ÏÂÝÉÍ ÐÒÁ×ÉÌÁÍ. ðÒÑÍÙÍ ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÔÉ×ÎÏÍÕ ×ÍÅÛÁÔÅÌØÓÔ×Õ É ÏÓÔÅÏÓÉÎÔÅÚÕ Ñ×ÌÑÅÔÓÑ ÚÎÁÞÉÔÅÌØÎÁÑ ÔÒÁ×ÍÁ Ó ÏÂÛÉÒÎÙÍ ÐÏ×ÒÅÖÄÅÎÉÅÍ ÍÑÇËÉÈ ÔËÁÎÅÊ ËÏÎÅÞÎÏÓÔÉ. üÆÆÅËÔÉ×ÅÎ ÞÒÅÓËÏÓÔÎÙÊ ÏÓÔÅÏÓÉÎÔÅÚ × ËÏÍÐÒÅÓÓÉÏÎÎÏ-ÄÉÓÔÒÁËÃÉÏÎÎÏÍ ÁÐÐÁÒÁÔÅ éÌÉÚÁÒÏ×Á ÉÌÉ ÒÅÐÏÎÉÒÕÀÝÅÍ ÕÓÔÒÏÊÓÔ×Å ÷ÏÌËÏ×Á-ïÇÁÎÅÓÑÎÁ. ðÏËÁÚÁÎÙ ÇÉÐÅÒÂÁÒÉÞÅÓËÁÑ ÏËÓÉÇÅÎÁÃÉÑ, ÇÎÏÔÏÂÉÏÌÏÇÉÞÅÓËÁÑ ÉÚÏÌÑÃÉÑ, ÁÎÔÉÂÁËÔÅÒÉÁÌØÎÁÑ ÔÅÒÁÐÉÑ, ÉÓÐÏÌØÚÏ×ÁÎÉÅ ÇÅÌÉÊ-ÎÅÏÎÏ×ÏÇÏ ÌÁÚÅÒÁ, ÕÌØÔÒÁÚ×ÕËÁ, ÜÌÅËÔÒÏÍÁÇÎÉÔÎÏÊ ÔÅÒÁÐÉÉ É ÄÒ. ðÏÓÔÔÒÁ×ÍÁÔÉÞÅÓËÉÊ ÏÓÔÅÏÍÉÅÌÉÔ ÐÒÉ ÏÔËÒÙÔÙÈ ÐÅÒÅÌÏÍÁÈ Õ ÄÅÔÅÊ ËÁË ÏÓÌÏÖÎÅÎÉÅ ×ÓÔÒÅÞÁÅÔÓÑ × 4% ÎÁÂÌÀÄÅÎÉÊ.
èÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ ÐÅÒÅÌÏÍÏ× ÇÏÌÅÎÉ Õ ÄÅÔÅÊ ÐÒÏ×ÏÄÉÔÓÑ ÐÒÉ:
- îÅ×ÏÚÍÏÖÎÏÓÔÉ ×ÙÐÏÌÎÉÔØ ÕÓÐÅÛÎÕÀ ÒÅÐÏÚÉÃÉÀ É ÄÏÂÉÔØÓÑ ÕÄÏ×ÌÅÔ×ÏÒÉÔÅÌØÎÏÇÏ ÓÔÏÑÎÉÑ ÏÔÌÏÍËÏ× Ó ÉÓÐÏÌØÚÏ×ÁÎÉÅÍ ÓËÅÌÅÔÎÏÇÏ ×ÙÔÑÖÅÎÉÑ.
- éÎÔÅÒÐÏÚÉÃÉÉ ÔËÁÎÅÊ.
- ïÔËÒÙÔÙÈ ÐÅÒÅÌÏÍÁÈ.
- õÇÒÏÚÅ ÐÏ×ÒÅÖÄÅÎÉÑ ÏÔÌÏÍËÁÍÉ ËÏÖÉ, ÎÅÒ×Ï× É ÓÏÓÕÄÏ×.
ïÐÅÒÁÃÉÑ ÏÂÙÞÎÏ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ Ó ÉÓÐÏÌØÚÏ×ÁÎÉÅÍ ÉÎÔÒÁÍÅÄÕÌÌÑÒÎÙÈ ËÏÎÓÔÒÕËÃÉÊ. ðÒÅÄÐÏÞÔÉÔÅÌØÎÁ ÆÉËÓÁÃÉÑ ÛÔÉÆÔÁÍÉ ÉÌÉ ÏÓÔÅÏÓÉÎÔÅÚ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÏ× ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ ÂÌÏËÉÒÕÀÝÉÍÉ ÓÔÅÒÖÎÑÍÉ. îÁËÏÓÔÎÙÅ ÆÉËÓÁÔÏÒÙ (ÐÌÁÓÔÉÎÙ, ÂÏÌÔÙ É ×ÉÎÔÙ) ÉÓÐÏÌØÚÕÀÔÓÑ ÒÅÖÅ, ÐÏÓËÏÌØËÕ ÍÏÇÕÔ ×ÙÚ×ÁÔØ ÒÁÚÒÁÓÔÁÎÉÅ ÎÁÄËÏÓÔÎÉÃÙ. ïÄÎÁËÏ ÉÎÏÇÄÁ ÉÈ ×ÙÂÏÒ ÏÐÒÁ×ÄÁÎ ÈÁÒÁËÔÅÒÏÍ ÐÅÒÅÌÏÍÁ — ÎÁÐÒÉÍÅÒ, ÐÒÉ ÄÌÉÎÎÏÊ ÓÐÉÒÁÌØÎÏÊ ÌÉÎÉÉ ÉÚÌÏÍÁ, ËÏÇÄÁ ÏÔÌÏÍËÉ ÐÌÏÈÏ ÕÄÅÒÖÉ×ÁÀÔÓÑ ×ÎÕÔÒÉËÏÓÔÎÙÍÉ ËÏÎÓÔÒÕËÃÉÑÍÉ.
áÐÐÁÒÁÔÙ éÌÉÚÁÒÏ×Á Õ ÄÅÔÅÊ ÉÓÐÏÌØÚÕÀÔÓÑ ÒÅÄËÏ.
÷ÙÂÏÒ ÍÅÔÁÌÌÏËÏÎÓÔÒÕËÃÉÉ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ Ó ÕÞÅÔÏÍ ÎÁÉÍÅÎØÛÅÊ ÔÒÁ×ÍÁÔÉÞÎÏÓÔÉ, ÕÄÏÂÓÔ×Á ÄÌÑ ÒÅÂÅÎËÁ × ÐÏÓÌÅÏÐÅÒÁÃÉÏÎÎÏÍ ÐÅÒÉÏÄÅ, ×ÏÚÍÏÖÎÏÓÔÉ ÎÁÇÒÕÖÁÔØ ËÏÎÅÞÎÏÓÔØ É ÓÏ×ÅÒÛÁÔØ Ä×ÉÖÅÎÉÑ × ÓÕÓÔÁ×ÁÈ ÓÒÁÚÕ ÉÌÉ ÞÅÒÅÚ ÎÅÂÏÌØÛÏÅ ×ÒÅÍÑ ÐÏÓÌÅ ÏÐÅÒÁÃÉÉ.
èÉÒÕÒÇÉÞÅÓËÏÅ ×ÍÅÛÁÔÅÌØÓÔ×Ï ×ÙÐÏÌÎÑÅÔÓÑ ÐÏÄ ÏÂÝÉÍ ÎÁÒËÏÚÏÍ. ÷ÙÂÏÒ ÍÅÓÔÁ ÒÁÚÒÅÚÁ ÚÁ×ÉÓÉÔ ÏÔ ×ÉÄÁ ÍÅÔÁÌÌÏËÏÎÓÔÒÕËÃÉÉ. ÷ÎÁÞÁÌÅ ×ÒÁÞ ÐÒÏ×ÏÄÉÔ ÏÔËÒÙÔÕÀ ÒÅÐÏÚÉÃÉÀ ÐÅÒÅÌÏÍÁ, Á ÚÁÔÅÍ ÆÉËÓÉÒÕÅÔ ÓÏÐÏÓÔÁ×ÌÅÎÎÙÅ ÏÔÌÏÍËÉ ÓÔÅÒÖÎÅÍ, ÛÔÉÆÔÏÍ, ×ÉÎÔÁÍÉ É Ô.Ä. ðÒÏ×ÏÄÉÔÓÑ ÔÝÁÔÅÌØÎÙÊ ÇÅÍÏÓÔÁÚ. òÁÎÕ ÕÛÉ×ÁÀÔ ÐÏÓÌÏÊÎÏ É ÄÒÅÎÉÒÕÀÔ ÒÅÚÉÎÏ×ÙÍ ×ÙÐÕÓËÎÉËÏÍ ÉÌÉ ÐÏÌÕÔÒÕÂËÏÊ. îÁ 2 ÄÅÎØ ÄÒÅÎÁÖ ÕÄÁÌÑÀÔ. û×Ù ÓÎÉÍÁÀÔ ÞÅÒÅÚ 8-10 ÓÕÔÏË.
òÅËÏÍÅÎÄÁÃÉÉ ÐÏ ÒÅÖÉÍÕ, ÎÁÇÒÕÚËÅ ÎÁ ÎÏÇÕ É Ô.Ä. ÄÁÀÔÓÑ ÉÎÄÉ×ÉÄÕÁÌØÎÏ, × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ×ÉÄÁ ÍÅÔÁÌÌÏËÏÎÓÔÒÕËÃÉÉ É ÈÁÒÁËÔÅÒÁ ÐÅÒÅÌÏÍÁ. ðÏÓÌÅ ÏÐÅÒÁÃÉÉ ÎÁÚÎÁÞÁÀÔ õ÷þ. ÷ ×ÏÓÓÔÁÎÏ×ÉÔÅÌØÎÏÍ ÐÅÒÉÏÄÅ ÒÅÂÅÎËÁ ÎÁÐÒÁ×ÌÑÀÔ ÎÁ ÔÅÐÌÙÅ ×ÁÎÎÙ, ÏÚÏËÅÒÉÔ ÉÌÉ ÐÁÒÁÆÉÎ É ìæë.
ðÒÏÇÎÏÚ ÐÒÉ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÁÈ ÇÏÌÅÎÉ Õ ÄÅÔÅÊ ÂÌÁÇÏÐÒÉÑÔÎÙÊ. óÒÁÝÅÎÉÅ ÈÏÒÏÛÅÅ. äÁÖÅ ÅÓÌÉ ÐÏÓÌÅ ÒÅÐÏÚÉÃÉÉ ÏÓÔÁÌÏÓØ ÎÅÂÏÌØÛÏÅ ÓÍÅÝÅÎÉÅ ÐÏ ÛÉÒÉÎÅ (ÄÏ 1/3 ÄÉÁÍÅÔÒÁ ËÏÓÔÉ), ÏÎÏ ÕÓÔÒÁÎÑÅÔÓÑ ÐÏ ÍÅÒÅ ÒÏÓÔÁ ÒÅÂÅÎËÁ.
ðÅÒÅÌÏÍÙ ÎÉÖÎÉÈ ÍÅÔÁÜÐÉÆÉÚÏ× ËÏÓÔÅÊ ÇÏÌÅÎÉ
ëÁË ÐÒÁ×ÉÌÏ, × ÄÅÔÓËÏÍ ×ÏÚÒÁÓÔÅ ×ÏÚÎÉËÁÅÔ ÏÓÔÅÏÜÐÉÆÉÚÅÏÌÉÚ ÎÉÖÎÅÇÏ ËÏÎÃÁ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ × ÓÏÞÅÔÁÎÉÉ Ó ÐÅÒÅÌÏÍÏÍ ÎÉÖÎÅÊ ÔÒÅÔÉ ÍÁÌÏÂÅÒÃÏ×ÏÊ ËÏÓÔÉ. òÅÖÅ ÎÁÂÌÀÄÁÀÔÓÑ ÏÔÒÙ×Ù ÌÏÄÙÖÅË. ðÒÉÞÉÎÏÊ ÔÒÁ×ÍÙ ÏÂÙÞÎÏ ÓÔÁÎÏ×ÉÔÓÑ ÐÏÄ×ÏÒÁÞÉ×ÁÎÉÅ ÓÔÏÐÙ.
ðÒÉ ÏÓÔÅÏÜÐÉÆÉÚÅÏÌÉÚÅ ÒÅÂÅÎÏË ÖÁÌÕÅÔÓÑ ÎÁ ÂÏÌØ ÐÒÉ ÐÏÐÙÔËÅ Ä×ÉÖÅÎÉÊ É ÏÝÕÐÙ×ÁÎÉÉ. ïÐÏÒÁ ÎÅ×ÏÚÍÏÖÎÁ. çÏÌÅÎÏÓÔÏÐÎÙÊ ÓÕÓÔÁ× ÏÔÅÞÅÎ, ÉÎÏÇÄÁ ËÏÖÁ ÜÔÏÊ ÏÂÌÁÓÔÉ ÐÒÉÏÂÒÅÔÁÅÔ ÓÉÎÀÛÎÙÊ ÉÌÉ ÂÁÇÒÏ×ÙÊ ÏÔÔÅÎÏË. ðÒÉ ×ÙÒÁÖÅÎÎÏÍ ÓÍÅÝÅÎÉÉ ÏÔÍÅÞÁÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ ÏÂÌÁÓÔÉ ÓÕÓÔÁ×Á É ÎÅËÏÔÏÒÏÅ ÒÁÚ×ÏÒÁÞÉ×ÁÎÉÅ ÓÔÏÐÙ ËÎÁÒÕÖÉ.
òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÇÏÌÅÎÏÓÔÏÐÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÚ×ÏÌÑÅÔ ÕÓÔÁÎÏ×ÉÔØ ÔÏÞÎÙÊ ÄÉÁÇÎÏÚ. ðÒÉ ÐÅÒÅÌÏÍÁÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ×ÙÐÏÌÎÑÀÔ ÓÒÁ×ÎÉÔÅÌØÎÏÅ ÒÅÎÔÇÅÎÏÌÏÇÉÞÅÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÏÂÏÉÈ ÓÕÓÔÁ×Ï×. ÷ ÔÒÕÄÎÙÈ ÓÌÕÞÁÑÈ ÒÅÂÅÎËÁ ÎÁÐÒÁ×ÌÑÀÔ ÎÁ ëô ÉÌÉ íòô ÇÏÌÅÎÏÓÔÏÐÎÏÇÏ ÓÕÓÔÁ×Á.
åÓÌÉ ÓÍÅÝÅÎÉÅ ÏÔÓÕÔÓÔ×ÕÅÔ, ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÄÏ ËÏÌÅÎÁ ÎÁ 3 ÎÅÄÅÌÉ. ðÒÉ ÏÓÔÅÏÜÐÉÆÉÚÅÏÌÉÚÁÈ ÓÏ ÓÍÅÝÅÎÉÅÍ × ÓÏÞÅÔÁÎÉÉ Ó ÐÏ×ÒÅÖÄÅÎÉÅÍ ÍÁÌÏÂÅÒÃÏ×ÏÊ ËÏÓÔÉ ÐÒÏÉÚ×ÏÄÑÔ ÒÅÐÏÚÉÃÉÀ ÐÏÄ ÏÂÝÉÍ ÎÁÒËÏÚÏÍ. ðÏÔÏÍ ÐÅÒÅÌÏÍ ÆÉËÓÉÒÕÀÔ ÇÉÐÓÏ×ÏÊ ÐÏ×ÑÚËÏÊ É ×ÙÐÏÌÎÑÀÔ ÒÅÎÔÇÅÎËÏÎÔÒÏÌØ. ðÏ×ÔÏÒÎÙÊ ËÏÎÔÒÏÌØÎÙÊ ÓÎÉÍÏË ÎÁÚÎÁÞÁÀÔ ÓÐÕÓÔÑ 4-6 ÄÎÅÊ. óÒÏË ÆÉËÓÁÃÉÉ — 3-4 ÎÅÄÅÌÉ.
äÅÔÉ Ó ÐÅÒÅÌÏÍÁÍÉ ÂÅÚ ÓÍÅÝÅÎÉÑ ÎÁÂÌÀÄÁÀÔÓÑ ÁÍÂÕÌÁÔÏÒÎÏ Õ ÄÅÔÓËÏÇÏ ÔÒÁ×ÍÁÔÏÌÏÇÁ. ðÒÉ ÎÁÌÉÞÉÉ ÓÍÅÝÅÎÉÑ ×ÏÚÍÏÖÎÁ ÇÏÓÐÉÔÁÌÉÚÁÃÉÑ.
ðÅÒÅÌÏÍÙ ÌÏÄÙÖÅË ÞÁÝÅ ×ÏÚÎÉËÁÀÔ Õ ÐÏÄÒÏÓÔËÏ×. óÍÅÝÅÎÉÅ ÏÔÌÏÍËÏ× ÏÂÙÞÎÏ ÏÔÓÕÔÓÔ×ÕÅÔ. ëÌÉÎÉËÁ ÐÒÉ ÐÅÒÅÌÏÍÁÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ÓÔÅÒÔÁÑ. ÷ÏÚÎÉËÁÅÔ ÎÅÂÏÌØÛÏÊ ÏÔÅË É ÕÍÅÒÅÎÎÙÅ ÂÏÌÉ, ÏÐÏÒÁ ÎÅÓËÏÌØËÏ ÏÇÒÁÎÉÞÅÎÁ.
ðÒÉ ÐÏ×ÒÅÖÄÅÎÉÑÈ ÓÏ ÓÍÅÝÅÎÉÅÍ ÎÁÂÌÀÄÁÅÔÓÑ ÚÎÁÞÉÔÅÌØÎÙÊ ÏÔÅË É ÂÏÌÅÅ ÉÌÉ ÍÅÎÅÅ ÚÁÍÅÔÎÁÑ ÄÅÆÏÒÍÁÃÉÑ. âÏÌÉ ÉÎÔÅÎÓÉ×ÎÙÅ. ïÐÏÒÁ ÎÅ×ÏÚÍÏÖÎÁ.
òÅÎÔÇÅÎÏÌÏÇÉÞÅÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÄÁÅÔ ×ÏÚÍÏÖÎÏÓÔØ ÎÅ ÔÏÌØËÏ ÐÏÄÔ×ÅÒÄÉÔØ ÄÉÁÇÎÏÚ, ÎÏ É ÏÃÅÎÉÔØ ×ÅÌÉÞÉÎÕ ÓÍÅÝÅÎÉÑ ÏÔÌÏÍËÏ×. ëô ÉÌÉ íòô ÓÕÓÔÁ×Á ÔÒÅÂÕÀÔÓÑ ÏÞÅÎØ ÒÅÄËÏ, ËÁË ÐÒÁ×ÉÌÏ, ÐÒÉ ÐÅÒÅÌÏÍÁÈ ÂÅÚ ÓÍÅÝÅÎÉÑ.
ìÅÞÅÎÉÅ ÐÏ×ÒÅÖÄÅÎÉÊ ÂÅÚ ÓÍÅÝÅÎÉÑ ÐÒÏ×ÏÄÉÔÓÑ × ÔÒÁ×ÍÐÕÎËÔÅ. òÅÂÅÎËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2-3 ÎÅÄÅÌÉ, ÚÁÔÅÍ ÎÁÚÎÁÞÁÀÔ ÆÉÚÉÏÐÒÏÃÅÄÕÒÙ É ìæë.
ðÒÉ ÉÚÏÌÉÒÏ×ÁÎÎÙÈ ÐÏ×ÒÅÖÄÅÎÉÑÈ ×ÎÕÔÒÅÎÎÅÊ ÉÌÉ ÎÁÒÕÖÎÏÊ ÌÏÄÙÖÅË ÓÏ ÓÍÅÝÅÎÉÅÍ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÒÅÐÏÚÉÃÉÑ. ðÏÓÌÅ ÎÁÌÏÖÅÎÉÑ ÇÉÐÓÁ É ÓÐÕÓÔÑ 4-5 ÄÎÅÊ ×ÙÐÏÌÎÑÅÔÓÑ ËÏÎÔÒÏÌØÎÙÊ ÓÎÉÍÏË. éÍÍÏÂÉÌÉÚÁÃÉÑ ÐÒÏÄÏÌÖÁÅÔÓÑ 3-4 ÎÅÄÅÌÉ. úÁÔÅÍ 2-3 ÍÅÓÑÃÁ ÒÅËÏÍÅÎÄÕÀÔ ÉÓÐÏÌØÚÏ×ÁÔØ ÓÐÅÃÉÁÌØÎÙÅ ÓÔÅÌØËÉ-ÓÕÐÉÎÁÔÏÒÙ. îÁÚÎÁÞÁÀÔ ÐÁÒÁÆÉÎ ÉÌÉ ÏÚÏËÅÒÉÔ É ìæë.
ä×ÕÈÌÏÄÙÖÅÞÎÙÅ ÐÅÒÅÌÏÍÙ ÓÏ ÓÍÅÝÅÎÉÅÍ — ÐÏËÁÚÁÎÉÅ ÄÌÑ ÇÏÓÐÉÔÁÌÉÚÁÃÉÉ × ÄÅÔÓËÏÅ ÔÒÁ×ÍÁÔÏÌÏÇÉÞÅÓËÏÅ ÏÔÄÅÌÅÎÉÅ. òÅÐÏÚÉÃÉÀ ×ÙÐÏÌÎÑÀÔ ÐÏÄ ÎÁÒËÏÚÏÍ, ÚÁÔÅÍ ÎÁËÌÁÄÙ×ÁÀÔ ÐÏ×ÑÚËÕ É ÐÒÏ×ÏÄÑÔ ÒÅÎÔÇÅÎ-ËÏÎÔÒÏÌØ. óÒÏË ÉÍÍÏÂÉÌÉÚÁÃÉÉ — 4-5 ÎÅÄÅÌØ. ðÏÔÏÍ ÎÁÚÎÁÞÁÀÔ ìæë É ÆÉÚÉÏÐÒÏÃÅÄÕÒÙ.
èÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ ÔÒÅÂÕÅÔÓÑ ÞÒÅÚ×ÙÞÁÊÎÏ ÒÅÄËÏ, ÐÒÅÉÍÕÝÅÓÔ×ÅÎÎÏ ÐÒÉ ÏÔËÒÙÔÙÈ ÐÏ×ÒÅÖÄÅÎÉÑÈ.
ðÒÉ ÕÓÔÒÁÎÅÎÉÉ ÓÍÅÝÅÎÉÑ É ×ÏÓÓÔÁÎÏ×ÌÅÎÉÉ ËÏÎÇÒÕÜÎÔÎÏÓÔÉ ÓÕÓÔÁ×ÎÙÈ ÐÏ×ÅÒÈÎÏÓÔÅÊ ÐÒÏÇÎÏÚ ÂÌÁÇÏÐÒÉÑÔÎÙÊ.
Источник