Внутренний остеосинтез переломов костей и способы его осуществления
Остеосинтез спицами.
Среди применяющихся в настоящее время способов фиксации отломков наибольшее распространение у детей получил остеосинтез с помощью спиц Киршнера [Бондаренко Н. С., 1969, и др.]. Простота, общедоступность, достаточная надежность, сравнительно малая частота осложнений обеспечили этому методу доминирующее положение в детской практике. Важным преимуществом этого способа является возможность осуществления его как при открытой, так и закрытой репозиции.
После сопоставления отломков их фиксируют чрескостно спицами. Спицы проводят с помощью ручной или электрической дрели. В редких случаях для этой цели используют специальную ручку. Для остеосинтеза отломков применяют две или несколько таких спиц или инъекционных игл. Одной спицей фиксируют небольшие костные фрагменты, при переломах коротких трубчатых костей интрамедуллярно применяют также 1 спицу.
Наиболее часто используют две взаимно перекрещивающиеся спицы. В ряде случаев целесообразно проведение спиц параллельно. При многооскольчатых переломах отдельные костные фрагменты соединяют между собой спицами, проведенными в различных направлениях, в таких случаях используют 3 и более спиц. Однако в остальных случаях одновременное использование большого количества спиц нежелательно.
При косых переломах для создания встречно-боковой компрессии между отломками используют спицы с упорными площадками, закрепленными в скобе ЦИТО или других приспособлениях.
Как при закрытой, так и при открытой репозиции концы фиксирующих спиц оставляют над поверхностью кожи. Это исключает необходимость повторного оперативного вмешательства с целью их извлечения, что также является одним из существенных достоинств метода.
Показания к применению остеосинтеза возникают при лечении «свежих» переломов различных локализаций. При свежих внутрисуставных и околосуставных переломах он является методом выбора. Его с успехом также применяют после остеотомии, предпринимаемых с целью устранения посттравматических деформаций.
Ошибки и осложнения.
В результате нарушения техники проведения спиц, а также трудностей ориентировки, возникающих при значительном отеке тканей, возможно повреждение крупных сосудов и нервных стволов. Во избежание этих осложнений необходимо строго руководствоваться анатомией поврежденного сегмента конечности.
Фиксация только 1 спицей не дает надежного обездвиживания, возможно смещение костного фрагмента. Не всегда введенные спицы проходят через оба фрагмента, что может быть причиной вторичного смещения отломков. Для предупреждения этого осложнения после операции необходимо проводить рентгенологический контроль.
После проведения спиц концы их загибают. Это предотвращает погружение их под кожу под давлением гипсовой повязки. При возникновении этого осложнения для удаления спиц требуется оперативное вмешательство, которое может быть не простым и травматичным.
Наиболее частым осложнением является нагноение мягких тканей вокруг спиц. Для профилактики гнойных осложнений спицы вводят со строгим соблюдением правил асептики. Места проведения спиц тщательно закрывают шариками, смоченными спиртом. При появлении первых признаков воспаления спицы удаляют, что приводит обычно к ликвидации воспаления.
Применяют для остеосинтеза также съемные шилья. Они используются для остеосинтеза костных фрагментов при внутрисуставных переломах. Остеосинтез применяют как при закрытой, так и при открытой репозиции. Такой остеосинтез более надежен, и создается компрессия между отломками. Однако, как и при применении спиц, при этом методе наблюдаются нагноения мягких тканей.
Некоторые хирурги для соединения костей используют различные устройства, которые создают достаточно эффективную компрессию между отломками, что не только предупреждает вторичное смещение отломков, но и способствует более быстрому сращению перелома. Авторы обычно применяют компрессирующие устройства собственной конструкции, так как серийный выпуск их не налажен. Устройства проводят через маленький разрез на коже. Техника применения их сложна, что не способствует их широкому внедрению в практику.
Интрамедуллярный остеосинтез штифтами.
Одни хирурги от этого метода отказались полностью, другие сужают показания к его применению, считая его травматичным, часто приводящим к осложнениям [Кuner Е., 1976; Seringe R., 1980], и только некоторые травматологи без достаточного основания расширяют показания к применению внутрикостного остеосинтеза. Большинство специалистов рекомендуют применять его у детей старшей возрастной группы (12 — 15 лет). К нему прибегают при переломах плеча, костей предплечья и бедра, когда имеется значительное смещение, а также при сочетанных повреждениях и множественных переломах.
Интрамедуллярный остеосинтез применяют при лечении ложных суставов в сочетании с костной ауто- или аллопластикой. В последние годы для этих целей используют деминерализованные костные трансплантаты (В. Л. Андрианов и др.). Используют штифты Богданова, ЦИТО. которые обеспечивают достаточную степень неподвижности фрагментов. Штифты предварительно подбирают по ширине костномозговой полости и длине кости.
Существует несколько способов проведения штифтов. У детей применяют прямой или ретроградный способ. При первом из них одним разрезом обнажают место перелома, другим — область, где в одном отломке просверливают канал. Штифт вводят в костномозговую полость этого отломка, а затем после репозиции — во 2-й отломок. При ретроградном способе штифт вводят в костномозговую полость отломка через рану, чтобы его конец выстоял над кожей. Над выстоящей частью делают маленький разрез, в который и продвигают штифт. Затем сопоставляют отломки, и штифт перемещают в обратном направлении в другой отломок.
Оперативное вмешательство проводят за пределами зоны росткового хряща во избежание его повреждения. При выполнении интрамедуллярного остеосинтеза могут возникнуть осложнения. Наиболее серьезным из них является жировая эмболия. Могут наблюдаться и переломы гвоздя, остеомиелит, замедленная консолидация и др.
Частой технической ошибкой является проведение гвоздя во 2-й отломок на недостаточную длину. Слишком толстый гвоздь может расколоть кость, к тому же встречаются трудности при заколачивании его в суженную часть костномозговой полости, возможно образование диастаза между отломками. Очень тонкий штифт не создает прочной фиксации и не удерживает отломки в правильном положении. При неверном выборе направления канала для введения гвоздя последний может легко пройти в мягкие ткани.
Для удобства удаления стержня свободный конец его оставляют выступающим над костью не менее чем на 1 см. Для этой же цели конец гвоздя изгибают, чтобы его можно было легко захватить инструментом. Однако значительно выступающий из кости свободный конец штифта ограничивает движения сустава или оказывает давление на кожу, что может привести к пролежню.
Внутренний остеосинтез пластинками не нашел широкого применения в детской травматологии. Только при лечении посттравматических деформаций верхней и нижней трети бедренной кости применяют металлические пластинки. Наиболее часто их используют при варизирующей или вальгизирующей остеотомии проксимального конца бедра (пластинки Блаунта, ЦИТО).
Шурупы для фиксации отломков у детей применяют при внутрисуставных переломах. Особенно эффективными они оказались при лечении застарелых внутрисуставных переломов и ложных суставов, где необходима компрессия между фрагментами. Для фиксации свежих переломов шурупы применяют редко. Исключение составляют переломы локтевого отростка.
Скрепление отломков трансоссальными шелковыми или капроновыми лигатурами часто связано с техническими трудностями и дополнительной травмой мягких тканей. К тому же такую фиксацию нельзя считать вполне надежной, поэтому такой вид остеосинтеза не применяется.
Применение остеосинтеза проволокой у детей стремятся избежать. Однако при переломах надколенника он является методом выбора. Проволочный шов также показан в случаях повторных отрывов локтевого отростка.
Использование того или иного способа внутреннего остеосинтеза не исключает необходимости достаточно надежной наружной иммобилизации поврежденной конечности. Нарушение этого требования может привести не только к смещению отломков, но и к изгибу или перелому фиксатора, а также другим осложнениям.
Сроки начала нагрузки на поврежденную конечность устанавливают строго индивидуально в зависимости от локализации и вида перелома, возраста пострадавшего, вида и степени надежности остеосинтеза отломков. При лечении внутрисуставных переломов, в том числе с использованием остеосинтеза, движения в оперированном суставе начинают после полной консолидации перелома. Более раннее прекращение иммобилизации таит в себе опасность несращения перелома, развития деформации и других осложнений.
С.С. Ткаченко
Источник
Если у пациента диагностирован опасный перелом кости, при котором образовались отдельные кусочки твердой ткани, ему необходимо провести остеосинтез. Эта процедура позволяет правильно сопоставить отломки с помощью специальных аппаратов и приспособлений, что обеспечит отсутствие подвижности кусков на длительное время. Все виды хирургической репозиции сохраняют функциональные возможности движения оси сегмента. Манипуляция стабилизирует и фиксирует поврежденный участок до момента сращения.

Чаще всего остеосинтез используют при переломах внутри суставов, если была нарушена целостность поверхности, или при повреждении длинных трубчатых костей, нижней челюсти. Прежде чем приступить к такой сложной операции, пациента нужно тщательно обследовать с помощью томографа. Это позволит медикам составить точный план лечения, выбрать оптимальный метод, набор инструментов и фиксаторов.
Разновидности процедуры
Так как это очень сложная операция, которая требует высокой точности выполнения, лучше всего проводить манипуляцию в первые сутки после травмы. Но не всегда это возможно, поэтому остеосинтез можно разделить на 2 вида с учетом времени выполнения: первичный и отсроченный. Последняя разновидность требует более точной диагностики, ведь бывают случаи образования ложного сустава или неправильного сращивания костей. В любом случае операция будет проведена только после диагностирования и осмотра. Для этого используют УЗИ, рентген и компьютерную томографию.
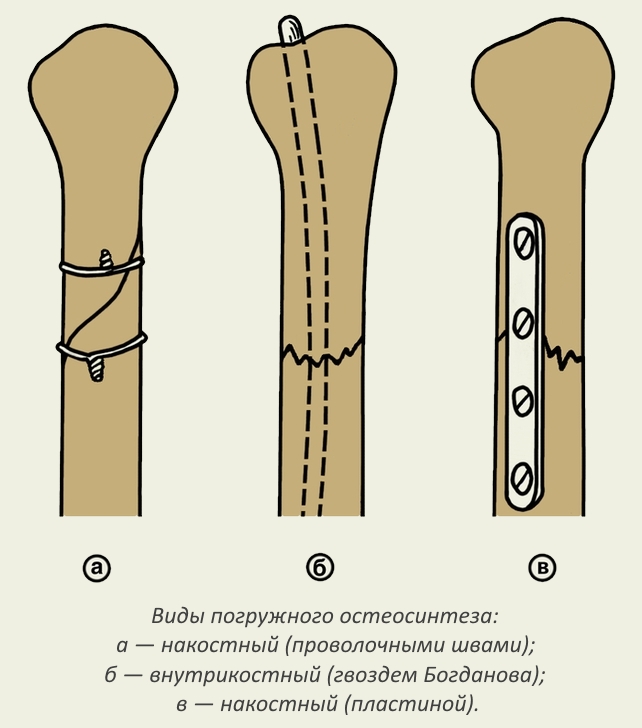
Следующий способ классификации видов этой операции зависит от метода введения фиксирующих элементов. Различают всего 2 варианта: погружной и наружный.
Первый еще называют внутренним остеосинтезом. Для его проведения пользуются следующими фиксаторами:
- спицами;
- штифтами;
- пластинами;
- винтами.
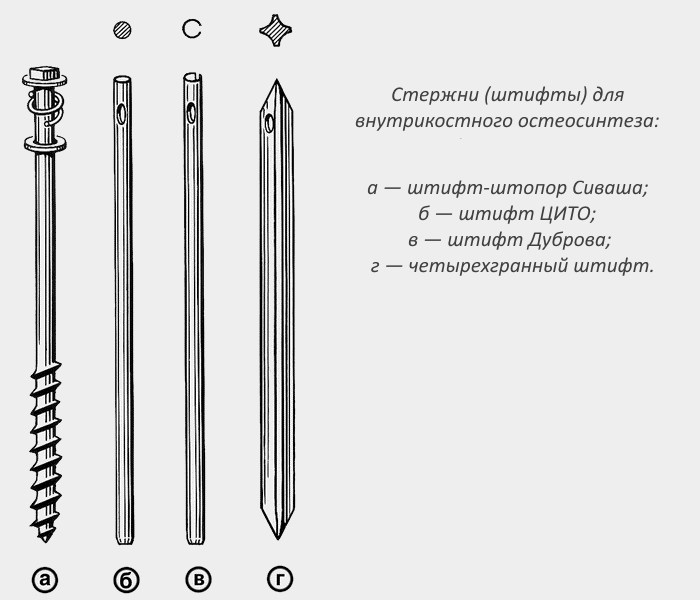
Внутрикостный остеосинтез — разновидность погружного способа, при котором фиксатор (гвозди или штифты) вводят под контролем рентгена внутрь кости. Медики осуществляют закрытую и открытую операцию с помощью этой методики, что зависит от зоны и характера перелома. Еще одна методика — накостный остеосинтез. Такая вариация дает возможность соединить кость. Основные фиксаторы:
- кольца;
- шурупы;
- винты;
- проволока;
- металлическая лента.

Чрескостный остеосинтез назначают, если фиксатор нужно ввести через стенку трубки кости в поперечном или косопоперечном направлении. Для этого травматолог-ортопед использует спицы или винты. Наружный чрескостный способ репозиции отломков проводится после обнажения зоны перелома.
Для этой операции медики используют специальные дистракционно-компрессионные аппараты, которые стабильно фиксируют пораженный участок. Вариант сращивания позволяет пациенту быстрее восстановиться после операции и обойтись без гипсовой иммобилизации. Отдельно стоит упомянуть об ультразвуковой процедуре. Это новая методика проведения остеосинтеза, которую используют еще не так часто.
Показания и противопоказания
Основные показания для проведения такого метода лечения не так уж и обширны. Остеосинтез назначают пациенту, если вместе с переломом кости у него диагностировано ущемление мягкой ткани, которая зажата отломками, или же поврежден крупный нерв.
Кроме того, хирургическим способом лечат сложные переломы, которые не под силу травматологу. Обычно такими являются повреждения шейки бедра, локтевого отростка или коленной чашечки со смещением. Отдельным видом считают закрытый перелом, который может превратиться в открытый из-за перфорации кожного покрова.
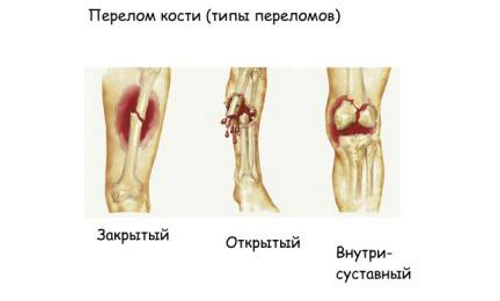
Показан остеосинтез и при псевдоартрозе, а также если у больного костные осколки разошлись после предыдущей операции или же они не срослись (медленное восстановление). Назначают процедуру, если пациенту невозможно провести закрытую операцию. Хирургическое вмешательство проводится при повреждениях ключицы, суставов, голени, бедра, позвоночника.
- Противопоказания для проведения такой манипуляции состоят из нескольких пунктов.
- Например, не используют данную процедуру при занесении инфекции в пораженный участок.
- Если у человека открытый перелом, но область слишком большая, остеосинтез не назначают.
- Не стоит прибегать к такой операции, если общее состояние больного неудовлетворительное.
Категорически запрещено оперировать таким способом пациентов, у которых были диагностированы:
- венозная недостаточность конечностей;
- системное заболевание твердых тканей;
- опасные патологии внутренних органов.
Коротко об инновационных методах
Современная медицина значительно отличается от ранних методов за счет малоинвазивного остеосинтеза. Эта методика позволяет сращивать отломки, используя небольшие разрезы кожи, причем медикам удается провести как накостную операцию, так и внутрикостную. Такой вариант лечения благоприятно влияет на процесс сращивания, после чего у пациента отпадает необходимость в проведении косметологических операций.
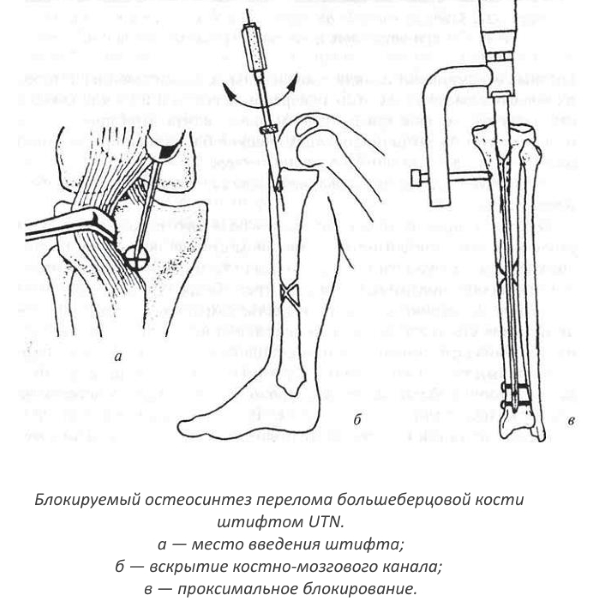
Разновидностью такого метода является БИОС — интрамедуллярный блокирующий остеосинтез. Его используют в лечении переломов трубчатых костей конечностей. Все операции контролируются с помощью установки рентгена. Медик делает небольшой разрез длиной в 5 см. В костномозговой канал вводят специальный стержень, который изготавливают из титанового сплава или медицинской стали. Фиксируют его с помощью винтов, для чего на поверхности кожи специалист делает несколько проколов (около 1 см).
Суть такого метода: перенести часть нагрузки с поврежденной кости на стержень внутри нее. Так как во время процедуры нет нужды вскрывать зону перелома, сращивание происходит значительно быстрее, ведь медикам удается сохранить целостность системы кровоснабжения. После операции пациенту не накладывают гипс, поэтому время реабилитации минимально.
Различают экстрамедуллярный и интрамедуллярный остеосинтез. Первый вариант предусматривает использование наружных аппаратов спицевой конструкции, а также совмещение отломков с помощью винтов и пластин. Второй позволяет фиксировать пораженный участок с помощью стержней, которые вводят в костномозговой канал.
Бедренная кость
Такие переломы считаются крайне серьезными, а чаще всего их диагностируют у пожилых людей. Перелом бедренной кости бывает 3 типов:
- в верхней части;
- в нижней части;
- бедренный диафиз.
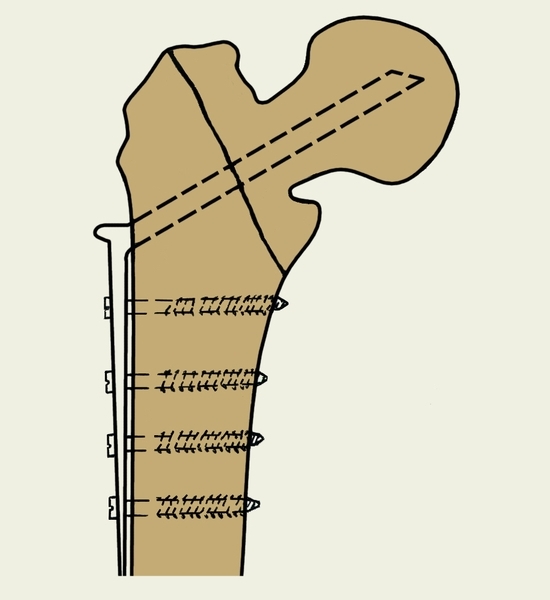
В первом случае операцию проводят, если общее состояние пациента удовлетворительное и у него нет вколоченных повреждений шейки бедра. Обычно хирургическое вмешательство проводят на третьи сутки после получения травмы. Остеосинтез бедренной кости требует применения таких инструментов:
- гвоздь трехлопастный;
- винт канюлированный;
- пластина г-образная.
Перед операцией пациенту обязательно проведут скелетное вытяжение, сделают рентген. В ходе репозиции медики точно сопоставят отломки костей, после чего зафиксируют их необходимым инструментом. Техника лечения серединного перелома этой кости требует применения трехлопастного гвоздя.
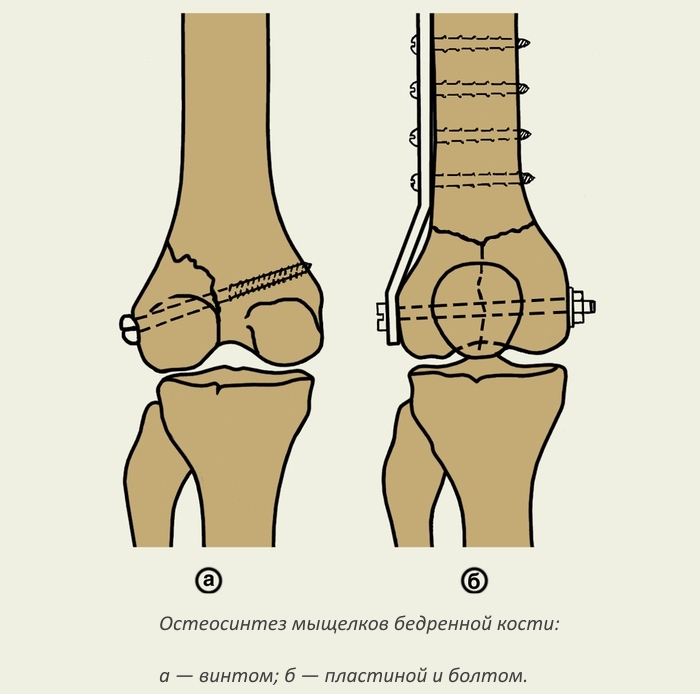
В переломах второго типа операцию назначают на 6-й день после травмы, но до этого больному обязательно делают вытяжку скелета. Медики используют для сращивания стержни и пластины, аппараты, которые будут фиксировать пораженный участок внешним способом. Особенности процедуры: категорически запрещено проводить больным в тяжелом состоянии. Если же осколки твердых тканей могут травмировать бедро, следует срочно обездвижить их. Такое обычно происходит при сочетанных или оскольчатых травмах.
После такой процедуры перед пациентом встает вопрос о том, нужно ли проводить удаление пластины, ведь это еще один стресс для организма. Такая операция остро необходима, если не произошло сращивание, диагностирован ее конфликт с любой структурой сустава, что вызывает контрактуру последнего.
Удаление металлоконструкций показано, если пациенту во время хирургического вмешательства установили фиксатор, у которого со временем произошел металлоз (коррозия).
Другие факторы для проведения операции по удалению пластины:
- инфекционный процесс;
- миграция или перелом металлоконструкции;
- плановое пошаговое удаление как часть восстановления (этап заложен в ход всего курса лечения);
- занятия спортом;
- косметическая процедура по удалению рубца;
- остеопороз.
Варианты операций на верхних конечностях
Операцию проводят при переломах костей конечностей, поэтому часто процедуру назначают для сращивания твердых тканей руки, ноги, бедра. Остеосинтез плечевой кости можно провести по методу Демьянова, используя компрессирующие пластинки, или же фиксаторы Ткаченко, Каплана-Антонова, но со съемными контракторами. Назначают манипуляцию при переломах на диафизе плечевой кости, если консервативная терапия не приносит успеха.

Другой вариант операции предусматривает лечение штифтом, который нужно ввести через проксимальный отломок. Для этого медику придется в зоне повреждения обнажить переломанную кость, найти бугорок и разрезать кожу над ним. После этого шилом делают отверстие, через которое вбивают стержень в костномозговую полость. Отломки нужно будет точно сопоставить и продвинуть на всю длину введенный элемент. Такую же манипуляцию можно провести через дистальный кусок кости.
Если у больного диагностирован внутрисуставный перелом локтевого отростка, лучше всего провести операцию по установке металлоконструкций. Процедура проводится сразу же после травмы. Остеосинтез локтевого отростка требует фиксации отломков, но перед этой манипуляцией медику нужно будет полностью устранить смещение. Гипс пациент носит 4 и более недель, так как это место тяжело поддается лечению.
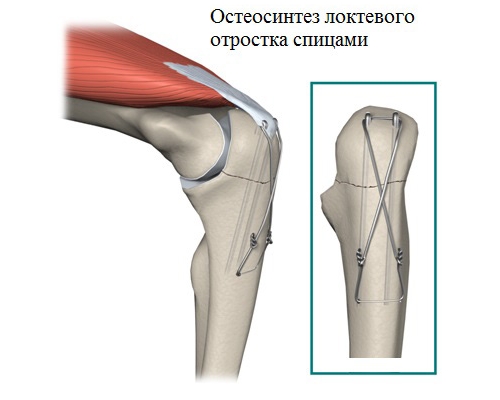
Одна из самых популярных методик проведения остеосинтеза — сращивание по Веберу. Для этого специалист использует титановую спицу (2 шт.) и проволоку, из которой делают специальную петлю. Но в большинстве случаев подвижность конечности будет ограничена навсегда.
Нижняя конечность
Отдельно следует рассмотреть разные переломы дифизов костей голени. Чаще всего пациенты приходят к травматологу с проблемами большеберцевой кости. Она является самой крупной и наиболее важной для нормального функционирования нижней конечности. Раньше медики проводили длительное лечение с помощью гипса и скелетной вытяжки, но данная технология неэффективна, поэтому сейчас используют более стабильные методики.
Остеосинтез большеберцовой кости — процедура, которая позволяет сократить время реабилитации и является малоинвазивным вариантом. В случае перелома дифиза специалист установит блокируемый стержень, а внутрисуставные повреждения вылечит методом введения пластины. Аппараты внешней фиксации используются для сращивания открытых переломов.

Остеосинтез лодыжки показан при наличии большого количества раздробленных, винтообразных, ротационных, отрывных или оскольчатых переломов. Операция требует обязательного предварительного снимка рентгена, а иногда нужна томография и МРТ. Закрытый тип повреждения сращивают с помощью аппарата Илизарова и вводят спицы в поврежденное место. При переломах стопы (обычно страдают плюсневые кости) фиксация отломков происходит по интрамедуллярному способу с введением тоненьких штифтов. Кроме того, на зону повреждения медик наложит гипсовую повязку, которую следует носить в течение 2 месяцев.
Реабилитация пациента
 После операции нужно внимательно следить за своим самочувствием и при малейших негативных симптомах обращаться к специалисту (острая боль, отек или повышение температуры). В первые несколько суток такие симптомы являются нормой, но они не должны проявляться через несколько недель после процедуры.
После операции нужно внимательно следить за своим самочувствием и при малейших негативных симптомах обращаться к специалисту (острая боль, отек или повышение температуры). В первые несколько суток такие симптомы являются нормой, но они не должны проявляться через несколько недель после процедуры.
Другие осложнения после операции, которые требуют срочной консультации медика:
- артрит;
- жировая эмболия;
- остеомиелит;
- газовая гангрена;
- нагноение.
Реабилитация — значимый этап всего курса терапии. Чтобы мышцы не атрофировались, а в поврежденное место поступала кровь, следует вовремя начать заниматься лечебной физкультурой, которую назначают уже через день после хирургического вмешательства.
Через неделю больному нужно будет начать активно двигаться, но в случае перелома нижней конечности он должен использовать костыли.
Источник