Открытая репозиция перелома лучевой кости пластиной
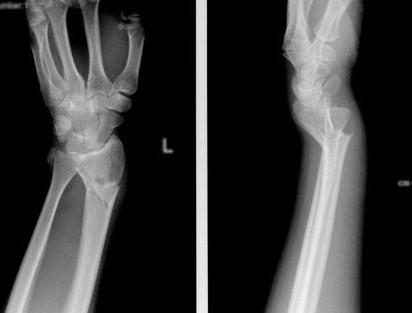
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
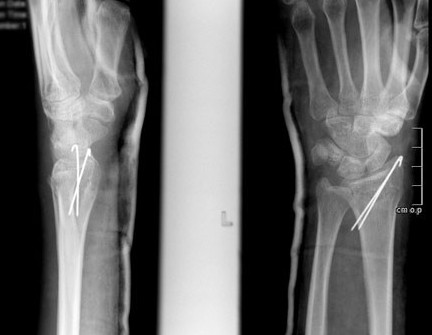
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
— Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
— Противопоказания: открытые переломы с повреждением мягких тканей.
— Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
— Инфекция
— Повреждение сосудов и нервов
— Возможен забор и использование губчатой кости
— Нарушение репозиции (менее 10% случаев)
— Сниженная амплитуда движений
— Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
— Место перелома
— Разрез кожи
— Доступ
— Пересечение квадратного пронатора
— Идентификация места перелома
— Контурирование Т-образной пластины
— Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
— Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
— Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
— Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
— Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
— Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
— Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
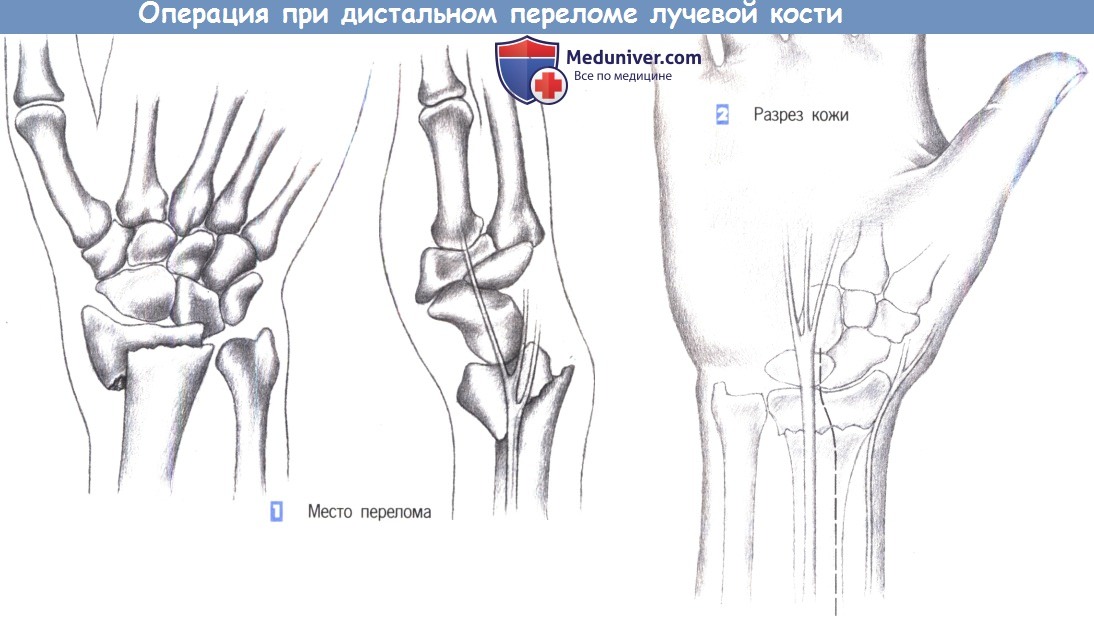
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация — основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
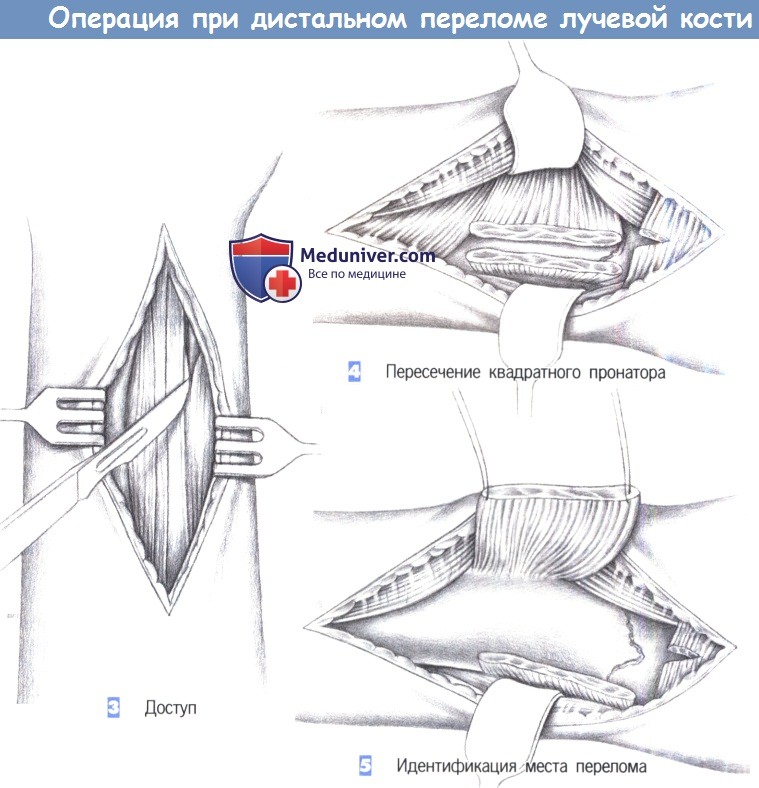
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
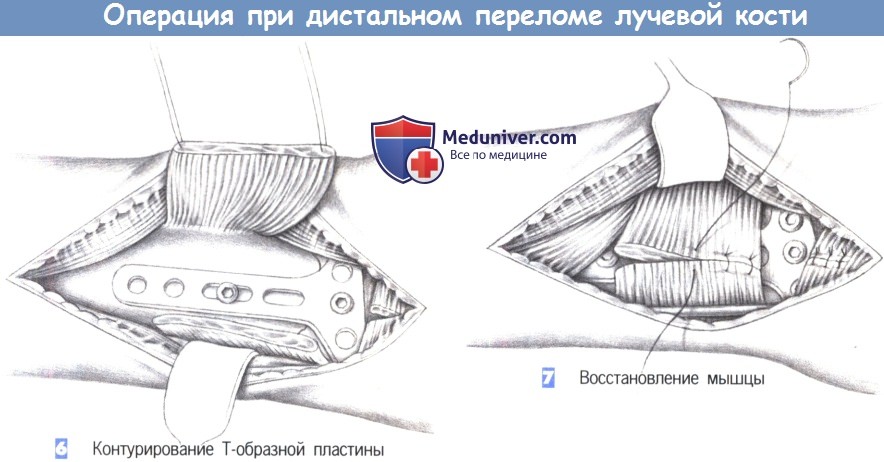
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
— Также рекомендуем «Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости»
Оглавление темы «Техника операций»:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
Сложные переломы костей в области плечевой кости — или лучевой и локтевой — могут потребовать оперативного их лечения, чтобы не допустить осложнений и деформации, потери функциональности верхней конечности.
Открытая репозиция и внутренняя фиксация (ORIF) — это тип операции, используемый для стабилизации и заживления сломанной кости. Эта процедура может понадобиться для лечения сложного комбинированного перелома руки.
Перелом плечевой кости и ORIF
Плечевая кость — это кость в верхней части руки между плечом и локтем. Различные виды травм могут повредить эту кость, в результате чего она разламывается на 2-е или более частей. Это может произойти в области плечевой кости около плеча, в середине плечевой кости или в области плечевой кости около локтя — так называемые типичные переломы костей
При определенных типах переломов, хотя плечевая кость и сломана, но ее части (костные отломки) все еще выровнены правильно относительно друг друга. При других типах переломов (смещенные переломы), травма приводит к смещению отломков.
Если человек ломает плечевую кость со смещением и раздроблением, ему может понадобиться открытая репозиция и внутренняя фиксация (ORIF), чтобы вернуть кости на место и помочь им зажить. При наличии открытого перелома, хирурги-ортопеды хирургически переставляют части плечевой сломанной кости, чтобы отломки вернулись в правильное положение.
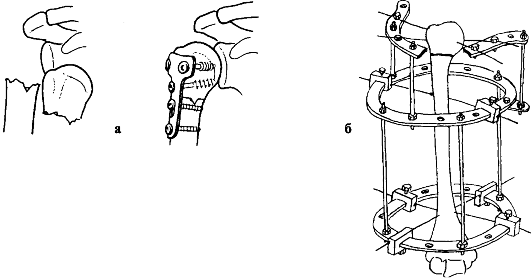
а) Открытая репозиция и фиксация при переломе плечевой кости; б) Остеосинтез кости по Илизарову
При закрытом переломе врач физически возвращает кости на место без хирургического воздействия на кость.
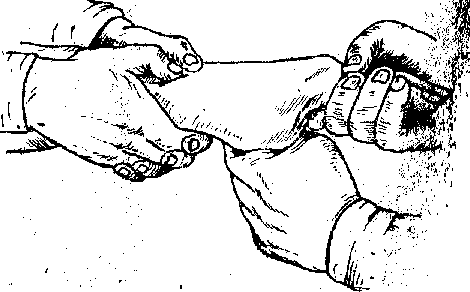
Закрытая репозиция при переломе руки
Внутренняя фиксация относится к методу физического восстановления костей. Этот метод использует специальные винты, пластины, проволоку или штифты для правильного выравнивания костей, что предотвращает неправильное их заживление.
Эти же методы применяются для лечения переломов лодыжки
Вся операция обычно происходит во время сна, под общим наркозом.
Зачем нужна открытая репозиция перелома руки и внутренняя фиксация?
Некоторые медицинские условия могут повысить вероятность перелома плечевой кости. Например, остеопороз увеличивает риск перелома руки у многих пожилых людей.
Но не всем пострадавшим с переломом плечевой кости нужен ORIF. На самом деле, для большинства людей этого не делают. Если возможно, лечащий врач будет лечить перелом руки с помощью консервативных методов — таких, как обезболивание, шина и гипс. Вероятно, пациенту не понадобится ORIF, — если только по какой-то причине полученный перелом не заживает нормально при консервативных методах лечения.
Есть ситуации, когда пострадавшему понадобится ORIF.
Это травмы, при которых:
- Части плечевой кости – костные отломки, значительно смещены.
- Край плечевой кости пробил кожу и есть открытая рана.
- Пораженная плечевая кость разбилась на несколько частей.
В этих случаях, ORIF может выровнять отломки кости обратно, в их правильную конфигурацию. Это значительно увеличивает вероятность того, что поврежденная кость заживет правильно.
Возможно, пациенту понадобится ORIF для перелома, который происходит в любом месте вдоль плечевой кости, включая участки около плеча и локтя.
В некоторых случаях, лечащий врач может обсудить с пациентом другие хирургические варианты — например, замену плеча, если у пациента имеется значительное повреждение верхней части плечевой кости. Нужно поговорить со своим врачом о рисках и преимуществах всех вариантов.
Каковы риски подобной операции?
Большинство людей чувствуют себя очень хорошо после выполнения ORIF. Однако иногда могут возникнуть редкие осложнения.
Возможные проблемы операции ORIF:
- Винтовая перфорация головки плеча.
- Сломанные винты или деформации пластины.
- Инфекция.
- Кровотечение.
- Повреждение нерва.
- Гибель тканей из-за плохого кровоснабжения (аваскулярный некроз) плечевой кости.
- Потеря диапазона движения.
- Смещение кости.
- Осложнения от анестезии.
Существует также риск того, что перелом не заживет должным образом, и человеку потребуется повторная операция.
Обратите внимание!
Индивидуальный, собственный риск осложнений может варьировать, в зависимости от возраста, анатомии перелома плечевой кости и имеющихся заболеваний. Например, люди с низкой костной массой или диабетом могут подвергаться более высокому риску осложнений. Курильщики могут также увеличить риск.
Нужно уточнить степень риска операции перед ее началом.
Как подготовиться к ORIF, что нужно сделать?
ORIF часто происходит, как экстренная или срочная процедура.
Перед хирургической процедурой врач изучит в целом историю болезни и проведет медицинский осмотр пострадавшего. Ему сделают снимок плечевой кости, — возможно, с помощью рентгеновской или магнитно-резонансной томографии (МРТ).
Важно рассказать своему врачу обо всех лекарствах, которые пациент принимает, включая безрецептурные лекарства – такие, как аспирин.
Кроме того, нужно сообщить врачу, когда в последний раз пациент принимал пищу.
В некоторых случаях, лечащие врачи могут делать ORIF, как запланированную процедуру. Если это так, следует поговорить с врачом о том, как пациент может к ней подготовиться. Нужно спросить, следует ли прекратить принимать какие-либо лекарства раньше времени, — например, разжижители крови.
Пациенту нужно отказаться от еды и питья после полуночи накануне процедуры.
Что происходит во время репозиции перелома руки и внутренней фиксации?
Лечащий врач объяснит детали конкретной операции, — которые будут зависеть от локализации и тяжести полученной травмы.
Хирург-ортопед и команда специалистов сделают операцию, которая по времени может занять несколько часов.
В целом, пациент может ожидать следующего:
- Он получит общий наркоз, так что будет спать во время операции и ничего не почувствует. (Или же человек может получить местную анестезию и лекарство, которое поможет ему расслабиться.)
- Анестезиолог будет внимательно следить за жизненными показателями — такими, как сердцебиение и кровяное давление во время операции. Во время операции в горло может быть вставлена дыхательная трубка, которая поможет пациенту дышать.
- После очистки пораженного участка, хирург сделает разрез через кожу и мышцы поврежденной руки. При некоторых видах травм хирург может сделать разрез через верхнюю часть плеча.
- Затем хирург вернет кусочки плечевой кости в исходное положение (репозиция).
- Далее оперирующий хирург прикрепит кусочки плечевой кости друг к другу (фиксация). Для этого он может использовать винты, металлические пластины, проволоку и штифты. (Нужно спросить, что хирург будет использовать в конкретном случае.)
- Затем доктор сделает любые другие необходимые манипуляции. После того, как команда закрепит кость, оперирующий врач хирургически закроет слои кожи и мышц вокруг кости пораженной руки.
Что происходит после операции – восстановление
Некоторое время после операции может наблюдаться жидкость, вытекающая из разреза. Это нормально.
Но нужно сообщить своему врачу сразу, если:
- Пациент видит увеличение покраснения, припухлости или отек вокруг хирургического разреза.
- У него высокая температура или озноб.
- Появилась сильная боль в руке.
- Возникла потеря чувствительности в конечности.
Что происходит в период восстановления после операции?
- Обязательно сделают рентгеновский снимок, чтобы убедиться, что операция прошла успешно.
- Пациент после процедуры может испытывать сильную боль, но обезболивающее средство может её уменьшить.
- В зависимости от степени имеющейся травмы и других заболеваний, пациент может вернуться домой в тот же день. Нужно как можно скорее вернуться к привычному питанию и режиму.
- Некоторое время после операции необходимо держать руку неподвижной. Часто это означает, что пациенту нужно носить шину или слинг в течение нескольких недель. Обязательно нужно защитить шины от воды.
- Пациент получит инструкции о том, как он может двигать рукой.
- В какой-то момент может потребоваться методика физиотерапии для восстановления силы и гибкости мышц. Выполнение упражнений в соответствии с назначением может повысить шансы на полное выздоровление.
Лечащий врач может дать пациенту другие инструкции по уходу за рукой — например, применение льда. Нужно точно следовать инструкциям врача.
Также врач может запретить пациенту принимать определенные безрецептурные лекарства от боли, потому что некоторые из них могут помешать заживлению кости.
Специалист может посоветовать придерживаться диеты с высоким содержанием кальция и витамина D при заживлении костей.
Важно обязательно являться вовремя к врачу на все последующие консультации. Возможно, пациенту понадобится удалить швы или скобы примерно через неделю после операции.
Большинство людей могут вернуться к обычной деятельности в течение нескольких месяцев.
Источник